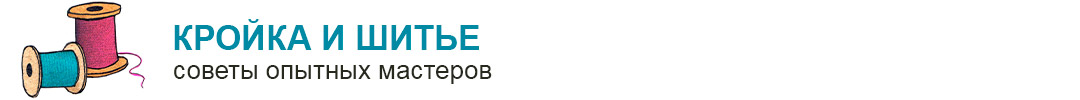Как сшить протез молочной железы в домашних условиях
Обновлено: 26.07.2024
После лечения рака молочной железы (РМЖ) чувствительность груди может меняться настолько, что любые прикосновения будут вызывать дискомфорт, а иногда — боль. Врач-маммолог, хирург-онколог Анна Ким объясняет, почему так происходит и как с этим бороться.
Текст мы написали при поддержке французского бренда нижнего белья и домашней одежды Etam. В этом году Etam выпустил коллекцию послеоперационного белья YES! В ее разработке принимали участие женщины, прошедшие через мастэктомию — удаление молочной железы.
Кожа как камень
Как правило, лечение РМЖ состоит из операции, химиотерапии и лучевой терапии. Иногда лучевая терапия следует за операцией. Чувствительность кожи грудной клетки из-за лечения может меняться: касаешься пальцем или тканью, а ощущение — что иголками.
Дело в том, что во время операции врачи делают разрез и травмируют нервные окончания, а в месте разреза формируется рубец. Лучевая терапия тоже рубцует ткань. Она воздействует на кожу грудной клетки в области лечения — останавливает деление клеток, перекрывая им доступ к кислороду. В результате погибают и клетки опухоли, и здоровые. При этом кожа как будто сжимается: часто женщины сравнивают ее с камнем. Но так бывает не всегда — все зависит от индивидуальной чувствительности и качества проведенной лучевой терапии, — поясняет Анна Ким.
Рубцы бывают очень разные: иногда рубец может быть линейным и аккуратным, никак не ощущаться, а иногда — занимать половину груди и болеть от любого прикосновения. В этом случае выручает правильно подобранный бюстгальтер.
Как выбрать бюстгальтер после мастэктомии
Не покупайте белье заранее. После операции, возможно, потребуется один размер, а позже — другой. Иногда прооперированная грудь, которая должна быть меньше из-за удаления опухоли и прилегающих тканей, становится больше из-за отека. Тогда понадобится чашка большего размера, но при этом бюстгальтер не должен сидеть свободно.
Выбирайте модели из мягких тканей. Материал нового бюстгальтера не должен раздражать кожу. Особенно это касается подкладки.
«Женщины, которые любят жизнь»
Обычно после операции женщинам предлагают очень широкие топы на широких бретелях. Если поставили протез, в таком белье есть смысл. Оно нужно, чтобы зафиксировать протез и облегчить процесс заживления. Но после того, как протез прижился, такое белье может быть не очень удобным — невозможно носить одежду с открытыми плечами или декольте. Специалисты компании Etam поговорили с женщинами, пережившими мастэктомию. Выяснилось, что больше всего им хочется, чтобы послеоперационное белье ничем не уступало по красоте «традиционным» моделям бюстгальтеров.
Героини произвели на нас сильнейшее впечатление — это смелые, сильные женщины, которые любят жизнь и заряжают окружающих оптимизмом несмотря на все трудности, с которыми столкнулись. Команда Etam хотела, прежде всего, порадовать их, а в их лице еще тысячи женщин, победивших это заболевание, — говорит Екатерина Петухова, директор по маркетингу компании Etam в России.
Особенности коллекции YES!:
— Белье можно носить после различных операций. В частности, после полного или частичного удаления молочной железы из-за злокачественной опухоли, удаления доброкачественных образований.
— В коллекции YES! представлен широкий ассортимент моделей — из кружева и микрофибры, с чашками разной формы и плотности.
— Ткань, из которой сделано белье, легкая и позволяет телу дышать, но при этом дает необходимую поддержку груди.
Для производства коллекции YES! использовали в том числе и recycled ткани. Etam несколько лет последовательно реализует инициативу WeCare — уже более трети всех тканей, используемых в коллекциях, сделаны из переработанных материалов. Компания перерабатывает излишки кружева, которые остаются после раскройки, и производит из полученных волокон новые материалы.
Наконец, разные варианты послеоперационного белья дают женщине возможность выбирать. По словам онкопсихолога, клинического психолога Светланы Малышевой, это помогает женщинам, пережившим мастэктомию, быстрее вернуться к обычной жизни.
При первичном подборе наружного протеза после мастэктомии женщина, как правило, теряется от изобилия предложений, моделей и видов протезов и не может понять, какой именно протез нужен ей. В этой статье мне хотелось бы более подробно рассказать и о том, какие виды протезов бывают и о том, чем они отличаются. Статья будет посвящена только общей классификации, более подробный обзор и сравнение аналогичных моделей протезов разных производителей можно будет почитать в следующей статье.
Протезы делятся на две основные группы:
- Послеоперационные наружные текстильные протезы для временного ношения
- Послеоперационные силиконовые протезы для постоянного ношения
Послеоперационные текстильные протезы
Текстильные протезы молочной железы представляют собой тканевый мешочек с наполнителем (в протезах разных производителей используются разные наполнители) и предназначены к использованию сразу после операции, буквально через несколько дней. Текстильные протезы после мастэктомии не имеют абсолютно никакого веса, поэтому никак не могут мешать заживлению послеоперационных швов и причинять неприятные ощущения. В большинстве случаев текстильные протезы имеют двойной размер, и женщина сама может изменять объем за счет добавления или уменьшения наполнителя внутри, поэтому большинство из них не дают идеальной визуальной коррекции из-за особенности размерной сетки.
Текстильные протезы молочной железы могут использоваться двумя способами: вкладываться в специальное белье или подкалываться булавкой под одежду. Они создают только визуальный эффект наличия молочной железы и дают дополнительную уверенность женщине, что детали ее операции не станут известны родственникам и знакомым, которых она не хотела бы посвящать в нюансы своего заболевания.
Снова повторю, что ввиду конструктивных особенностей текстильных протезов, этот вид протезов молочной железы не дает идеального сокрытия косметического послеоперационного дефекта, а значит, не подходит для использования под обтягивающей или тонкой одеждой. По причине отсутствия веса у текстильного протеза, при использовании его как со специальным бельем, так и без него, возможно «съезжание» текстильного протеза вверх, а здоровой молочной железы вниз, тогда визуально у груди с прооперированной стороны выступающая часть будет выше, чем со стороны здоровой молочной железы.
Использование текстильных протезов
Врачами не рекомендуется использование текстильных протезов молочной железы длительное время, так как они не компенсируют вес здоровой молочной железы и при длительном использовании возможны изменения и нарушения осанки, а также возникновения болей в позвоночнике, особенно, если до операции были проблемы со спиной. Точных рекомендаций по срокам использования протезов молочной железы нет, но, как правило, если прекратились лимфорея (отделение лимфы с прооперированной стороны) и болевые ощущения в области операции, улучшилось общее самочувствие, то можно начинать носить силиконовый протез. Таким образом, средний срок ношения текстильного протеза после мастэктомии составляет 2-6 недель. Если по какой-либо причине срок заживления затягивается (дальнейшее прохождение химиотерапии, индивидуальные особенности), то женщине, возможно, стоит обратить внимание на специальные модели силиконовых протезов, предназначенных для подобных ситуаций.
Хотелось бы отдельно отметить, что текстильный наружный протез НЕ ЯВЛЯЕТСЯ заменой или аналогом силиконового наружного протезы, он всего лишь является ПРОМЕЖУТОЧНЫМ средством коррекции косметического дефекта.
После перехода на использование силиконового протеза текстильный протез может использоваться в домашних условиях, в некоторых случаях женщины используют этот протез для сна, если есть необходимость скрыть послеоперационный дефект.
На фото 1 - 4 показан в качестве примера текстильный протез фирмы Amoena с наполнителем из микроволокна и возможностью регулировать объем.
Фото 1 и 2 - внешний вид наружного текстильного протеза фирмы Amoena
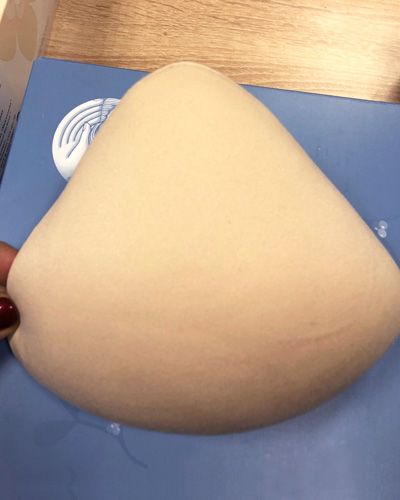
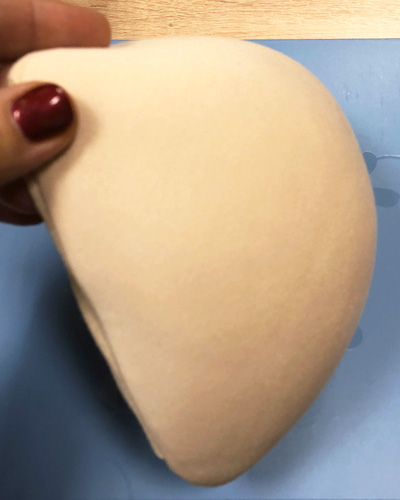
Фото 3 и 4 демонстрируют возможность регулировать объем текстильного протеза


Фото 5, фото 6 демонстрируют визуальную коррекция косметического дефекта текстильным протезом Amoena и послеоперационным бюстгальтером Anita 5322. Как можно видеть, при поднятии руки текстильный протез поднимается вверх и совсем неидеально корректирует форму груди.


Силиконовые наружные протезы (экзопротезы).
Силиконовые наружные протезы предназначены для визуального полного сокрытия отсутствия молочной железы, а также для компенсации разницы в весе со здоровой молочной железой. Силиконовые наружные протезы молочной железы представляют собой пленочную оболочку в форме женской груди, заполненную силиконом (силикон, который используют в экзопротезах, делают из песка), безопасность силиконовых наружных протезов подтверждена медицинскими сертификатами и клиническими исследованиями.
Наружные силиконовые протезы после мастэктомии используются вместе со специальным бельем, в котором есть кармашек, куда вставляется протез. Наружные силиконовые протезы имеют средний вес в рамках одного размера, помимо этого, по цвету, форме и тактильным ощущениям они максимально приближены к женской груди. В процессе использования силиконовые наружные протезы нагреваются до температуры тела и при движении повторяют естественное колыхание здоровой груди.
Использование силиконовых протезов
Силиконовые протезы рекомендуются к постоянному длительному использованию, как только зажили послеоперационные швы, закончилась лимфорея и перестали возникать боли в зоне операции. Если полное заживление произошло быстро, даже в течении двух-трех недель, нет необходимости воздерживаться от подбора и использования силиконовых протезов. При правильно подобранном силиконовом протезе груди женщине не приходится кардинально менять свой гардероб и образ жизни, можно продолжать носить обтягивающую одежду, исключением являются только вещи с достаточно низкой линией декольте.
Рекомендуется постепенно привыкать к ношению экзопротеза, каждый день увеличивая время использования протеза. Если даже при первом использовании не возникает никаких неприятных ощущений, то время ношения протеза неограниченно. Во время сна наружные силиконовые протезы использовать не рекомендуется.
Полные и облегчённые силиконовые протезы
Силиконовые наружные протезы молочной железы делятся на два типа: полные (имеющие полный вес) и облегченные (облегчены на определенный процент от полного веса). Часто женщины сомневаются, какой силиконовый протез им выбрать - полный или облегченный. Производители производят и полные протезы, в том числе достаточно больших размеров, и облегчённые, вплоть до очень маленьких. Общих рекомендаций нет, но из опыта использования силиконовых протезов женщинами, нами был сделан вывод, что на маленькие размеры груди принципиальной разницы нет, какой протез носить, потому что разница в весе на столько невелика, что женщины её не ощущают. А вот при подборе силиконовых наружных протезов женщинам с объемной грудью стоит обратить своё внимание на облегченные протезы, потому что полный протез при длительном использовании может излишне давить на плечи, создавать избыточное давление на спину и подмышечную область, и тем самым спровоцировать отек руки или неприятные ощущения.
Степень облегчения, которая необходима той или иной женщине в ее конкретной ситуации, можно определить только на примерке и подборе специального белья и протезов, полагаясь на советы консультанта и личные ощущения женщины. Поэтому мы так настаиваем на персональном посещении салона – очень важно определить именно Ваши потребности, ведь это покупка, влияющая на Ваше здоровье и образ жизни, которая прослужит Вам длительное время. Напоминаем, что наш салон-магазин на м. Молодёжная может открыться в удобное Вам время – для этого свяжитесь с нами по телефону или напишите в WhatsApp.
Есть случаи, в которых ношение полных протезов противопоказаны: это отек руки или склонность к возникновению отека, в этих случаях подбираются только максимально легкие силиконовые протезы (например модели 1051 и 1020 у фирмы Anita). Если не получается подобрать облегченные модели так, чтобы форма груди с прооперированной стороны идеально повторяла форму здоровой молочной железы, то в подобном случае лучше пренебречь идеальным косметическим соответствием в пользу облегченного протеза (и Вашего здоровья). При этом не стоит подбирать наружный силиконовый протез на размер или два меньше, лучше подобрать максимально легкий, но правильного размера.
На фото 1-3 показан внешний вид наружного силиконового облегченного протеза (облегченный протез Anita, модель 1020)
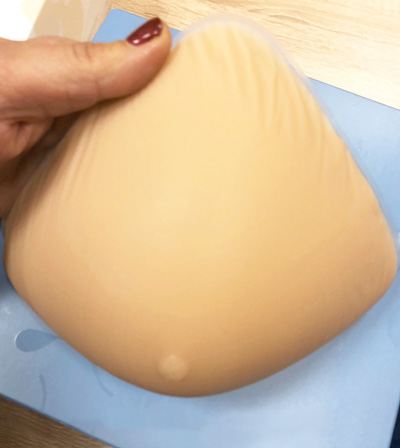
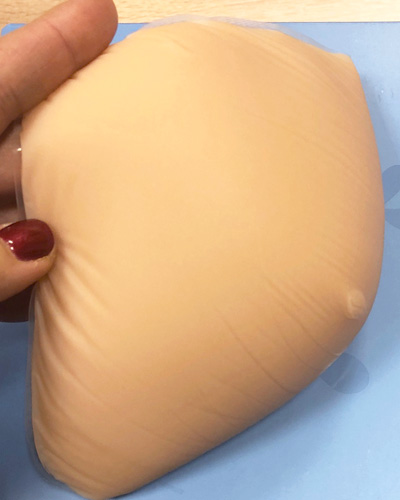
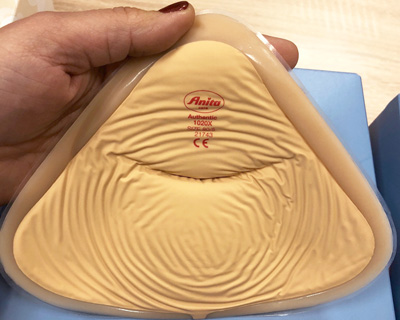
Фото 3 демонстрирует внешнюю коррекцию косметического дефекта с помощью облегченного силиконового протеза и послеоперационного бюстгальтера. Использованы наружный силиконовый протез (экзопротез) Anita модель 1020 X и специальный бюстгальтер Anita модель 5322 X.


Как можно заметить, даже при поднятии руки вверх, силиконовый протез остается на одном уровне со своей здоровой молочной железой и идеально похож по форме на здоровую грудь.
Valea – место, где встречаются единомышленницы – женщины, пережившие рак молочной железы. Место, где можно получить поддержку, внимание, квалифицированный совет.
Мы гордимся тем, что в сети магазинов Valea представлен самый широкий ассортимент продукции – белья, протезов и аксессуаров, домашней одежды, а также одежды для спорта – для дам после мастэктомии и других операций на молочной железе.
Именно поэтому мы создали блог Valea – некоммерческий проект, призванный помочь вам и тысячам других наших соотечественниц вновь сделать свою жизнь комфортной и наполненной. Valea – место, которому изменить нельзя. И не хочется!

Ну вот и настало время рассказать вам о том, почему многие мои знакомые за те два с половиной года, которые прошли с момента моей первой операции, так ничего о ней и не узнали.
Свой первый протез я приобрела сразу, как только выписалась. Помните, я рассказывала, как попробовала выйти на работу с подложенным подплечником и как мне это не понравилось? Я поняла, что мне нужен настоящий тканевый протез и специальный бюстгальтер с карманами, куда его вкладывать. И сразу отправилась за ними в магазин Valea, о котором мне сказал мой лечащий врач.
И хотя мне потом довольно скоро разрешили перейти на постоянный силиконовый протез, все равно моя самая первая покупка себя оправдала.
Послеоперационный протез можно использовать массой разных способов:
Вечером после душа.
Надевать бюстгальтер уже неохота, тяжелый силиконовый протез тоже. И тогда можно подколоть тканевый протез к халату, к ночнушке (а если у вас есть ночнушка с карманами, то вообще красота). Можно посидеть попить чаю, посмотреть телевизор, пообщаться с домашними – и чувствовать себя при этом комфортно, расслабленно, женственно.
На тренировках в спортзале и бассейне.
Не всегда удобно перекладывать протез из одной одежды в другую у всех на виду. Можно сделать так: силиконовый протез еще дома вложить в купальник, а послеоперационный – в бюстгальтер. А дома уже переоденетесь по своему усмотрению.
«Запасной вариант».
Не так давно у меня случилась такая история. Собираюсь утром на работу и вдруг чувствую, что протез в руке – липкий. Оказалось, он лопнул, и силикон потек. В принципе, я этого ожидала, ведь срок службы силиконовых протезов составляет два года, а у меня уже даже больше прошло. Но всё как-то не было времени забежать в магазин за новым. Что делать? Я опоздаю в офис! И тут я вспомнила про свою «волшебную подушечку». Очень здорово она меня в тот день выручила!
В общем, хоть, конечно, покупать послеоперационный протез вроде как необязательно, так как он не компенсирует вес груди, только я все равно считаю, что пусть уж лучше эта недорогая, но много в каких ситуациях полезная «волшебная подушечка» будет у меня под рукой. Пригодится! И не раз: за два с половиной года я в этом убедилась.

Всегда ваша,
Елена Запорожец,
колумнист блога Valea
Лекарственную противоопухолевую терапию получают практически все пациенты, болеющие злокачественными новообразованиями. Особенностью этого лечения является его длительность и повторяемость. Отдельные курсы введения препарата проводятся на протяжении нескольких лет, иногда в течение всей жизни больного. Какие правила необходимо соблюдать при получении этого вида лечения, чтобы сохранить качество жизни, рассказала кандидат медицинских наук Елена Викторовна Ткаченко – онколог, химиотерапевт, заведующая отделением краткосрочной химиотерапии НМИЦ онкологии имени Н.Н. Петрова.

– Елена Викторовна, когда применяют химиотерапевтическое лечение?
– Химиотерапию применяют на разных стадиях онкологического заболевания: на начальной стадии проводят предоперационную (неоадъювантную) и послеоперационную (адъювантную) терапию, также на более поздних стадиях, когда оперативное вмешательство по каким-то причинам уже невозможно. Противоопухолевая лекарственная терапия проводится и тогда, когда заболевание вернулось после радикального лечения. Поэтому многие наши пациенты получают это лечение и месяцы, и годы. И в этом нет ничего страшного или удивительного. Например, пациенты с сахарным диабетом, гипертонической или ишемической болезнями постоянно соблюдают определенные условия жизни и принимают специальные препараты. Так и онкологическое заболевание является хроническим, и, к сожалению, нередко даже после завершения лечения, через некоторое время вновь приходится его возобновлять.
– Какие побочные действия у химиотерапии?
– Побочные действия свойственны всем видам противоопухолевого лечения, даже если оно проводится по современным стандартам. Это связано с механизмом действия противоопухолевых препаратов. Осложнения бывают четырех степеней: побочные эффекты первой и второй степени больше тревожат самих пациентов, но врачи к ним относятся спокойно, потому что эти осложнения часто неизбежны и угрозы для жизни не представляют. В основном это изменения самочувствия пациента и лабораторных показателей, нетребующие лечения, например, выпадение волос или некоторое снижение лейкоцитов по результатам анализов. К третьей и четвертой степеням относятся так называемые жизнеугрожающие осложнения, они требуют серьезного внимания со стороны лечащего врача.
– Лекарственное противоопухолевое лечение пациент в основном получает через вену. Есть ли способы подготовить вены, чтобы избежать возможных побочных эффектов?
– Да, существует ряд рекомендаций, выполняя которые пациент может научиться тренировать свои вены перед введением препаратов.
Для этого можно:
- на 10 минут свесить руки ниже уровня сердца, обернув их в горячие влажные полотенца, иногда накладывают слабые жгуты (не следует использовать тугие жгуты);
- для создания компрессии использовать манжету тонометра, накачанную до середины между систолическим и диастолическим давлением;
- за день до инъекции препарата пациент должен выпить достаточное количество жидкости, в день инъекции надеть свитер, чтобы руки были в тепле;
- на места будущих инъекций сделать теплые обертывания.
– Какие побочные эффекты от введения препаратов бывают?
– При внутривенном введении цитостатиков нередко развиваются воспалительно– склеротические реакции со стороны вен. Они проявляются разнообразно: от выраженной боли по ходу сосудов уже во время инъекции до подострых флебитов, тромбофлебитов, флеботромбозов с исходом в облитерацию вен, иначе говоря, зарастание вены. При длительном введении фторурацила стенки сосудов пропитываются препаратом. Этот побочный эффект возникает практически в 100% случаев при применении некоторых препаратов. Зуд и эритема кожи по ходу вены во время введения цитостатиков отмечаются примерно в 3% инфузий, они проходят в течение 30 минут без осложнений и не свидетельствуют о подтекании препарата. Попадание под кожу раздражающих препаратов (цисплатин, дакарбазин, этопозид, фторурацил, паклитаксел, винорельбин) может вызвать жгучую боль и покраснение в месте инъекции, но если принять правильные меры, то к некрозу это не приведет.

– Существуют способы избежать осложнений или их облегчить?
– Медицинский персонал знает, как профилактировать осложнения со стороны вен. Полезно это знать и пациентам. Дело в том, что инъекции растворов цитостатиков вводятся только в минимально допустимых концентрациях. Капельные инфузии с большим количеством жидкости служат лучшим способом предупреждения повреждений стенки вен (только в случаях, когда это рекомендовано как способ введения цитостатика). Если препарат необходимо вводить струйно, то его разводят в 20-30 мл рекомендуемого растворителя, а после инъекции промывают вены изотоническим раствором NaCl. При попадании некоторых препаратов под кожу возникает гиперемия, воспаление. В трети случаев может возникнуть некроз, который без вмешательства не заживет. В этом случае необходимо обратиться за хирургической помощью.
– Что нужно делать, если химиопрепарат всё-таки попал под кожу?
– Подачу препарата необходимо остановить, но иглу или катетер вытаскивать из вены не нужно, через них медсестра извлечет попавший под кожу препарат. Для некоторых химиопрепаратов существуют антидоты (противоядия), но, к сожалению, есть они не для всех препаратов. Антидотом медсестра обколет место инъекции, а затем уже удалит из вены иглу или катетер. Пораженной конечности следует придать приподнятое положение на 48 часов, чтобы уменьшить риск воспаления и отека. Для этого достаточно закрепить руку в согнутом положении с помощью перевязки или косынки.
Обычно пациенты знают, что им капают. В зависимости от препарата, попавшего под кожу, к пораженному участку прикладывают холод или тепло. Например, если под кожу попали доксорубицин, эпирубицин, паклитаксел, то прикладывают пакет с холодной водой или со льдом на 15-20 минут не менее четырех раз в сутки в первые 24 -48 часов. Иногда применяют аппликации с димексидом (в 25-50% растворе смачивают марлевые салфетки и накладывают на пораженные участки в течение 20- 30 минут). Поверх салфетки накладывается полиэтиленовая пленка из х/б или льняная ткань. Длительность использования аппликаций – 10 -15 дней. Если отек, эритема и боль долго не проходят, то это показание для обращения к хирургу, даже если изъязвление еще не появилось.
При попадании под кожу таких препаратов как винкристин, винбластин, винорельбин, этопозид прикладывают теплый компресс на 15-20 минут не менее четырех раз в сутки в течение 24- 48 часов. При воспалительной реакции возможна аппликация гидрокортизоновой мази.
Если развился флебит (т.е. воспаление вены), то он лечится по таким же принципам, как и обычные флебиты вне химических ожогов: применяются низкомолекулярные гепарины, антикоагулянты непрямого действия, антиагреганты.
– Почему лекарственное противоопухолевое лечение можно получать только в специализированных клиниках?
– Дело в том, что у каждого препарата свой срок и скорость введения, и для дробного и длительного введения применяется специальное оборудование. Именно поэтому ни в коем случае нельзя капать химиотерапию дома или в поликлинике, где не знают, что такое противоопухолевая лекарственная терапия. Давно уже, по крайней мере, в Санкт-Петербурге, комитетом по здравоохранению врачам, медсестрам запрещено капать противоопухолевые препараты на дому после смерти нескольких пациентов. Вы можете проводить химиотерапию только в специализированной клинике, где можно быть уверенным, что врач и медсестра понимают, что делают. Препараты должны определенным образом разводиться, капаться, храниться, их нельзя смешивать. Есть только пара препаратов, которые смешивают в одном флаконе. Все остальные должны капаться поочередно, да еще и между препаратами необходимо промывать систему физраствором. Каждый препарат должен разводиться определенным раствором: глюкозой, раствором Рингера, водой для инъекций или физраствором. Это сложная наука.

– Какое оборудование для введения препаратов сегодня используется?
– Существует несколько типов медицинского оборудования для длительного и дробного введения препаратов. Например, перфузоры – это устройства, позволяющие вводить медикаментозные препараты и растворы с исключительно высокой точностью. Порой счёт идет на десятые доли миллилитров в час (особенно часто это применяется в отделении реанимации, где скорости введения медикаментов, как правило, 1 мл/час, 5.6 мл/час и т.д.). Перфузоры могут быть механическими или электронными. Они имеют несколько названий: инфузоматы, линеаматы, шприцевые насосы, шприцевые дозаторы и др. Есть микроинфузионная помпа (инфузор) – безопасное и эффективное медицинское изделие, предназначенное для длительного, дозированного, контролируемого введения лекарственных препаратов, используемых в медикаментозной терапии (в том числе и химиотерапии). Как правило, такие помпы называют инфузор или инфузомат. Так же можно встретить названия: шприцевой насос, дозатор медицинский, инфузионный насос и др.

При использовании микроинфузионной помпы обеспечивается постепенное поступление препарата в организм за счет механизма сокращения резервуара и трубки инфузора.
– Какие правила введения противоопухолевых препаратов должен знать пациент?
– Введение противоопухолевых препаратов должно выполняться только в отделениях, специализирующихся на цитотоксической химиотерапии исключительно под наблюдением компетентного врача. Этот метод лечения требует специальной подготовки, тщательности при приготовлении растворов препаратов и соблюдения всех правил их введения, указанных в инструкциях. Поэтому к выполнению работ с цитостатиками должны допускаться медицинские сестры, прошедшие специальную подготовку, обученные безопасным методам и приемам работы. Также необходимо соблюдать последовательность и скорость введения препаратов, учитывать химические свойства при использовании оборудования для их введения. Соблюдать правила и сроки хранения препаратов как в аптечной упаковке, так и после их приготовления. Ни в коем случае нельзя смешивать препараты «в одном флаконе», если в инструкции по применению данных препаратов нет для этого особых указаний. Необходимо знать и соблюдать все условия хранения препарата и его транспортировки, если он приобретается и доставляется в клинику самим пациентом. Это очень важно. Потому что многие пациенты говорят: «Я куплю, привезу, а вы мне прокапайте!» Если вы купите, например, герцептин в аптеке и привезете его к нам не в холодильнике, а в обычной упаковке, что мы получим? В лучшем случае – воду. В случае личного приобретения препаратов уточните правила хранения и транспортировки у своего врача.
– Какие способы внутривенной доставки препаратов сегодня используются?
– На сегодняшний день существует несколько способов: через иглу, переферический венозный катетер, центральный венозный катетер и имплантируемый порт. Вы знаете, когда я начала работать в медицине, мы работали еще многоразовыми иглами. Они были тупые, поэтому могли долго стоять в вене. А как только появились одноразовые иглы, стали возникать сложности. Они же острые, чуть пациент шевельнулся, она прокалывает вену моментально. Поэтому если необходимо вводить препарат долго, то делать это лучше через переферический венозный катетер. Если его устанавливать в асептических условиях, правильно ухаживать, то до 10 дней им можно пользоваться.

Для более длительного венозного доступа используют центральный венозный катетер, особенно в тех случаях, когда необходимо обеспечить полное парентеральное питание у хронических больных. Край центрального венозного катетера вводится в пустотелую вену. У этих катетеров много преимуществ. Но неправильный уход за ними может привести и к серьезным осложнениям. Поскольку если возникнет воспаление, то оно будет не местным, а общим. Поэтому центральный венозный катетер требует профессионального использования и тщательного ухода.
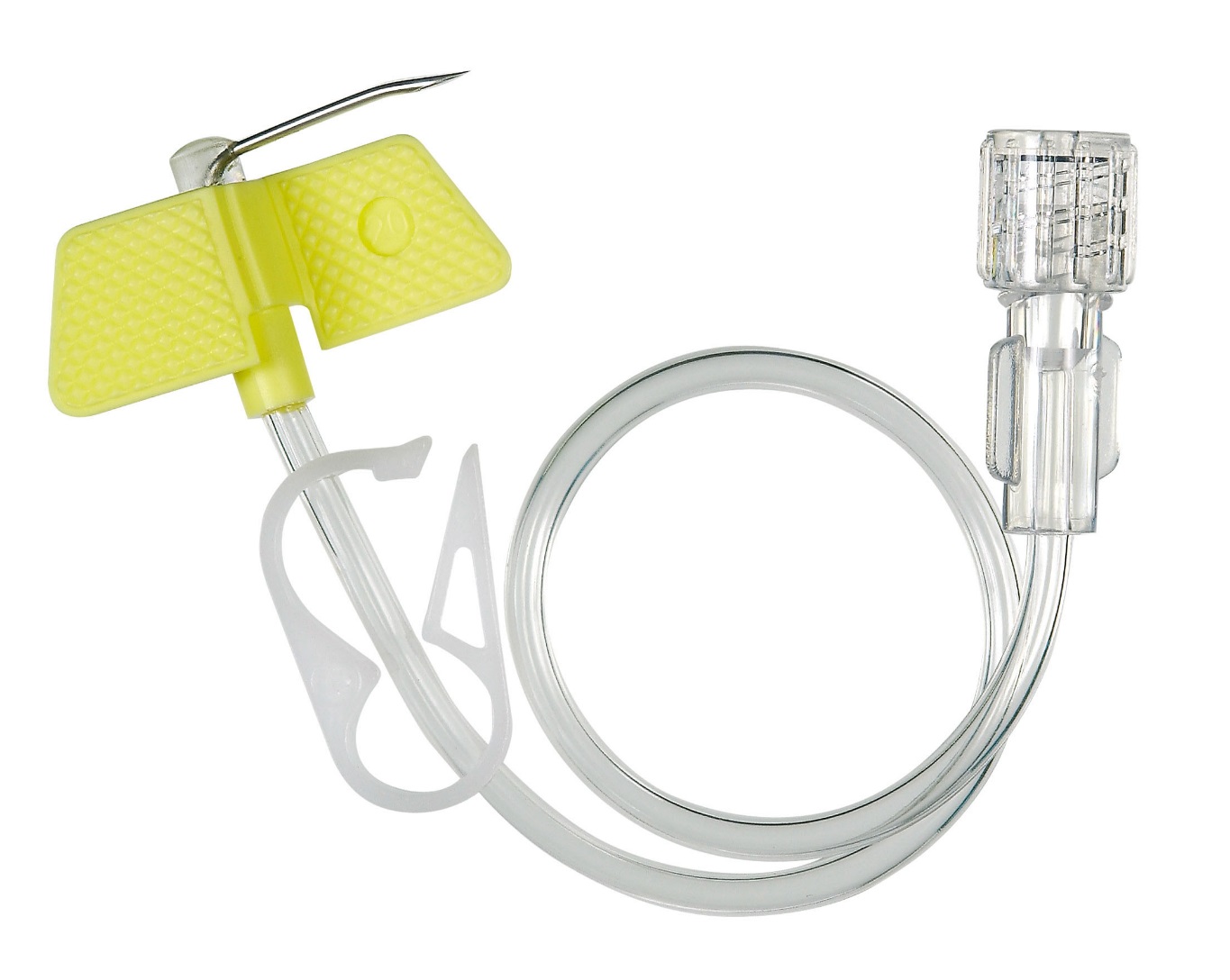
Еще существует порт-система. Это инвазионный порт, который представляет собой титановый резервуар в виде толстой монеты диаметром около 4-4,5 см и толщиной около 1 см, который покрыт изнутри биоинертным полимером. На верхней плоской части установлена мембрана из многослойного силикона, через которую вводят лекарственные препараты. Порт имеет тонкую трубочку-катетер длиной до 10-15 см, которая пропускается в яремную вену и реже в артерию.
Показания к применению порт-системы:
- мониторирование центрального венозного давления (ЦВД) у пациентов с острыми состояниями для контроля водного баланса;
- длительное внутривенное введение антибиотиков;
- длительное парентеральное питание у хронических больных;
- длительная терапия боли;
- химиотерапия;
- введение препаратов, которые могут вызвать флебит при введении периферические вены (например, с щелочным РН), таких как: хлорид кальция, гипертонический раствор натрия хлорида, раствор хлорида калия;
- забор стволовых клеток из периферической крови;
- частые заборы крови;
- необходимость в обеспечении постоянного или частого венозного доступа;
- необходимость во внутривенной терапии при отсутствии периферического венозного доступа;
- переливание крови;
- регидратация.
Есть свои противопоказания, но они все относительны, и доктора сами принимают решение, учитывать их или нет.
– Какие очевидные преимущества у порт-системы?
– Их много. Главное, что человек может вести привычный образ жизни. Венозный порт имплантируется под кожу пациента, он не виден снаружи, поэтому не может быть задет одеждой, инфицироваться при приеме ванны, «выскочить» из вены. Люди с установленными портами могут заниматься спортом, выполнять физическую нагрузку, плавать, путешествовать, отдыхать заграницей и т.д. Им можно проходить МРТ и КТ исследования, он совместим с магнитным полем. При правильной эксплуатации порт-система может работать 5-7 лет. Существуют наблюдения, что если за порт-системой правильно ухаживать, то фактически она может использоваться пожизненно. В некоторых странах установка порт-системы является неотъемлемой частью «золотого стандарта» лечения. В Западной Европе порты широко применяются у пациентов с впервые выявленным онкологическим заболеванием, которым планируется проведение множественных сеансов химиотерапии, особенно цитостастическими препаратами, которые вызывают повреждение периферических вен. Кроме того, инфузионные порты устанавливаются пациентам с тонкими периферическими венами на верхних и нижних конечностях. В отечественной онкологической практике порты пока используются редко.
– Как происходит установка инфузионного порта?
– Процедура имплантации порта проводится под местной анестезией и абсолютно безболезненна. Порт, как правило, имплантируется в правую подключичную область, хотя место может быть любым, главное, чтобы рядом была проходимая вена. Процедура занимает от 10 до 30 минут и не требует длительной госпитализации. Пациент находится в стационаре около часа после установки, а потом самостоятельно может ехать домой. Врач предоставляет ему необходимую информацию о правилах поведения после операции и о лекарствах, которые необходимо принимать в течение нескольких дней после процедуры.
– Как ухаживать за порт-системой?
– Правильный уход подразумевает использование только специальных игл – иглы Губера для катетеризации порта, а также правильное промывание после инфузии или забора крови. Игла Губера отличается от обычных игл специальной формой скоса и не повреждает порт при введении. Каждый пациент с установленной порт-системой должен иметь при себе паспорт порта, в котором указан размеры иглы Губера, которые можно использовать именно для его порта.
– О каких «сигналах тревоги» должен знать пациент с установленным портом?
– Надо понимать, что при использовании порт-системы бывают и осложнения. Пациент должен насторожиться и обратиться к врачу в случае:
- болезненности, гиперемии, отечности и гипертермии в области порта;
- неприятных или болезненных ощущений во время введения препарата;
- озноба и подъема температуры после использования порта;
- появления припухлости вокруг порта и в проекции катетера;
- отсутствия аспирации венозной крови, затрудненного введение препарата.
Источники
- Гершанович М.Л., Бланк М.А. Осложнения противоопухолевой терапии / М.Л. Гершанович, М.А. Бланк, СПб: Роза ветров, 2013. 376 c.
- Роланд Т.С. Противоопухолевая химиотерапия: руководство / Т.С. Роланд, Москва: ГЭОТАР-Медиа, 2011. 1032 c.
- Boyiadzis M.M. Hematology-oncology therapy / M.M. Boyiadzis, New York: McGraw-Hill, Medical Publishing Division, 2007.
- Chu E., DeVita V.T. Physicians’ cancer chemotherapy drug manual 2018 / E. Chu, V.T. DeVita, 2019.
- DeVita V.T., Lawrence T.S., Rosenberg S.A. DeVita, Hellman, and Rosenberg’s cancer: principles & practice of oncology / V.T. DeVita, T.S. Lawrence, S.A. Rosenberg, 2019.
- Niederhuber J.E. Abeloff’s clinical oncology / J.E. Niederhuber, 6th edition-е изд., Philadelphia, PA: Elsevier, 2019.
- Manual of clinical oncology под ред. D.A. Casciato, 5th ed-е изд., Philadelphia, PA: Lippincott Williams & Wilkins, 2004. 753 c.
- Руководство по химиотерапии опухолевых заболеваний под ред. Н.И. Переводчикова, В.А. Горбунова, 4-е изд., Москва: Практическая медицина, 2018. 688 c.


Материал подготовила:
НАТАЛЬЯ СУББОТИНА
специалист по связям с общественностью
НМИЦ онкологии им Н.Н. Петрова,
Кемеровский государственный университет, факультет филологии и журналистики, отделение журналистики

Материал подготовила:
ЮЛИЯ КОБЛЯКОВА
специалист по связям с общественностью
НМИЦ онкологии им Н.Н. Петрова,
Санкт-Петербургский политехнический университет Петра Великого
Кафедра рекламы и связей с общественностью
Иногда используют комбинацию этих методов. Выбор того или иного способа обсуждается совместно с лечащим врачом и основывается на нескольких факторах, таких как:
- Стадия заболевания;
- Объем послеоперационного лечения;
- Изначальный размер молочной железы;
- Наличие сопутствующих заболеваний;
- Курение;
- Перенесенные в течение жизни операции;
- Личные предпочтения пациента.
Что такое импланты, какие они бывают?
Грудной имплант представляет собой круглую гибкую силиконовую оболочку, заполненную силиконовым гелем.
Импланты различают по нескольким характеристикам:
- Форма. Существуют анатомические и круглые импланты. Выбор зависит от изначальной формы молочной железы и конституции тела.
- Размер. Подбирается индивидуально и зависит от изначального размера молочной железы.
- Профиль (насколько имплант выступает за плоскость грудной клетки). Зависит от изначальной формы молочной железы.
- Текстура поверхности. Силиконовая оболочка может быть гладкой и текстурированной (шероховатой). Для реконструкции молочной железы в основном используют микротекстурированные импланты или импланты, покрытые специальной полиуретановой пеной. Выбор зависит от способа установки импланта относительно большой грудной мышцы.
В каких случая можно выполнить одномоментную реконструкцию молочной железы имплантом?
Показаниями для одномоментной реконструкции молочной железы имплантом являются:
- Стадия заболевания, которая позволяет выполнить подкожную мастэктомию.
- Желание пациента избежать разрезов и шрамов на других частях тела, возникающих при реконструкции молочной железы при помощи лоскутов (см. ниже).
- Желание пациента более короткой по продолжительности операции и времени реабилитации, чем при реконструкции лоскутом.
- Отсутствие показаний для проведения послеоперационной лучевой терапии. Облучение часто приводит к тому, что кожа над имплантом становится более плотной и жесткой, это может повысить риск осложнений, таких как инфекция вокруг импланта, капсульная контрактура, выдавливание импланта и асимметрия. В случае необходимости проведения лучевой терапии хирург может предложить двухэтапную реконструкцию молочной железы: первым этапом одномоментно с мастэктомией установить тканевой экспандер, а после прохождения всех этапов лечения заменить экспандер на имплант.
Что такое экспандер?
Экспандер — это пустой грудной имплант, необходимый для расширения кожи и мышц который хирург постепенно заполняет физиологическим раствором или воздухом через специальный порт в целях достижения необходимого объема для последующей установки импланта. Сроки замены экспандера на имплант зависят от скорости растяжения тканей, длительности послеоперационного лечения, желания пациента.
Какие существуют способы установки имплантов/экспандеров?
В зависимости от расположения эндопротеза относительно большой грудной мышцы различают:
- Субпекторальное/подмышечное размещение: способ установки импланта или экспандера, когда он полность покрыт большой грудной мышцей.
Преимущества расположения эндопротеза под мышцей:
- Меньший риск капсулярной контрактуры;
- Более надежная защита кожи на этапе заживления;
- Сглаженность контуров импланта благодаря мышце.
Недостатки данного типа размещения:
- Выраженная боль в послеоперационном периоде из-за травмирования мышечной ткани;
- Высокий риск «анимационной деформации» (грудь движется неестественно при напряжении грудной мышцы).
- Препекторальное/надмышечное/подкожное размещение импланта/экспандера означает, что грудной имплант помещается непосредственно под кожу, поверх грудной мышцы. Использование данного способа возможно только при достаточном слое подкожно-жировой клетчатки.
Преимущества
- Меньший риск анимационной деформации;
- Короткий период реабилитации.
Недостатки
- Контурирование импланта при недостаточной толщине подкожно-жировой клетчатки;
- Более высокой риск развития инфекции вокруг импланта по сравнению с подмышечным размещением;
- Больший риск смещения импланта.
- Комбинированный тип установки — способ размещения импланта/экспандера, при котором он расположен частично под мышцей (верхняя часть), частично под кожей (нижняя часть). При недостаточной толщине подкожно-жировой клетчатки хирург может использовать специальный «бесклеточный дермальный матрикс». Он представляет собой сетку из коллагена и эластина, которая располагается между кожей и поверхностью импланта.
Что такое реконструкция молочной железы TRAM-лоскутом?
Это восстановление формы молочной железы путем перемещения кожи, жировой ткани и части прямой мышцы живота (Transverse Rectus Abdominus Muscle — TRAM) с передней брюшной стенки на грудь.
Существует 2 типа TRAM-лоскутов:
- TRAM-лоскут с сохраненным кровоснабжением (не требует владения микрохирургической техникой от хирурга).
- «Свободный» TRAM-лоскут (артерия и вена, питающие лоскут, пересекаются и при помощи микрохирургической техники сшиваются с артерией и веной, которые питают молочную железу).
Каковы преимущества и недостатки TRAM-лоскута?
- Естественный вид и мягкость молочной железы;
- Одноэтапность. Нет необходимости в повторных операциях.
- Длительность операции;
- Длительность госпитализации;
- Длительность реабилитации;
- Слабость брюшной стенки, грыжи из-за повреждения мышцы;
- Более травматичная операция, по сравнению с другими способами реконструкции молочной железы при помощи собственных тканей.
В настоящее время TRAM-лоскут используется редко из-за высокой травматичности операции.
Что такое DIEP-лоскут?
DIEP (deep inferior epigastric artery perforator) — это лоскут, получающий кровоснабжение из глубокой нижней эпигастральной артерии, которая проходит через брюшную полость. Состоит из кожи и жира нижних отделов передней брюшной стенки. В лоскут не включена прямая мышца живота, однако ее необходимо расслоить для выделения питающих сосудов.
Отбор пациентов для использования лоскутов DIEP должен производиться на основании массы тела, сопутствующих заболеваний, количества абдоминального жира и объема груди.
Каковы преимущества и недостатки DIEP-лоскута?
DIEP-лоскут обладает всеми преимуществами свободного TRAM-лоскута и аналогичным эстетическим результатом, но, в отличие от TRAM-лоскута, при использовании DIEP-лоскута реже наблюдается дряблость и слабость брюшной стенки, менее интенсивна послеоперационная боль и более короткий период реабилитации. Имея выбор между сохранением и травмированием мышц, большинство пациентов выбирают сохранение мышц из-за сохранения функции мышц брюшного пресса.
К недостаткам метода относят необходимость владения микрохирургическими навыками оперирующим хирургом, а также увеличение продолжительности операции.
Что такое SIEA-лоскут?
SIEA (superficial inferior epigastric artery) — лоскут, получающий кровоснабжение из поверхностной нижней эпигастральной артерии. Мышца при таком типе лоскута не задействована в операции вовсе.
Несмотря на то что SIEA-лоскут имеет преимущества перед другими брюшными лоскутами в виде еще меньшей травматичности, он обычно не используется, так как у многих пациентов поверхностные нижние эпигастральные сосуды не имеют достаточного диаметра для сшивания с сосудами, питающими молочную железу.
Кому показана реконструкция молочной железы лоскутом?
Идеальный кандидат для таких способов восстановления молочной железы: некурящая пациентка без сахарного диабета и тяжелых сопутствующих заболеваний, с достаточным количеством подкожно-жировой клетчатки на передней брюшной стенке, которое соответствует объему второй молочной железы.
Пациенты с избыточным весом и ожирением также могут быть хорошими кандидатами на реконструкцию описанными лоскутами, если у них нет тяжелой сопутствующей патологии. Однако с увеличением индекса массы тела увеличивается и частота осложнений
Абсолютные противопоказания к реконструкции лоскутом передней брюшной стенки включают перенесенные в течение жизни абдоминопластику или срединную лапаротомию.
Относительные противопоказания включают липосакцию живота, активное курение.
Для успешной трансплантации DIEP и SIEA-лоскутов необходимы кровеносные сосуды подходящего диаметра и расположения. Соответственно, для их оценки необходимо выполнение компьютерной томографической ангиографии или магнитно-резонансной ангиографии перед операцией.
Что такое торакодорзальный (TDM) лоскут?
Торакодорзальный лоскут — это лоскут на основе широчайшей мышцы спины. Он относится к лоскутам с сохраненным кровоснабжением и не требует микрохирургических навыков хирурга.
Лоскуты широчайшей мышцы спины применимы для пациентов, которые не являются кандидатами на другие способы реконструкции: экспандером/имплантом (в результате значительных изменений кожи после проведения лучевой терапии), лоскутами передней брюшной стенки (активное курение, значительная сопутствующая патология, перенесенные ранее операции на передней брюшной стенке, недостаточная толщина подкожно-жировой клетчатки передней брюшной стенки, отсутствие микрохирургических навыков хирурга). Также TDM-лоскуты используются после неудачной попытки восстановления молочной железы другими лоскутами.
Преимуществами данного лоскута являются:
- Простота выполнения данной операции, по сравнению с другими способами восстановления молочной железы собственными тканями.
- Надежность лоскута, так как отсутствует микрохирургический этап и связанные с ним осложнения.
Недостатки метода:
- Рубцевание донорского участка и, следовательно, возможная потеря функциональности руки со стороны операции.
- Необходимость установки импланта, так как зачастую подкожно-жировая клетчатка спины не выражена и не способна заместить объем молочной железы.
- Восстановленная грудь более плотная, в отличие от молочных желез, реконструированных при помощи лоскутов передней брюшной стенки.
Возможно ли восстановить удаленные сосок и ареолу?
Возможно при желании пациента. Обычно операции по восстановлению соска выполняют через несколько месяцев после реконструкции молочной железы, после полного заживления.
Существуют различные методики восстановления соска, включающие пластику местными тканями под местной анестезией, протезирование съемным протезом.
Читайте также: