Как зашить артерию
Обновлено: 26.07.2024
Сосудистый шов. Шов по Каррелю. Сосудистый шов Карреля в модификации Морозовой. Этапы выполнения сосудистого шва.
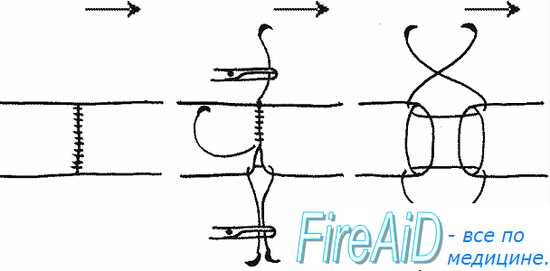
Циркулярный обвивной шов по Каррелю является прототипом всех многочисленных модификаций сосудистого шва. При повреждении артерии, если есть возможность сблизить её концы, накладывают сосудистые зажимы выше и ниже места будущего шва. После иссечения поврежденных участков и удаления адвентиции (2—3 мм с каждой стороны) концы артерии сближают и накладывают на них 3 П-образных шва-держалки с помощью атравматических игл. При этом края сосуда выворачиваются, и здесь интима плотно прилежит к интиме. Участок сосуда между двумя ближайшими держалками сшивают обвивным швом, проводя иглу снаружи внутрь. Обычно шьют сверху вниз, то есть «на себя». Закончив сшивать одну грань, связывают лигатуру с одним из концов держалки, следя, чтобы при этом не был стянут или гофрирован наложенный непрерывный шов. Затем таким же образом сшивают две другие грани. Перед завязыванием последнего стежка слегка приоткрываю! дистально наложенный сосудистый зажим, чтобы кровь вытеснила воздух. Завязав последний узел, полностью открывают дистальпый сосудистый зажим, кровоточащие участки сосудистого шва прижимают пальцем на несколько минут, после чего кровотечение, как правило, останавливается. Если кровотечение не прекращается, накладывают дополнительные узловые швы (рис. 2.30).
В настоящее время хирурги чаще используют сосудистый шов Карреля в модификации Морозовой. По этой модификации накладывают два шва-держалки, используя в качестве третьего лигатуру с иглой, которой начинают сшивать сосуд.
Если сблизить края повреждённой артерии не удаётся, прибегают к её протезированию с помощью либо аутовены, либо синтетического протеза. Техника соединения артерии с трансплантатом остаётся такой же.
При ранении части окружности артерии накладывают боковой сосудистый шов, непрерывный или узловой.
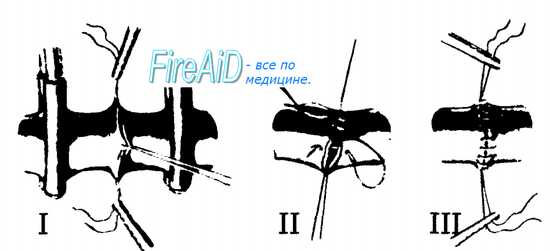
Рис. 2.30. Этапы выполнения сосудистого шва по Каррелю.
I — 3 шва-держалки, наложенных на сшиваемые концы сосуда;
II — наложение обвивного шва между двумя держалками;
III — окончательный вид сосудистого анастомоза.
Механический шов сосудосшивающим аппаратом Гудова, довольно популярный в 60-е годы XX века, в настоящее время не применяется в связи с трудностями подготовки к сшиванию краёв артерий.
В заключение следует отметить, что сосудистый шов является основой всей реконструктивной сердечно-сосудистой хирургии.
Основные этапы наложения сосудистого шва. Краевые сосудистые швы. Шов Карреля.
Различают следующие этапы наложения сосудистого шва: I - мобилизация сосуда; II — подготовка концов сосуда к наложению шва; III —непосредственное наложение шва; IV — пуск кровотока по сосуду, проверка герметичности шва и проходимости сосуда.
В качестве примера приводим основные элементы методики выполнения каждого из этапов наложения сосудистого шва при сшивании сосуда «конец в конец».
I этап — мобилизация сосуда. Для анестезии, профилактики спазма и гидравлической препаровки в ложе сосуда вводят 10-15 мл 0.5—1% раствора новокаина. Продольно по ходу сосуда рассекают сосудистое ложе. Тупым изогнутым зажимом выделяют переднюю и боковые поверхности сосуда. Затем под сосудом прокладывают «туннель», через который проводят ниппельную резинку. Резинка служит держалкой, подтягивая за которую выделяют заднюю стенку сосуда и отходящие от него ветви. Эти ветви перевязывают и пересекают. Следует избегать чрезмерной мобилизации сосуда и перевязки большого количества его ветвей. Мобилизацию можно считать законченной, если концы сосуда удается сблизить без значительного натяжения.
II этап — сближение концов сосуда. Сосуд захватывают сосудистым зажимом на расстоянии 1,5—2 см от края. Зажимы следует накладывать не во фронтальной, а в сагиттальной плоскости, так как это облегчает ротацию сосудов.
Необходимо правильно выбрать степень сжатия сосудов браншами зажимов. Учитывая чрезвычайную ранимость сосудистой стенки, фиксация должна быть такой, чтобы концы сосуда при сближении не выскальзывали, а их внутренняя оболочка не раздавливалась.
III этап — подготовка концов сосуда к наложению шва. Просвет концов сосуда промывают раствором антикоагулянта. Адвентициальную оболочку осторожно натягивают и ее избыток срезают по краю сосуда. Иссечение избытка адвентициальной оболочки производят в целях предупреждения ее попадания в просвет сосуда. Концы сосудов изолируют от операционной раны с помощью салфеток.
IV этап — непосредственное наложение шва. Накладывают шов по одной из принятых методик. В течение всей операции концы сосуда периодически смачивают изотоническим раствором натрия хлорида или раствором антикоагулянта. Перед затягиванием последнего шва, герметизирующего сосуд, из его просвета необходимо удалить воздух. Для этого зажим снимают с периферического отрезка и после того как поступившая кровь вытеснит воздух, затягивают последний шов. Воздух можно вытеснить и с помощью шприца путем введения в щель незатянутого последнего стежка изотонического раствора натрия хлорида.
V этап — пуск кровотока по сосуду, проверка герметичности шва и проходимости сосуда. Большое значение имеет очередность и быстрота снятия зажимов. Сначала снимают дистальный, а затем проксимальный зажимы. Со всех сосудов, кроме грудной аорты, зажимы снимают быстро. Если кровь бьет сильной струей, то к линии шва необходимо прижать салфетку, смоченную горячим изотоническим раствором натрия хлорида. Салфетку удерживают в течение 5 мин. Если и после этого кровотечение продолжается, сосуд следует вновь пережать зажимами и наложить дополнительные швы.
Краевые сосудистые швы.
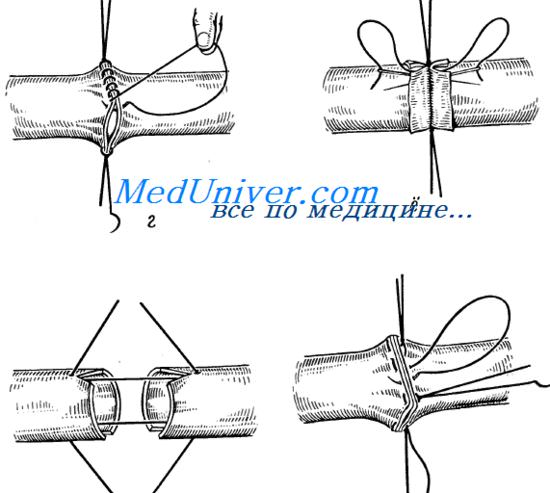
Шов Карреля — непрерывный обвивной шов, накладываемый между тремя узловыми швами-держалками.
I этап — наложение швов-держалок. Сосуд прокалывают со стороны адвентициальной оболочки, отступив на 1 —1.5 мм от края. В другой конец сосуда лигатуру вводят со стороны его просвета. Лигатуру завязывают. Таким же образом на равном расстоянии друг от друга накладывают еще 2 шва-держалки. При растягивании швов-держалок стенка сосуда приобретает форму равнобедренного треугольника. При треугольной форме сшиваемых стенок сосуда исключается возможность прошивания противоположной стенки.
II этап — наложение непрерывного обвивного ш в а. Отступив 1 —2 мм от края сосуда, возле одного из швов-держалок накладывают краевой непрерывный обвивной шов. Частота стежков варьирует от 0,5 до 1 мм (в зависимости от толщины сосудистой стенки). Сделав первые 2—3 стежка, начальную нить связывают с одной из нитей шва-держалки. После окончания шва конечную нить также связывают с одной из нитей шва-держалки. Обвивной шов можно наложить одной из нитей шва-держалки, сделав ее более длинной. По окончании сшивания одной грани таким же образом сшивают и остальные, ротируя сосуд зажимами и держалками.
Лечение сосудистых заболеваний не заканчивается после выписки из больницы. Наоборот, как только пациент покидает клинику, начинается самый активный для него лечебный процесс, требующий от него максимального вовлечения. Речь о реабилитации. Ее цель — предупредить осложнения, сохранить положительный эффект, полученный хирургом, быстрее вернуть пациента к активной жизни.
Как долго продлится восстановительный этап, зависит от множества факторов:
- типа и масштаба операции;
- состояния здоровья пациента;
- его возраста;
- методов реабилитации;
- того, насколько точно больной выполняет предписания врача.
Способы реабилитации
Конкретные рекомендации существенно различаются, но в целом можно выделить несколько направлений:
Грамотная постепенная реабилитация позволяет вернуться к привычной жизни и забыть о болезни.
От всей души благодарен Калинину А.А., он вник в мою проблему и рекомендовал курс лечения (капельница и внутривенные инъекции). Моя проблема в том что облитирующий атеросклероз нижних конечностей ухудшается коксоартрозом тазобедренного сустава, т.е. я не могу ходьбой улучшить.

Бедренно-подколенное шунтирование - открытая хирургическая операция по созданию обходного пути для кровотока при закупорке бедренной артерии на ноге. Операция показана при критической ишемии и угрозе потери конечности, но иногда и при лимитирующей перемежающейся хромоте, если пациенту для повседневной жизни недостаточно проходимого расстояния. Операция заключается в соединении шунта (искусственного сосуда) с общей бедренной артерией в паховой области и проведении его к проходимому участку подколенной артерии выше или ниже коленного сустава. Бедренно-подколенное шунтирование может проводиться с помощью искусственного протеза или с помощью собственной вены пациента. Операция продолжается обычно около 60 минут, проводится под эпидуральной или спинальной анестезией. Для операции требуется как минимум два хирургических разреза. Эффективность операции высокая. При использовании ее по показаниям проходимость шунта составляет 80% в течение 5 лет.
Преимущества лечения в ИСЦ
Техника бедренно-подколенного шунтирования в нашей клиники отработана до ювелирной точности. Мы используем эту оперцию чаще всего, как элемент гибридной хирургии при тяжелых поражениях артерий нижней конечности. Для улучшения результатов лечения пациентов с многоэтажными поражениями мы используем бедренно-подколенный шунт, через который затем выполняем ангиопластику и стентирование артерий голени. В качестве самостоятельной операции выполнять бедренно-подколенное шунтирование нет необходимости, так как при изолированной закупорке бедренной артерии у пациентов чаще всего серьезных жалоб нет.
Особенностями операции в нашей клинике является обязательный ультразвуковой контроль за кровотоком во время операции. При выявлении проблем в работе шунта мы выполняем рентгеновскую контрастную ангиографию и можем с помощью ангиопластики улучшить результаты вмешательства.
Подготовка к лечению
Подготовка к операции заключается в специальном обследовании, позволяющем определить характер поражения сосудов:
- УЗИ артерий нижних конечностей
- МСКТ аорты и артерий конечностей
Общем обследовании, определяющем сопутствующую патологию и риски операции:
- Эхокардиография (УЗИ сердца)
- Гастроскопия (ЭГДС)
- Рентгенография легких
- Комплекс анализов для госпитализации
Непосредственная подготовка к вмешательству:
- Бритье операционного поля от паха до средней трети голени проводится в день операции
- Не принимать пищу позже семи часов вечера накануне операции
- Очистительная клизма на ночь
- Установка мочевого катетера (непосредственно на операционном столе)
Обезболивание при лечении
Операция может проводится под местной, спинальной или эпидуральной анестезией. В нашей клинике используется преимущественно эпидуральная анестезия, так как эпидуральный катетер позволяет проводить эффективное обезболивание в послеоперационном периоде.
Катетер устанавливается в область поясницы с помощью укола специальной иглой. После проведения катетера в перидуральное пространство вводится небольшое количество анестетика, а пациент рассказывает о своих ощущениях. Постепенно доза увеличивается и отключается чувствительность в ногах, а затем и движения.
Во время операции доктор подключает к пациенту следящий монитор, который измеряет давление, с помощью манжеты на плече и снимает ЭКГ в трех отведениях. Кроме того, на палец кисти надевается специальный датчик - пульсоксиметр, который измеряет пульсовую волну и насыщение крови кислородом (сатурацию).
Как проходит метод лечения
Пациент укладывается на операционном столе на спину. Под колено больной ноги укладывается валик. Вся нога и паховая область обрабатывается специальным антисептическим раствором. Стопа укладывается в специальную пеленку, паховая область так же закрывается пеленкой.
Ревизия артерии оттока
Разрез для оценки артерии может быть в нижней трети бедра (выше колена) или сразу ниже коленного сустава, в зависимости от проходимости того или иного участка артерии по данным предварительного обследования. Длина разреза обычно 7-10 сантиметров.
После выделения артерии хирург оценивает ее плотность, наличие атеросклеротических бляшек, с помощью двухпинцетной пробы оценивается заполняемость артерии из голени. Если артерия признана пригодной для шунтирования, то она берется на держалку, если нет, то выделяется на другом участке.
Ревизия артерии притока и проксимальное (верхнее) соустье
Следующий разрез проводится в паховой области. Там должна быть выделена общая бедренная артерия, вместе с ветвями - глубокой и поверхностной. Этот участок артерии является местом, откуда будет запитываться шунт.
Если общая бедренная артерия пригодна как донорский сосуд , то производится ее пережатие сосудистыми зажимами. До этого внутривенно вводится раствор гепарина. После пережатия артерии она рассекается продольно, на 2-3 см. В разрез артерии обвивным швом вшивается сосудистый протез. Сразу после его вшивания зажимы снимаются, а протез заполняется физиологическим раствором с гепарином.
Проведение шунта
Следующим этапом создается тоннель под кожей, для проведения сосудистого протеза. Мы стараемся проводить протез как можно глубже, под мышцами, так как в случае инфекции в ранах, он не попадает в инфицированную зону.
Дистальный анастомоз (нижнее соустье)
Протез выводится в нижнюю рану, где в артерии так же делается продольный разрез, оценивается кровоток из низлежащих отделов. Протез пришивается сосудистым швом в рану артерии. Снимаются все сосудистые зажимы и запускается кровоток.
Контрольное исследование после реконструкции
В нашей клинике после этого всегда проводится интраоперационное УЗИ восстановленных артерий. Кровотока по шунту и подколенной артерии, а так же оценивается кровоток ближе к стопе. Обязательно проводятся пробы с пережатием шунта, чтобы оценить, насколько кровоток в ноге зависим от этого шунта.
Если при контрольном УЗИ выявляются проблемы с проходимостью артерии в анастомозе или в артериях ниже, высокое сопротивление по шунту, то мы проводим рентгеновскую ангиографию, для выявления возможных проблем. При обнаружении сужений сосудов мы выполняем ангиопластику или стентирование проблемных артерий.
Завершение операции
Проводится оценка кровоточивости анастомозов. Если кровотечения не отмечается, то в раны устанавливаются специальные силиконовые трубки (дренажи), которые подключаются к пластиковым грушам. Это необходимо для удаления скопления жидкости возле анастомозов и контроля за возможным кровотечением.
Раны пациента заклеиваются специальными повязками и он переводится в отделение для дальнейшего наблюдения.
Возможные осложнения при лечении
Бедренно-подколенное шунтирование является хорошо отработанной операцией и осложнения при ней встречаются редко. Однако иногда они все же случаются. Мы разделили их на несколько групп.
Осложнения во время операции:
- Кровотечение - встречается очень редко, чаще при резком поражении артериальной стенки кальцинозом.
- Повреждение глубоких вен - крайне редкое осложнение, связанное с проведением держалки под артерией при выраженном спаечном процессе. Приводит к массивному венозному кровотечению.
- Повреждение близлежащих нервов - при хорошем знании анатомии практически не встречается. В последствие может быть снижение чувствительности кожи на ноге.
- Повреждение лимфатических сосудов - может наблюдаться при неправильном подходе к сосудистому пучку в паховой области, либо при повторных вмешательствах через рубцовые ткани.
Осложнения общего характера:
- Геморрагический шок - может наблюдаться при кровотечении во время операции.
- Инфаркт миокарда - редкое осложнение, наблюдаемое у пациентов с исходным тяжелым поражением коронарных артерий.
Послеоперационные осложнения:
- Кровотечение в послеоперационном периоде - случается чаще всего в первые сутки после операции, поэтому и устанавливается дренаж для контроля.
- Лимфоррея или лимфоцеле - истечение лимфатической жидкости из послеоперационной раны или скопление ее в подкожной клетчатке. Для коррекции требуются пункции скоплений жидкости или тщательные перевязки. Постепенно проходит самостоятельно.
- Лимфатический отек - может наблюдаться увеличение объема ноги на несколько сантиметров. Проходит в течение 2-3 месяцев.
- Нагноение протеза в позднем послеоперационном периоде - может возникнуть вследствие плохого заживления ран и при попадании инфекции на сосудистый протез. Осложнение очень опасное и чревато дополнительными осложнениями. При выявлении, требует удаления сосудистого протеза и повторной сосудистой операции для восстановления кровотока.
Прогноз после метода лечения
Если операция выполняется по строгим показаниям, то ее результаты очень хорошие. Более 80% бедренно-подколенных шунтов функционируют в течение 5 лет. Если постепенно развивается закрытие этого шунта, то организм компенсирует кровоток в обход этого сегмента и больной может и не почуствовать, что шунт перестал работать.
Вторичные осложения после бедренно-подколенного шунтирования развиваются у 10% больных. Чаще всего это ранний тромбоз шунта. Такой исход наступает при недооценке состояния сосудистого русла оперирующим хирургом, либо при нарушении приема антитромботических препаратов. Для предупреждения этого осложнения проводится регулярный контроль состояния шунта с помощью УЗИ.
Ранний тромбоз шунта может привести к развитию критической ишемии или гангрены. Своевременное повторное вмешательство позволяет сохранить ногу и недопустить ампутации.
Программа наблюдения после метода лечения
Эффективная и долговременная работа бедренно-подколенного шунта невозможна без детальной оценки его работоспособности. Чаще всего проводится ультразвуковое ангиосканирование артерий оперированной конечности.
Первый осмотр после выписки должен проводится через месяц после операции. Оценивается состояние ран на бедре, наличие отека и расстройств чувствительности, объем движения пациента, расстояние безболевой ходьбы. При УЗИ артерий оценивается состояние анастомозов и скорость кровотока по артериям на стопе.
Последующие осмотры рекомендуется проводить каждые 6 месяцев после операции. Спустя год желательно выполнить МСКТ артерий нижних конечностей с контрастированием. Либо это исследование может назначить ваш сосудистый хирург по результатам периодического осмотра.
Заболевания
Бедренно-подколенное шунтирование - открытая операция по обходу закупоренной поверхностной бедренной артерии. Выполняется под спинальной анестезией. В качестве шунта чаще всего используется искусственный сосуд (протез).
Бедренно-подколенное шунтирование показано при критической недостаточности кровообращения нижних конечностей на фоне закупорки бедренной артерии, если пациент не может пройти без остановки больше 200 метров.
Эта операция выполняется только в случае невозможности провести эндоваскулярную операцию (ангиопластику и стентирование) поверхностной бедренной артерии.

Аорто бедренное шунтирование - хирургическое вмешательство, подразумевающее установку обходного пути — шунта в обход закупоренных подвздошных артерий от брюшной аорты к бедренным артериям в паховой области с помощью искусственного сосудистого протеза. Является самым распространённым вмешательством на сосудах нижних конечностей при атеросклерозе.
Основное показание к аорто-бедренному шунтированию - атеросклероз аорты и подвздошных артерий (синдром Лериша) с развитием тяжёлой недостаточности кровообращения конечностей.
Одностороннее аорто-бедренное шунтирование подразумевает проведение линейного шунта от аорты к одной бедренной артерии, а при бифуркационном аорто бедренном шунтировании - к двум бедренным артериям с помощью специального Y образного шунта).
Аорто-бедренное протезирование применяется при закупорке (окклюзии) аорты и отличается от шунтирования тем, что протез пришивается конец в конец к брюшной аорте, тем самым весь кровоток к ногам идёт только по протезу. При шунтировании протез пришивается в бок аорты и сохраняется остаточный кровоток по поражённым подвздошным сосудам.
Аорто бедренное бифуркационное шунтирование отличается большой эффективностью и безопасностью, но с осторожностью должно применяться у больных старческого возраста и с тяжёлой сопутствующей патологией. Операции на брюшной аорте имеют небольшой риск для жизни (не более 3%) и предупреждают развитие ишемической гангрены у больных с синдромом Лериша.
Особенности операции в Инновационном сосудистом центре
Хотя аорто-бифеморальное шунтирование является одной из самых распространённых сосудистых операций и выполняется во многих сосудистых отделениях, но в нашей клинике применяются определённые подходы, позволяющие улучшить ближайшие и отдалённые результаты операции, особенно в сложных случаях.
Основной проблемой при выполнении АБШ остаётся травматичность доступа и, связанные с этим ранние послеоперационные проблемы. В нашей клинике для выполнения аортобедренного шунтирования применяется забрюшинный доступ, без вскрытия брюшной полости. Это позволяет проводить операции под перидуральной анестезией без общего наркоза и обеспечивает комфортное течение послеоперационного периода.
Для выполнения повторных операций на аорте при нагноении сосудистых протезов или тромбозе нашими хирургами может применяться доступ к грудному отделу аорты с помощью расширенного левостороннего бокового доступа. Такой подход позволил выполнять операции у больных, которым отказали все другие клиники.
Другой важной особенностью хирургического лечения в нашей клинике является возможность ангиографии во время операции. Мы обязательно проводим контрастное исследование после аорто-бедренного шунтирования для того, чтобы оценить гемодинамическую корректность сосудистой реконструкции и выявить возможные проблемы. Такой подход позволяет увеличить возможность проведения операции и улучшить непосредственные результаты.
Использование интраоперационной ангиографии позволяет оперировать больных с тяжёлым кальцинозом брюшной аорты, не позволяющим применить обычные методы пережатия сосуда. Для контроля над кровотечением мы применяем раздувание специального баллона в аорте, позволяющего перекрыть кровоток на время подшивания сосудистого протеза к аорте. Баллон проводится через доступ на руке. Такая же методика позволяет нам успешно оперировать разрывы аневризмы брюшной аорты.
Результаты операции аорто-бедренного шунтирования в нашей клинике очень хорошие. Успех лечения достигается у 97% больных с поражением аорто-подвздошного сегмента.
Предоперационная подготовка
Перед операцией необходимо полное обследование всех сосудистых бассейнов. При выявлении язв или эрозий желудка проводится предварительное лечение. Должна быть проведена санация полости рта.
Уточнение картины поражения сосудов достигается с помощью компьютерной ангиографии (МСКТ). При выявлении значимых поражений сонных или коронарных артерий решается вопрос о преимущественной реваскуляризации этих бассейнов до операции на аорте. До операции необходимо скорректировать все имеющиеся нарушения белкового и электролитного обмена, увеличить уровень гемоглобина крови. Накануне операции необходимо прочистить кишечник специальным препаратом и клизмами. Ужин накануне операции должен быть очень лёгким. Операционное поле (живот, бёдра) тщательно избавляют от волос. Пациенту вводят седативные препараты для снятия тревоги перед операцией.
Обезболивание при аорто-бедренном шунтировании
В нашей клинике оперативное вмешательство проводится обычно под перидуральной анестезией. В спину устанавливается специальный катетер, по которому поступает анестезирующий препарат. Достигается полноценное обезболивание и расслабление мышц для забрюшинного доступа. С целью седации (успокоения) пациенту вводятся лёгкие седативные препараты. При операциях на грудном отделе аорты используется общий наркоз. Анестезиолог непрерывно мониторирует артериальное давление, насыщенность крови кислородом. Для адекватного введения препаратов пациенту устанавливается подключичный венозный катетер. Мочевой пузырь дренируется катетером для контроля за функцией почек.
Варианты операции аорто-бедренного шунтирования
Аортобедренное шунтирование может выполняться в двух вариантах:
- Двухсторонне аортобедренное шунтирование (аорто-бифеморальное). Данный вариант предполагает восстановление кровотока в обе ноги при закупорке обеих подвздошных артерий. Основная бранша протеза пришивается к аорте, ветви протеза пришиваются к бедренным артериям. Проводится 3 доступа, два из них в обеих паховых областях, один большой на левом боку.
- Одностороннее аорто-бедренное шунтирование - проводится при закупорке одной из подвздошных артерий. Соответственно необходимо только два доступа. Один проводится в паховой области на больной ноге, другой на левом боку к аорте.
Для успеха операции необходимо обеспечить хороший отток крови из протеза, иногда артерии на бедре бывают тяжело поражены. В этих случаях в нашей клинике применяются методы двухэтажных шунтирований, когда в паховой области создаётся соединение между протезом и наиболее пригодной артерией, после чего дальше из протеза запускается шунт из большой подкожной вены в низлежащие артерии на ноге. Таким образом, кровоток из протеза распределяется по всей ноге и не возникает застоя крови, ведущего к тромбозу и закупорке протеза. При выраженном поражении артерий в паху возможно выполнение протезирования бедренной артерии. Это позволяло восстановить кровоток при плохом состоянии периферического сосудистого русла.
Ход операции аорто-бедренного шунтирования
В нашей клинике предпочтительный хирургический доступ - забрюшинный разрез по Робу, он имеет значительные преимущества по сравнению с традиционной лапаротомией (доступом через брюшную полость). При доступе по Робу не повреждаются поясничные нервы и не травмируется кишечник. Это позволяет начать питание больных уже на следующий день после операции, а через сутки можно уже подниматься с постели.
После выделения брюшного отдела аорты оценивается степень её повреждения атеросклеротическим процессом. Операция заключается в выделении аорты выше места поражения через разрез на боковой стенке живота и бедренных артерий в верхних отделах бёдер. В свободный от бляшек участок аорты вшивается искусственный сосуд, сделанный из инертного пластического материала, который не вызывает реакции окружающий тканей. Затем ветви этого сосудистого протеза выводятся к бедренным артериям и пришиваются в свободные от поражений участки. Таким образом, обходится закупоренный участок и кровь легко проникает в ноги.
Возможные осложнения аорто-бедренного шунтирования
Операция на брюшной аорте является большим хирургическим вмешательством. Правильное определение показаний позволяет снизить риск неблагоприятного исхода операции. Летальность после реконструктивных операций на аортоподвздошно-бедренном артериальном сегменте составляет около 3%. Основные осложнения аорто-бедренного шунтирования:
- Кровотечение во время или после операции
Кровотечения является наиболее опасным осложнением, так как брюшная аорта самый крупный сосуд в организме и кровопотеря может быть очень значительной. Причиной кровотечения чаще всего являются технические сложности во время операции - слишком большой вес пациента, рубцовые процессы после ранее проведённых вмешательств, атипичная анатомия сосудов. Все кровотечения, возникающие во время операции, должны быть обязательно надёжно остановлены. Хирург не может закрыть операционную рану, если имеется хоть малейшее сомнение в окончательной остановке кровотечения. После операции на сутки обязательно оставляется дренаж, по которому контролируется ситуация с кровотечением. При правильной хирургической технике риск кровотечения при аорто-бифеморальном шунтировании незначительный.
- Сердечно-сосудистая недостаточность
У ослабленных больных с тяжёлыми сопутствующими заболеваниями включение большого объёма сосудистого русла, которое происходит при успешном аорто-бедренном шунтировании, может привести к повышенным требованиям к деятельности сердца. Сердце должно прокачивать больший объём крови, к чему оно не всегда бывает готово. Для коррекции сердечной слабости в раннем послеоперационном периоде применяются препараты, стимулирующие сердечную деятельность. Больные после аортобедренного шунтирования требуют интенсивного наблюдения в первые 2-3 суток после операции, чтобы предупредить .развитие инфаркта миокарда.
- Эффект включения ишемизированных конечностей
Если аортобедренное шунтирование выполнялось по поводу критической ишемии, то ткани ног были в состоянии полужизни, начинались процессы распада белков, предгангренозные и гангренозные изменения. Внезапный запуск крови приводит к вымыванию из тканей продуктов незавершённого метаболизма, которые могут оказывать на организм токсическое действие. Чаще всего это проявляется изменением активности печёночных ферментов, почечных анализов. Может отмечаться повышение температуры тела, учащение дыхания и сердцебиения.
- Тромбозы глубоких вен и тромбоэмболия лёгочных артерий
Недостаток кровообращения, который существовал в ногах длительное время, приводит к образованию тромбов в мелких и крупных венах ног. Восстановление кровообращения может вызвать активизацию кровотока в венах и привести к "вымыванию" мелких тромбов с переносом их в лёгкие с развитием тромбоэмболии. Для профилактики этого осложнения используется назначение гепарина и максимально быстрая активизация пациента.
- Образование лимфатических скоплений и лимфотечение
Редкое осложнение, которое развивается при повреждении лимфатических узлов в паховых областях, когда образуются большие скопления лимфы в подкожной клетчатке. Осложнение неприятное, но при правильном ведении малоопасное. Необходимо настойчиво пунктировать скопления лимфы, не допуская их инфицирования. Постепенно накопление лимфы уменьшится, и проблема разрешится.
Осложнение, которое может развиваться при плохой хирургической технике, технических трудностях на фоне рубцовых процессов, нарушении правил асептики, наличии инфекционного процесса в паховых лимфатических узлах. Нагноение послеоперационных ран опасно возможностью нагноения сосудистых протезов. Если оно поверхностное,то должно быть немедленно дренировано. Если в гнойный процесс вовлечён сосудистый протез, то он должен быть максимально удалён и заменён другим, в обход гнойной раны. Вообще, нагноение сосудистых протезов является самым сложным осложнением в сосудистой хирургии и требует от хирургов большой смелости и находчивости в лечении.
Обычно развивается или в первые дни после операции или через несколько месяцев или лет. Основной причиной тромбозов после аортобедренного шунтирование является нарушение оттока крови из протеза. Это бывает при неадекватном подборе размера протеза к отводящей артерии, недооценке воспринимающего русла. В нашей клинике проводится обязательная ультразвуковая оценка потока крови по шунту и отводящей артерии. При выявлении несоответствия между притоком и оттоком выполняются дополнительные методы разгрузки шунта. Чаще всего это дополнительные шунты к артериям голени. Поздние тромбозы могут развиваться из-за развития рубцовой ткани в анастомозах сосудов с протезом. Для выявления таких сужений всем больным после АББШ необходимо дважды в год проходить ультразвуковое обследование сосудистой реконструкции. При выявлении признаков нарушения проходимости кровеносных сосудов необходима дополнительная сосудистая коррекция.
![Скандинавская ходьба в нашем реабилитационном центре позволяет восстановиться после шунтирования]()
Послеоперационный период
После восстановления прямого тока крови к ногам явления недостаточности кровообращения полностью ликвидируются. При простом физикальном осмотре важно определить, что ноги становятся тёплыми и немного отёчными. В первые 2-3 суток бывает нестабильное артериальное давление, поэтому пациенты находятся под наблюдением реаниматолога. На второй день удаляются дренажи из живота и ног. Полноценное питание начинается со 2 суток послеоперационного периода. Обезболивание достигается перидуральной анестезией, а к 3 суткам обычно оно уже не требуется. Вставать обычно разрешается после 3 суток с момента операции. При гладком послеоперационном течении пациенты выписываются обычно на 7-9 сутки после аортобедренного шунтирования.
Прогноз
Шунты служат долго — 95 % проходимы в течение 5 лет и около 90% в течение 10 лет. Продолжительность работы шунта зависит от общего состояния сосудов и соблюдения пациентом предписаний врача. Необходимо периодическое наблюдение у оперировавшего хирурга и контрольные ультразвуковые исследования. Для профилактики прогрессирования атеросклероза проводится комплекс мер по снижению холестерина и нормализации обмена веществ.
Программа наблюдения
Повторные осмотры у сосудистого хирурга и УЗИ проводятся через 3 месяца после выписки, а затем ежегодно. При контрольных осмотрах оценивается функция шунта, достаточность кровотока в ногах и правильность приёма пациентом назначенной антитромботической терапии.
Из медикаментозных препаратов чаще всего назначаются антитромботические средства - плавикс, тиклопидин, аспирин. Из методов лечебной физкультуры самым эффективным является лечебная ходьба 3-5 км в день или езда на велосипеде. Важно беречь ноги от различных микротравм и ссадин, особенно если имеется сахарный диабет.
Основа успешной жизни после аорто бедренного шунтирования это физические нагрузки, приём антитромботических препаратов и регулярный осмотр у лечащего врача с выполнением УЗИ контроля за функцией шунта. Если выявляются сужения шунта, то необходимо выполнить эндоваскулярную коррекцию. При выполнении этих предписаний вы забудете о риске гангрены от атеросклероза.
Читайте также: