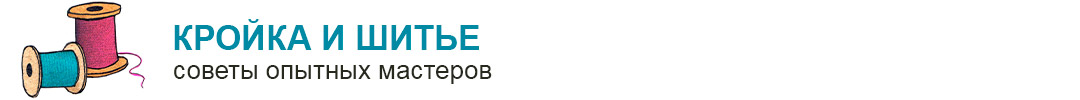Как зашить перфорацию носовой перегородки
Обновлено: 26.07.2024
Причины возникновения перфорации носовой перегородки:
- инфекции, обуславливающие разрушение хрящевой ткани (такие как: сифилис, стафилококк, туберкулез);
- гнойные очаги;
- сахарный диабет;
- травмы носа, частые механические повреждения, оставленные без лечения гематомы;
- появление злокачественных новообразований в области носовой перегородки;
- частое применение сосудосуживающих лекарств (спреев либо капель);
- системные болезни, негативно воздействующие на соединительную ткань (почечная недостаточность, красная волчанка, саркоидоз, полихондрия, ревматоидный артрит, аскулит);
- прием наркотических препаратов, вводимых через носовые ходы (хроническое употребление кокаина, вызывающее регулярное раздражение и обуславливающее проникновение возбудителей инфекции, способно полностью разрушить внутреннее строение носа);
- сухой атрофический ринит;
- осложнения после хирургических вмешательств в носовой области либо проведение операции неопытным специалистом;
- постоянное воздействие на носовую полость токсических веществ, обусловленное несоблюдением техники безопасности во время производственного процесса.
Последствия
«Обязательно ли закрывать перфорацию носовой перегородки?» — вопрос, на который поможет ответить перечень возможных опасностей.
Последствия перфорации носовой перегородки бывают такими:

- Изменение очертаний лицевых костей.
- Изменение голоса.
- Снижение иммунитета.
- Воспаления в носовых проходах.
- Проникновение опасных микроорганизмов при дыхании через рот.
- Ухудшение памяти.
- Головные боли.
- Судороги.
- Ухудшение функции кровообращения.
- Нарушенное артериальное давление.
- Отечность тканей головного мозга.
- Нарушения функционирования сердца и сосудов.
- Слабость, низкая продуктивность.
- Обмороки.
Какие могут быть последствия?
Наиболее эффективным методом устранения дефекта является пластика носа с использованием эпителиальной ткани самого пациента. Стоит учитывать особенности строения хряща и его способность к восстановлению.
В основном он состоит из межклеточной жидкости, поэтому процесс срастания происходит крайне медленно. Если дефект значительный, у пациента заметна горбинка носа, единственным способом его устранения будет пластическая операция. Но и этот метод не всегда дает 100% результат.
Вопрос — ответ
Да, перфорация может никак себя не проявлять, поэтому человек не догадывается о наличии патологии.
Если перфорация незначительная, она может не доставлять дискомфорта. В таком случае пластические хирурги советуют не трогать дефект, так как операция достаточно сложная.
Причины
Основные причины возникновения перфорации:

- Повреждения носа (травмы, переломы и т.п.).
- Деформация или ухудшения состояния слизистой.
- Сахарный диабет.
- Онкология.
- Остановка кровотечения прижиганием.
- Потребления наркотиков через нос.
- Болезни соединительных тканей (красная волчанка и т.п.).
- Вдыхание токсинов (работа с химическими агрессивными веществами т.п.).
- Атрофический ринит.
- Инфекции и воспаления, повреждающие кости и хрящи.
- Злоупотребление сосудосуживающими препаратами против насморка.
Перфорация носовой перегородки после септопластики тоже возможна. Операцию проводится в целях выпрямления носовой перегородки и назначается при кровотечениях, заболеваниях носа (синусит, ринит, гайморит и т.п.) и отеках.
Современные методы устранения искривления перегородки носа могут быть разделены на две категории: субтотальная септэктомия по Killian и септопластика по Cottle. Метод Киллиана более прямолинейный, он подразумевает полное удаление искривленных хрящевых и костных участков перегородки. Подход Cottle основан на максимальном сохранении костной части перегородки, используя естественную гибкость хряща. Все манипуляции на перегородке совершаются после отсепаровки слизистой оболочки вместе с надхрящницей и надкостницей и сохранением питающих сосудов.
Разрез по Киллиану выполняется на 10 мм кзади и параллельно каудальному концу перегородки. Перед выполнением поднадхрящничной отслойки необходимым является проведение гидроотслойки мукопе-рихондрия. Для этого местный анестетик вводится в перегородку носа с двух сторон. Точность процедуры подтверждает побледнение слизистой и ее выбухание, это свидетельствует о том, что надхрящница отделилась от хряща.
Выполняется отслойка со стороны разреза вплоть до костных отделов, затем хрящ рассекается на уровне первоначального разреза слизистой, и отслойка продолжается на противоположной стороне. После отсепаровки слизистых лоскутов с обеих сторон хрящ разрезается вплоть до сочленения с костью, параллельно и минимум на 10 мм ниже верхнего края перегородки. Затем хрящ отделяется от перпендикулярной пластинки решетчатой кости и сошника сзади и от максиллярного гребня снизу.
После того как освобожденный участок хряща удаляется, в полости носа с дорсальной и каудальной сторон остается только его L-образный фрагмент. Необходимо подчеркнуть важность сохранения хотя бы 10 мм хряща каудально и дорсально, что предотвратит опущение кончика носа (за счет сохранения каудальной части) или развитие седловидной деформации (за счет сохранения дорсальной части). Искривленные костные участки удаляются кусачками или долотом, более подробное описание приводится в разделе о септопластике.
Подслизистая резекция по Киллиан обеспечивает быстрый и удобный доступ к средним и задним отделам перегородки. К тому же, возможности манипуляции с каудальным концом L-образного фрагмента крайне ограничены, а слизистую необходимо полностью отслаивать с обеих сторон. Создается большое потенциальное пространство для формирования гематомы перегородки, а часть четырехугольного хряща лишается кровоснабжения из-за отделения от мукоперихондрия. Искривленные участки хряща не ремоделируются, а полностью удаляются. С помощью классической подслизистой резекции невозможно устранить искривления L-образного фрагмента.
При подслизистой резекции по Киллиану удаляется максимальная часть (закрашенная область) хряща перегородки.
Классическая септопластика выполняется через полупроникающий разрез по Cottle вдоль каудального края четырехугольного хряща. Слизистая отслаивается на всем протяжении, в том числе от максиллярного гребня. Пересечение волокон надхрящницы и надкостницы могут затруднять отслойку, поэтому иногда прибегают к методу двух туннелей (один вдоль нижних отделов перегородки, другой вдоль медиального участка дна полости носа), рассекая пересекающиеся участки мукоперихондрия и мукопериоста. Затем хрящ моделируется по типу открывающейся в обе стороны двери.
Для этого нужно удалить нижнюю полоску хряща над максиллярным гребнем: выполняется разрез вдоль хряща над гребнем, затем слизистая отслаивается с противоположной стороны, и освободившаяся полоска хряща удаляется. Затем четырехугольный хрящ отделяется от костной части перегородки, и слизистая отслаивается с противоположной стороны. Для полной мобилизации хряща щипцами Takahashi удаляются небольшие фрагменты костной перегородки. При значительных искривлениях следует сначала рассечь кость выше искривления костными ножницами. Следует помнить о том, что перпендикулярная пластинка крепится к переднему отделу основания черепа, и грубые манипуляции на ней могут привести к развитию риноликвореи.
Если оставшийся четырехугольный хрящ (который крепится к дорсально к спинке носа и к слизистой оболочке противоположной стороны) можно сместить к средней линии, каких-либо дополнительных манипуляций не требуется. Но в большинстве случаев искривленные участки все еще присутствуют. На вогнутой стороне хряща, параллельно оси его желаемого выпрямления, выполняются насечки скальпелем. Сильно искривленные участки могут быть удалены, перед этим с них предварительно отслаивается слизистая противоположной стороны. Наконец, каудальный отдел перегородки может быть отделен от передней носовой ости (самой передней части максиллярного гребня) и при необходимости подшит к периосту дна полости носа или к максиллярному гребню (для этого в гребне предварительно следует просверлить отверстия необходимого диаметра).
У септопластики по Cottle два основных преимущества: во-первых, сохраняется большая порция перегородки, во-вторых, не требуется двусторонней отсепаровки слизистой. Благодаря этому снижается риск опущения кончика носа, развития седловидной деформации и гематомы перегородки. Но, к сожалению, моделирование хряща непредсказуемо и возможно сохранение остаточных деформаций.
Вне зависимости от используемой техники лоскуты слизистой сшиваются транссептальным 4-0 простым кетгутовым швом, первичный разрез слизистой сшивается 4-0 хромированным кетгутом. Разрывы слизистой также лучше зашивать 4-0 простым кетгутом, особенно, если они расположены близко друг к другу на противоположных участках слизистой. В случае крупных дефектов слизистой с обеих сторон к перегородке 2-0 транссептальными швами подшиваются мягкие силиконовые шины.
Перфорации встречаются редко, на наиболее частой причиной их возникновения являются операции по поводу искривления перегородки носа. К концу операции кровотечение обычно отсутствует. Тампонада практически не требуется, т.к. кровотечение является крайне редким осложнением (около 1%). Стоит отметить, что в нижних отделах четырехуголь ного хряща расположены точки роста носового скелета, влияющие на его развитие после полового созревания. Поэтому операции на перегородке лучше откладывать до 15 лет у девочек и до 16 у мальчиков, чтобы не повредить точки роста и обеспечить развитие носа до его нормальных размеров.
При септопластике по Cottle удаление хряща сводится к минимуму,
хрящ становится подобен открывающейся в обе стороны двери. (a-в) Надрезы вдоль хряща способствуют его разгибанию в сторону от разрезов и параллельно им.
Данная техника используется для ремоделирования четырехугольного хряща.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Симптомы дырки (перфорации) носовой перегородки и ее лечение
Код по МКБ-10: J34.8
Перфорация перегородки носа обычно происходит в результате травмы, хирургических операций на носу, хронического вдыхания кокаина, как осложнение переднего сухого ринита, а также при некоторых хронических инфекциях (например, сифилисе, обыкновенной волчанке, лепре, риносклероме) или в результате воздействия профессиональных вредностей.
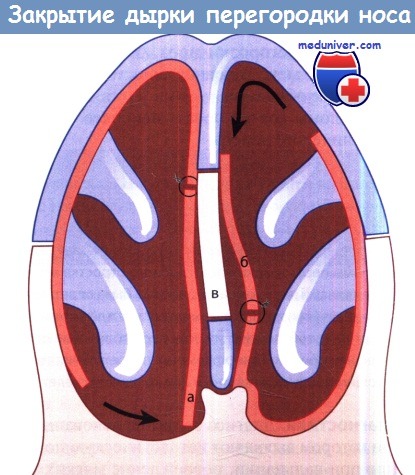
а) Симптом дырки носовой перегородки. Характерны образование корок, иногда зловонный запах из носа, незначительные повторные носовые кровотечения, а также свистящий звук при вдохе и выдохе, если перфорация небольшая. При большой перфорации, локализующейся в задней части перегородки носа, симптомы могут вовсе отсутствовать.
б) Диагностика перфорации носовой перегородки. Для исключения системного заболевания, например грану-лематоза Вегенера, выполняют биопсию края дефекта перегородки. В Великобритании к биопсии перегородки носа прибегают лишь в некоторых случаях. Однако если края дефекта изменены или имеются явные признаки гранулематозного воспаления, выполнение биопсии целесообразно.
в) Лечение дырки (перфорации) носовой перегородки:
- Хирургическое лечение. Предложен ряд методов реконструкции перегородки носа в области дефекта хрящевой части (например, с использованием хряща, выкроенного из носовой раковины или других участков тела, а иногда консервированной подслизистой основы свиной кишки или биостекла) с закрытием области вмешательства лоскутами слизистой оболочки и стимулированием процесса эпителизации. На рисунке ниже показан принцип двустороннего перемещения лоскутов в область дефекта перегородки по Шульц-Кулону.
Для успеха операции имеет значение размер перфорации и, что более важно, размер оставшейся части и состояние окружающей слизистой оболочки.
- Консервативное лечение без операции. Ежедневные промывания полости носа и смазывание «мягкой» мазью позволяют уменьшить образование корок и частоту носовых кровотечений. Может помочь окклюзия дефекта перегородки носа с помощью силастикового запонкообразного обтуратора, хотя симптомы заболевания могут сохраниться. Поскольку обтуратор является инородным телом, пластическая или реконструктивная операция на перегородке носа более предпочтительна.
Закрытие перфорации перегородки носа с помощью мостовидного лоскута по Шульц-Кулону:
а-каудальный лоскут;
б - краниальный лоскут;
в - перфорация перегородки.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Перфорация носовой перегородки – это дефект перегородки носа, характеризующийся образованием сквозного отверстия в четырехугольном хряще. Клинические проявления – чувство жжения, зуда и сухости, свистящий характер носового дыхания, слизистые, гнойные или геморрагические выделения, интоксикационный синдром, седловидная деформация спинки носа. Диагностика заключается в анализе анамнестических сведений, жалоб, результатов физикального осмотра, передней риноскопии, лабораторных тестов, рентгенографии или компьютерной томографии. Основное лечение – хирургическое, но допускается и консервативная терапия.
Общие сведения

Причины перфорации носовой перегородки
Разрушение перегородки носа – полиэтиологическая патология. В подавляющем большинстве случаев она является осложнением других состояний и заболеваний. К основным причинам ее возникновения относятся:
- Хирургические манипуляции. В эту группу входит септопластика, подслизистая резекция перегородки, двусторонняя коагуляция сосудов в зоне Киссельбаха, назогастральное зондирование, длительные и частые повторные тампонады носа.
- Травматические повреждения. Включают непосредственные травмы лицевого черепа с переломами костей и хряща носа, посттравматические гематомы и абсцессы перегородки.
- Инфекционные заболевания. Нарушению целостности перегородки способствует туберкулезное, сифилитическое и дифтеритическое поражение слизистой оболочки, сопутствующая ВИЧ-инфекция.
- Аутоиммунные патологии. Провоцировать разрушение перегородочного хряща могут следующие системные заболевания: саркоидоз, дерматомиозит, болезнь Крона, системная красная волчанка, ревматоидный артрит.
- Новообразования. Среди онкологических патологий в деструкции перегородки принимают участие карцинома, Т-клеточные лимфомы и криоглобулинемия.
- Фармакологические средства. Атрофию слизистых оболочек и повышение риска перфорации вызывает длительное применение топических кортикостероидов и сосудосуживающих капель. Аналогичные изменения развиваются у кокаиновых наркоманов.
- Профессиональные вредности. Возникновению болезни способствует вдыхание большого количества известковой или цементной пыли, хромовых паров, чрезмерно горячего, сухого или холодного воздуха на рабочем месте.
Патогенез
Механизмы развития могут несколько различаться в зависимости от этиологических факторов. Травматические и ятрогенные повреждения сопровождаются разрывом мукоперихондрия, отслойкой и флотацией тканей подслизистого слоя, что проводит к образованию отверстия. Они же являются причиной формирования гематомы носовой перегородки, которая при инфицировании переходит в абсцесс, вызывающий гнойное расплавление хрящевой ткани. Аутоиммунные заболевания – причина синтеза организмом человека антител к собственной соединительной ткани. Эти аутоантитела провоцируют дегенерацию четырехугольного хряща, который формирует значительную часть носовой перегородки.
Прямое нарушение целостности слизистой оболочки носовой полости и атрофический ринит, которые развиваются под воздействием деконгестантов, кортикостероидов, наркотических веществ и на вредных производствах – причина разрушения реснитчатого эпителия, местного нарушения микроциркуляции и «обнажения» поверхности хряща. В таких условиях происходит вторичное присоединение инфекции с возникновением перихондрита, переходящего в некроз, и образование перфоративного отверстия.
Симптомы перфорации носовой перегородки
Дебют патологии зачастую маскируется под симптомами основного заболевания или состояния. Первый характерный признак перфорации – изменение характера носового дыхания, обусловленное переходом ламинарного потока воздуха в турбулентный при прохождении через имеющееся отверстие. Клинически появляется возникновением выраженного шума или свиста в момент вдоха и выдоха. Больные отмечают чувство сухости, жжения и зуда в носу, образование корочек, что связано с отсутствием должного увлажнения воздуха реснитчатым эпителием.
При дальнейшем увеличении размеров дефекта возникает ринорея. Характер патологических масс может различаться. Чаще всего это обильные слизистые, умеренные кровянистые или гнойные выделения с неприятным запахом. Наружные покровы передней трети спинки носа и его кончик становятся несколько отечными, покрасневшими. Наблюдается синдром интоксикации: повышение температуры тела до 38,5 °C, общая слабость, недомогание, головная боль. Часто выявляется локальная болезненность, нарушение носового дыхания, чувство «заложенности». По мере усугубления деструкции структур перегородки прогрессирует внешняя седловидная деформация – западение средины или передней части спинки носа. На этой стадии пациенты обычно самостоятельно определяют наличие отверстия в передней трети перегородки.
Осложнения
Самое распространенное осложнение перфорации носовой перегородки – формирование выраженного косметического дефекта. Основная причина его развития – отсутствие своевременного лечения. Необходимость в проведении хирургического вмешательства увеличивает риск образования гематомы, абсцесса перегородки носа с последующей повторной перфорацией. При вторичном инфицировании повышается вероятность развития бактериальных осложнений: флегмоны орбиты, тромбоза сигмовидного синуса, менингита и других. После проведенной ринопластики у пациентов наблюдается повышенная склонность к инфекционным заболеванием полости носа и околоносовых пазух: хроническим ринитам, гайморитам, фронтитам.
Диагностика
Диагностика заболевания, как правило, не представляет трудностей – патология определяется при непосредственном осмотре больного. Важную роль играет наличие в анамнезе ранее проведенных операций на носовой перегородке, травм челюстно-лицевой области и других потенциальных этиологических факторов. При обследовании пациента проводится:
- Передняя риноскопия.Отоларинголог определяет наличие перфоративного отверстия, чаще всего – в переднем отделе носовой перегородки, которое соединяет правый и левый носовые ходы. Окружающие ткани зачастую отечны и гиперемированы. По краям отверстия присутствует большое количество сухих корочек.
- Общий анализ крови. Изменения в ОАК зависят от этиологии и стадии развития. После хирургических вмешательств и травм обнаруживается незначительное увеличение уровня лейкоцитов, повышение СОЭ. При инфекционном и аутоиммунном происхождении наблюдается высокий нейтрофильный лейкоцитоз с резким увеличением СОЭ. При активном опухолевом процессе может присутствовать анемия или панцитопения.
- Бактериальный посев. При наличии выделений из носа проводится бактериологическое исследование образцов. Это позволяет установить характер присутствующей патогенной микрофлоры и ее чувствительность к основным группам антибиотиков.
- Специфические тесты. Для подтверждения аутоиммунной этиологии показано определение специфических антител методом ИФА. При невозможности точно выявить происхождение перфорации осуществляется биопсия слизистой оболочки и четырехугольного хряща.
- Рентгенография костей носа. Выполняется после травм с последующей деформацией носа для исключения перелома костей. При низкой информативности рентгенограммы, подозрении на развитие септических осложнений или опухолевую этиологию заболевания используется КТ лицевого скелета.
Лечение перфорации носовой перегородки
Выбор необходимых лечебных мероприятий осуществляется индивидуально для каждого пациента. Терапевтическая тактика основывается на размерах перфорации, динамике развития заболевания и личных предпочтениях больного. Выделяют два основных вида лечения:
- Консервативная терапия. Показана при невозможности провести хирургическое вмешательство или отказе пациента от операции. Допускается при небольшом диаметре отверстия. Заключается в промывании носовой полости растворами антисептиков, при необходимости – антибактериальной терапии и коррекции присутствующих заболеваний. При желании больного выполняется индивидуальный подбор и установка силиконового протеза-заглушки, требующего постоянного ухода с использованием специальных растворов и контроля у отоларинголога 1 раз в год.
- Хирургическое лечение. Выбор метода коррекции зависит от размеров дефекта и клинической ситуации. Дефекты до 1 см могут устраняться путем сшиванием краев раны. При проведении операции по Тарди выполняется закрытие отверстия до 4,5-5 см в диаметре при помощи слизистого лоскута из-под верхней губы, проведенного через сформированный канал к носовой полости. Метод Фэйрбэнкса дает возможность устранить дефект размером до 2 см. При выполнении операции по Фридману используется лоскут ткани из нижней носовой раковины с формированием ножки спереди. В современной хирургической отоларингологии также применяются искусственные трансплантаты, вживление которых показано при выраженной деформации спинки носа.
Прогноз и профилактика
Исход заболевания зависит от происхождения дефекта, своевременности и качества лечения. При вовремя проведенной операции, правильном подборе имплантата и устранении всех способствующих факторов удается полностью восстановить изначальную форму носа и полноценное носовое дыхание. Профилактика заключается в соблюдении врачебных рекомендаций после перенесенных операций, исключении травм носовой области, полноценном лечении инфекционных, аутоиммунных и онкологических заболеваний, рациональном приеме назначенных носовых капель, использовании средств индивидуальной защиты при работе с ядовитыми парами или в условиях чрезмерной запыленности.
Кафедра болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова Минздравсоцразвития России, Москва
Национальный научно-практический центр здоровья детей Минздрава России, Москва, Россия, 119991
Кафедра болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова Минздравсоцразвития России, Москва
Клиническая больница №5, Тольятти
кафедра оториноларингологии Медицинского университета Астаны, Астана, Казахстан, 010000
Опыт пластического закрытия перфорации перегородки носа у детей и подростков
Журнал: Российская ринология. 2016;24(1): 10‑15
Кафедра болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова Минздравсоцразвития России, Москва
Большое количество научных публикаций по перфорации перегородки носа говорит об актуальности данной проблемы во взрослой оториноларингологической практике, а сведений по пластическому закрытию перфораций перегородки носа у пациентов детского возраста практически нет. Цель — разработка и оценка эффективности комбинированной техники пластического закрытия перфорации перегородки носа у детей под эндоскопическим контролем. Пациенты и методы. С 2013 по 2015 г. были прооперированы 19 пациентов с перфорацией перегородки носа в возрасте от 10 до 17 лет. Для повышения надежности пластического закрытия перфорации перегородки носа были объединены достоинства двух методов: закрытие перфорации местными тканями и использование лоскута слизистой оболочки с внутренней поверхности щеки. Все этапы операции выполнялись под эндоскопическим контролем. Результаты. Все дети операцию перенесли удовлетворительно. У 18 пациентов отмечен положительный результат, перфорации не наблюдалось. В одном наблюдении визуализировалась (резидуальная?) перфорация размером 2×2 мм. Выводы. «Гибридная» техника пластического закрытия перфорации перегородки носа у детей под эндоскопическим контролем является эффективным и надежным способом.
Кафедра болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова Минздравсоцразвития России, Москва
Национальный научно-практический центр здоровья детей Минздрава России, Москва, Россия, 119991
Кафедра болезней уха, горла и носа Первого МГМУ им. И.М. Сеченова Минздравсоцразвития России, Москва
Клиническая больница №5, Тольятти
кафедра оториноларингологии Медицинского университета Астаны, Астана, Казахстан, 010000
Пластическое закрытие перфорации перегородки носа является одним из наиболее сложных и актуальных разделов ринохирургии. У взрослых пациентов эту операцию выполняют достаточно давно и с различной степенью успеха [1—4]. Попытки совершенствования техники хирургического вмешательства продолжаются практически постоянно. На сегодняшний день предложено большое количество методов устранения перфорации, среди которых наиболее популярными традиционно считаются следующие:
1) закрытие перфорации через эндоназальный доступ [3, 5]:
а) с использованием перемещенных лоскутов из полости носа и моделированных аутохряща или кости;
б) с использованием нижних носовых раковин (двухэтапная техника);
2) закрытие перфорации через открытый ринопластический доступ [3, 5];
3) применение комбинированного доступа [6—8]:
а) лоскутом слизистой оболочки из преддверия полости рта;
б) хрящом ушной раковины или ребра и слизистой оболочки щеки (сэндвич-трансплантат; двух-, трехэтапная техника).
Большинство описанных методик предложены для взрослых пациентов. Между тем практика показывает, что проблема перфорации перегородки носа существует и в детской популяции [9—11]. Очевидно, что развивающийся детский организм и растущий детский нос требуют своевременного устранения проблемы. В интересах ребенка необходимо как можно раньше и полнее восстановить физиологию носа, до его взросления.
Между тем сведений в литературе об успешном закрытии перфорации перегородки носа у детей очень мало. Отрадно, что наиболее весомый вклад в эту проблему внесли отечественные хирурги — А.С. Юнусов и соавт. [7]. В зарубежной печати данная проблема освещена мало, а публикации о применении эндоскопа при реконструкции перегородки отсутствуют вообще.
Техника операции на растущем носе должна отличаться особой надежностью и прецизионностью, поэтому использование хирургической оптики могло бы оказать существенную помощь.
Цель исследования — разработка и оценка эффективности комбинированной техники пластического закрытия перфорации перегородки носа у детей под эндоскопическим контролем.
Пациенты и методы
С 2013 по 2015 г. на базе ФГАУ «Научный центр здоровья детей» Минздрава России, ГБУЗ «Клиническая больница № 5» (Тольятти) и клиники «Семейная» (Москва) были прооперированы 19 пациентов с перфорацией перегородки носа в возрасте от 10 до 17 лет (средний возраст составил 13,6±2,1 года).
При поступлении большинство пациентов предъявляли жалобы на затрудненное носовое дыхание, свист при дыхании, ощущение сухости в носу. Некоторые дети жалоб не предъявляли.
Из анамнеза установлено, что у 16 пациентов дефект перегородки носа не имел явных причин и был расценен как идиопатический. У 2 детей перфорация возникла на фоне применения сосудосуживающих капель и интраназальных глюкокортикостероидов. Родители одного ребенка связали перфорацию перегородки с травмой носа. В данном случае имело место неадекватное оказание экстренной помощи при переломе костей носа [12].
Все дети прошли общеклиническое обследование, исследование периферической крови на маркеры системных заболеваний (антинейтрофильные цитоплазматические антитела), компьютерную томографию и виртуальную риноскопию носа и околоносовых пазух, были осмотрены педиатром и ревматологом. Системные заболевания были исключены во всех наблюдениях. На компьютерных томограммах в стандартных проекциях и в режиме виртуальной риноскопии, как правило, определялось искривление перегородки носа и отчетливо визуализировался ее дефект, причем картина виртуальной риноскопии соответствовала данным передней риноскопии.
При осмотре практически у всех пациентов отмечалась сухость слизистой оболочки полости носа. Перфорации обычно были округлой или овальной формы, во всех наблюдениях находились в передних отделах перегородки носа, имели размеры в горизонтальной плоскости от 0,5 до 1 см и в вертикальной — от 0,3 до 0,8 см (рис. 1, а). Остальные отделы перегородки носа, как правило, были искривлены. Все дети проходили предоперационную подготовку, включающую отмену сосудосуживающих капель и топических кортикостероидов, промывание полости носа солевыми растворами, аппликации с мазями бактробан и солкосерил [2].

Рис. 1. Эндоскопическая картина до (а) и через 6 мес после (б, в) операции.
Несмотря на это, более чем у половины пациентов (n=11) на момент операции края перфорации были эпителизированы неполностью, на поверхности слизистой оболочки отмечалось наличие фибринового налета и корок (см. рис. 1, а).
Техника операции
С учетом особенностей строения слизистой оболочки и анатомии носа у пациентов детского возраста для повышения надежности пластического закрытия перфорации перегородки носа мы решили объединить два метода: закрытие перфорации местными тканями [2] и использование лоскута слизистой оболочки с внутренней поверхности щеки [13]. Предпосылкой к совмещению этих методов послужил тот факт, что описанные лоскуты кровоснабжаются из бассейнов разных сосудов, а трофика тканей, непосредственно прилежащих к перфорации, как правило, скомпрометирована [12]. Соответственно, объединение двух методик предоставляет возможность сохранения более надежной микроциркуляции в тканях, чем использование каждой техники в отдельности.
Все этапы операции выполнялись под эндоскопическим контролем и заключались в следующем: после дополнительной инфильтрации слизистой оболочки полости носа раствором ультракаина выполнялся вертикальный полупроникающий разрез перегородки носа слева с переходом на дно полости носа. Скелет перегородки носа выделялся только слева субмукоперихондриально и субмукопериостально. Справа мукоперихондрий от перегородочного хряща не отделяли, что позволяло сохранить его питание в зоне вмешательства. Края перфорации деэпителизировали с обеих сторон (рис. 2), искривленные участки перегородки носа частично резецировали, после чего с левой стороны выполнялась отсепаровка и мобилизация слизистой оболочки со дна полости носа до основания левой нижней носовой раковины. Затем отслаивали лоскут в верхних отделах до перехода на внутреннюю поверхность треугольных хрящей.

Рис. 2. Этап доступа и деэпитализация края перфорации на схеме (а) и во время операции (б).
Далее выполняли два горизонтальных линейных рассечения лоскута — по дну полости носа и вдоль дорсосептального угла. Длина разрезов превышала горизонтальный размер перфорации на 7—8 мм. Выполнение описанного приема позволяло устранить натяжение слизистой оболочки, легко сдвинуть лоскуты и сопоставить края перфорации.
Затем под эндоскопическим контролем осуществлялось ушивание краев перфорации на левой стороне отдельными узловыми швами викрилом 6/0 на колющей игле. Использование оптики позволяло добиться полной адаптации краев (рис. 3).

Рис. 3. Этап мобилизации, сопоставления и сшивания лоскутов слева на схеме (а) и во время операции (б).
Применение отдельных узловых швов является принципиальным, так как технически более легкий непрерывный обвивной шов способствует ухудшению кровообращения в области краев раны.
Устранив таким образом перфорацию левого мукоперихондриального лоскута, мы переходили на контралатеральную (во всех наблюдениях — правую) сторону. Этот этап начинался с выкраивания и выделения лоскута слизистой оболочки с внутренней поверхности щеки на питающей ножке с медиальным основанием (рис. 4).

Рис. 4. Этап выделения лоскута слизистой оболочки с внутренней поверхности щеки и формирование тоннеля в области передней носовой ости на схеме (а) и во время операции (б).
Для того чтобы без натяжения лоскут мог быть перемещен в полость носа и уложен на задний край перфорации, его длина должна быть не менее 5 см. Далее острыми ножницами формируется тоннель справа от передней носовой ости, затем поднадхрящнично справа от перегородочного хряща до передненижнего отдела перфорации.
Лоскут на направляющей нити проводили через тоннель, выводили в перфорацию, расправляли по ее периметру и тщательно под эндоскопическим контролем вшивали в края (рис. 5, 6). Таким образом, перфорация оказывается наглухо закрытой с обеих сторон без натяжения лоскутов. На этом основной этап операции заканчивается. Мы отказались от прокладывания между реконструированными мукоперихондриальными лоскутами хрящевых или костных полосок, так как считаем, что свободные аутохрящевые трансплантаты лишь усложняют период заживления и васкуляризации. Кроме того, при описанной нами технике бóльшая часть остатков перегородочного хряща остается интимно соединенной с мукоперихондриальным лоскутом правой стороны, что повышает надежность пластики.

Рис. 5. Этап проведения лоскута справа через тоннель в область перфорации на схеме (а) и во время операции (б).

Рис. 6. Этап «вшивания» лоскута в края перфорации справа на схеме (а) и во время операции (б).
В завершение вмешательства мы зашивали рану в преддверии рта и закрывали перегородку носа силиконовыми шинами, которые фиксировали транссептальными швами. Основное назначение шин в этом случае — защита слизистой оболочки от пересыхания и агрессивного воздействия вдыхаемого воздуха.
Особенностью ведения пациентов в послеоперационном периоде был принципиальный отказ от сосудосуживающих капель и гормональных препаратов.
На 10-е сутки после операции удаляли силиконовые шины и пациентов выписывали домой со следующими рекомендациями: орошение полости носа физиологическим раствором натрия хлорида, обработка слизистой оболочки носа мазями солкосерил и бактробан, применение масляных капель интраназально.
Результаты
Все дети операцию перенесли удовлетворительно, без интра- и послеоперационных осложнений.
Контрольные осмотры были выполнены через 2 нед, а также спустя 1 (осмотрены не все дети), 2 и 6 мес после операции.
При осмотре через 2 нед у всех детей швы были состоятельны, отмечалась умеренная отечность и гиперемия слизистой оболочки, причем, как правило, лоскут, перенесенный с внутренней поверхности щеки, выглядел гораздо толще, чем слизистая оболочка противоположной стороны, и суживал носовой ход, вызывая в некоторых наблюдениях затруднение носового дыхания. Участки в проекции послабляющих разрезов по дну полости носа слева и под спинкой носа были покрыты сплошным плотным фибриновым налетом.
Спустя 2 мес после операции у 18 детей отмечалась абсолютная целостность перегородки носа, большинство швов отошло, отмечались единичные светлые фибриновые налеты и корочки в области, где раньше была перфорация. Дно полости носа слева было полностью эпителизированным.
В 1 наблюдении (17-летняя пациентка) появилась плотная корка в области задне-верхнего края пластической зоны. После удаления корки нами была обнаружена перфорация размером 2×2 мм с изъязвленным нижним краем.
Через 5—6 мес после вмешательства у 18 пациентов перфорация перегородки носа отсутствовала, слизистая оболочка перегородки носа была розовой. При эндоскопическом исследовании по разнице в цвете слизистой оболочки можно было определить границы лоскута с правой стороны (см. рис. 1, б, в). Носовое дыхание во всех наблюдениях было свободным.
У пациентки с рецидивом (резидуальной?) перфорации слизистая оболочка также была розовой, носовое дыхание — свободным. Перфорация имела диаметр 3 мм, края ее очистились от корок и налетов, были полностью эпителизированными.
С учетом отсутствия клинической картины данное наблюдение также можно было расценить как положительный результат вмешательства.
Через год после операции были осмотрены 4 ребенка, жалоб они не предъявляли, рецидива перфорации отмечено не было.
Также мы ни в одном наблюдении не отметили признаков нарушения роста и развития наружного носа и лицевого скелета растущего ребенка.
Выводы
Таким образом, предложенная нами «гибридная» техника пластического закрытия перфорации перегородки носа у детей под эндоскопическим контролем показала свою высокую эффективность, надежность и безопасность. Методика может быть использована при перфорациях большего размера, а также во взрослой практике.
Для окончательной оценки эффективности метода необходим анализ отдаленных результатов.
Читайте также: