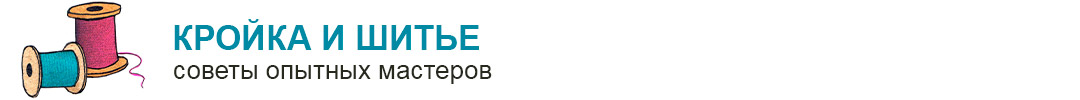Палец зашили в живот
Добавил пользователь Владимир З. Обновлено: 20.09.2024
Лечение травматических ампутаций пальцев кисти - принципы, рекомендации
Среди повреждений, сопровождающихся частичным отрывом дистальной фаланги, наиболее часто наблюдается отрыв ногтевого отростка концевой фаланги или разрушение его вместе с мягкими тканями. Лечение таких повреждений заключается в укорочении пальца или же замещении дефекта перемещенным лоскутом кожи.
Если при укорочении ногтевой фаланги остается ее основание менее 5 мм, то концевая фаланга становится неподвижной и культя всего пальца будет «слишком длинной» при выполнении работы, так как при захвате рукоятки любого инструмента она сгибается вместе с остальными пальцами. Предложение Верта сохранять основание ногтевой фаланги ввиду прикрепления к нему сухожилий сгибателей и разгибателей считается не только устарелым, но и вредным.
Если от ногтевой фаланги сохраняется только короткий участок, то палец необходимо укоротить до головки средней фаланги, причем с удалением мыщелков. Обработка ногтя хирургами часто не производится, хотя функциональная способность кончика пальца во многом зависит от его состояния. Если концевая фаланга укорочена больше чем наполовину длины ногтя, то последний следует удалить вместе с ногтевым ложем и корнем ногтя с целью профилактики деформации ногтя.
Оттягивание ногтевого ложа в волярную сторону для покрытия культи пальца является недопустимым и приводит к неправильному росту ногтя. Напротив, при переломе дистальной части фаланги ноготь следует сохранять ввиду того, что он оказывается хорошей шиной для сломанной кости.
а-б - обработка раны при травматической ампутации ногтевой фаланги:
а) Схема образования культи: матрикс полностью удаляется; конец кости закругляется; мягкие ткани в окружности надкостницы отсепаровьшаются.
б) Рубец располагается на дорзальной поверхности, швы накладываются без натяжения
в-г - правильное и неправильное дренирование после вычленения поврежденной или инфицированной фаланги.
Выведение тонкого дренажа через отдельное отверстие, созданное в здоровых тканях (в) не мешает процессу заживления в такой степени, как дренирование через рану (г) (по схеме Уалтон—Гревса)
д - закрытие дефекта после травматической ампутации пальца волярным кожным лоскутом на уровне средней фаланги. Боковые выпячивания оставлены для создания закругленной формы культи (по схеме Никольса)
Вопросы ампутации средней фаланги те же, что и концевой. Если основание фаланги подвижно и имеет достаточную длину, то оно сохраняется, при небольшой длине — подлежит удалению. В противном случае средний сустав окажется неподвижным, а культя «слишком длинной».
Сохранение основной фаланги чрезвычайно важно с точки зрения каждой отдельной рабочей кисти (Ланге). Неподвижность основной фаланги легко приводит к ограничению функции и остальных пальцев, в то время как сохраненная подвижная основная фаланга увеличивает силу кисти. Неподвижная основная фаланга, находящаяся в положении сгибания, подлежит вычленению.
При ампутации пальца, выполненной на уровне, выбранном хирургом, предпочитается образование ладонного кожного лоскута. При этой операции наиболее современным способом разреза является так называемый «двойной разрез», то есть проведение дорзального разреза в виде полукруга и выкраивание волярного лоскута. Дорзальный разрез распространяется на 2/3 окружности пальца, а волярный лоскут имеет длину 1,5—2 см.
Целью такого разреза является соответствие длины циркулярного разреза длине лоскута. Если основание лоскута шире 1/3 окружности пальца, то по обеим сторонам образуется выпячивание. На рисунке показано неправильное направление разреза, приводящее, ввиду несоразмерности двух разрезов, к неудовлетворительным результатам. При ампутации фаланги головка ее должна быть укорочена до такой степени, чтобы длина ее вместе с покрывающей культю кожей не превышала длину фаланги.
Боковые выступы головок фаланг удаляются, головки округляются, предупреждая этим утолщение кончика пальца.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Уникальную операцию провели медики НИИ-ККБ№1 им. проф. С.В. Очаповского. Сегодня, 29 июня, пациентку выписали из больницы, вместе с мамой она отправилась домой в Геленджик. В лечебном учреждении девочка находилась с начала ноября прошлого года.
Травма произошла, когда 11-летняя Милана Чернова возвращалась с прогулки с собакой. После того, как ребёнок вошел в лифт, собака выскочила, а дверь лифта закрылась. Девочка не смогла нажать кнопку принудительного открывания дверей и лифт поехал. Поводком Милане ампутировало 2-4 пальцы правой кисти. На оторванных пальцах остались оголённые кости. Мягкие ткани, сосуды и сухожилия были оторваны. Мама девочки Наталья в тот момент была дома и ждала ребёнка с прогулки. Вспоминает всё происходящее, как в тумане. В больницу Милану отвезла соседка, оттуда ребёнка санавиацией отправили в Краснодар. В краевой больнице собрали консилиум врачей.
- По всем медицинским правилам в таких случаях, когда пальцы были травматически ампутированы показано формирование культей. Врачи на месте оперативно связались с нами. Мы пошли на риск. Было принято решение соединить оставшиеся скелетированные 2-4 пальцы правой кисти спицами и «погрузить» в живот. Таким образом, дать шанс ампутированным пальцам получать питание через зону перелома и подкожно-жировую клетчатку живота, - поясняет Сергей Богданов, главный внештатный комбустиолог МЗ Краснодарского края, руководитель краевого ожогового центра НИИ-ККБ№1 им. проф. С.В. Очаповского.
Спустя два месяца, начались операции по тренировке кожно-жирового лоскута на животе. Это было необходимо для дальнейшего этапа лечения – «изъятия» пальцев из живота и использование кожно-жирового лоскута с живота для пластики на пальцах. Этапные кожно-пластические операции шли с интервалом в 2 месяца. Контроль за травмированной кистью осуществлялся посредством рентген-снимков. Для начала докторам предстояло сформировать из пальцев так называемую варежку. После чего выделить пальцы по одному. Наталья Чернова рассказывает, что пальцы дочери собирали, как конструктор.
- В результате продолжительного лечения и многочисленных манипуляций ожоговым хирургам НИИ-ККБ №1 во главе с Сергеем Богдановым удалось восстановить юной пациентке все травмированные пальцы. Тем самым сохранить хватательные функции кисти, а также эстетический вид. Стоит отметить, что в краевой больнице владеют всеми методами кожной пластики, однако такой случай в практике врачей НИИ-ККБ №1 - впервые, - комментирует пресс-служба НИИ-ККБ№1 им. проф. С.В. Очаповского.
Сейчас Милана может рисовать, писать, сгибать пальцы. Но девочке ещё предстоит ряд операций по восстановлению, реабилитации сухожилий и суставов. У ребёнка нет ногтей на восстановленных пальцах, но, по словам мамы девочки, в будущем моно попробовать нарастить ногтевую пластину или же сделать татуаж.
- Врачам безумно благодарна. Говорят, с божьей помощью, а я хочу сказать «спасибо врачам!», потому что благодаря их знаниям, умениям, профессионализму удалось спасти пальцы моей дочери, - говорит Наталья Чернова.
В результате несчастного случая Артем Шевцов едва не лишился руки и на всю жизнь мог остаться инвалидом. Помочь пострадавшему было практически невозможно. Но врачи придумали совершенно неожиданный выход из ситуации.
Репортаж Павла Афанасьева.
Артём Шевцов, пациент: "Первое время заново приходилось учиться держать руль, держать чашку с чаем, завязывать шнурки".
Сейчас Артём Шевцов уверенно водит автомобиль, готовит себе нехитрый завтрак и пишет sms-ки. Но ещё два года назад новосибирские врачи хотели ампутировать кисть его левой руки, после того как извлекли конечность из прокатного стана. Один палец пришлось удалить.
Спасти кисть рабочего, а точнее то, что от неё осталось - кости и сухожилия - взялись в Ленинск-Кузнецком Центре охраны здоровья шахтеров. Опытный микрохирург Леонид Афанасьев нашёл совершенно неожиданный метод лечения.
Леонид Афанасьев, заведующий отделением микрохирургии Государственного научно-клинического центра охраны здоровья шахтеров: "Решение пришло сразу, моментально. Там можно было использовать только сальник! У него очень развитая сеть сосудов в большом сальнике, артерий и вен. У него великолепные "слипчатые" свойства, поэтому кожа сразу "прилипает" и приживается".
Уникальная операция длилась шесть часов. На фотографиях видно, как хирурги достали из живота молодого человека сальник размером 30 на 40 сантиметров. Этим лоскутом живой ткани обернули израненную руку, пересадили на неё кожу с бёдер, получившуюся варежку закрепили на животе. В ней постоянно пульсировала кровь.
Артём Шевцов, пациент: "Боялся ночью, когда спишь, ножка сальника нежная. По первости было жутковато, что дёрнешься - оторвёшь её".
Только, когда ткани срослись, медики смогли начать заново конструировать новую руку.
Через несколько недель после операции руку пациента отсоединили от живота. Затем хирурги превратили варежку из сальника в перчатку, обтянув прижившейся кожей кости пальцев. А на следующий месяц Артём Шевцов уже мог свободно двигать заново созданной рукой.
Первые кадры после того, как пациенту сняли бинты: триумф хирургов. Артём снова смог пошевелить пальцами и даже взять ими пинцет. Чтобы рука ожила, врачам с филигранной точностью под микроскопом пришлось сшивать мышцы и кровеносные сосуды.
Максим Цыгальников, травматолог-ортопед: "Мы, включением артерии сальника в артерию руки, кровоток оставили, как он был. Приток крови остался, как в обычной жизни".
До обретения новой рукой всех функций нужно время. Каждые два часа Артём Шевцов с помощью эластичного бинта растягивает сухожилия, кожу, разрабатывает суставы.
Артём Шевцов, пациент: "Если упражнения не делать, не тянуть через боль, толку вообще не будет".
Ему предстоит ещё одна косметическая операция. Но Артём готов идти до конца. После выписки из клиники и курса реабилитации он вернулся на завод, женился и теперь мечтает построить для семьи дом своими руками.
Методы пластики дефекта кончика пальца и их результаты
Оценка способов пластической хирургии, применяемых при утрате кончика пальца, приводится ниже.
Кожный лоскут Тирша ввиду пониженной резистентности эпидермиса совсем не применяется. Способ Ревердена дает хорошие результаты и при замещении дефекта кончика пальцев, однако при наличии дефектов, доходящих до костей, ввиду отсутствия жировой клетчатки результаты такой пластики неудовлетворительны. Поэтому этот способ применяется только при наличии поверхностных дефектов. Преимущества способа Ревердена в отечественной литературе известны по работам Эрци и И. Золтана.
Свободная пересадка кожи по способу Краузе большинством авторов рассматривается как способ, пригодный для замещения любого дефекта кончика пальца. Киршнер и Горбанд, даже Мельцер и Филлингер применяют толстый кожный лоскут Тирша, заключающий в себе и сосочки кожи. Недостатком этого способа является то, что у неопытного хирурга кожный лоскут часто не приживается, а так как пересаженная кожа не имеет подкладки из жировой клетчатки, она не может быть применена для замещения дефекта волярной поверхности.
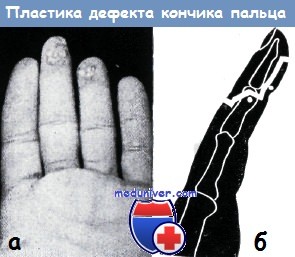
а - замещение дефекта кожи мякоти пальца путем мозаичной пластики с точки зрения заживления раны является хорошим методом лечения, но функционально он дает малоудовлетворительный результат, так как область мелких кожных лоскутов является нечувствительной.
Косметический результат является малоудовлетворительным. Этот способ применяется на кисти крайне редко
б - создание волярного кожного лоскута по Маркусу
Недостатки этого способа заключаются и в том, что кожный лоскут сильно сморщивается, со временем пигментируется, и, наконец, температурная, болевая и тактильная чувствительность его уменьшается на продолжительное время или же окончательно. В приживлении дерматома (эпидермальный лоскут) можно быть более уверенным, чем в приживлении лоскута Краузе.
Свободная пересадка эпидермального лоскута является одним из наиболее приемлемых способов пластической хирургии на кисти. Она описана Блером, Брауном и Байерсом, за ними и Педжетом и одновременно с ними, но независимо от них, венгерским исследователем Кеттешши. В Венгрии этот способ ввел в широкую практику И. Золтан. Он с большим успехом применяется «для замещения дефекта кожи в таких случаях, когда подкожная жировая клетчатка сохранена или же в замещении ее нет надобности (Золтан)».
Замещение дефектов кожи ладонной поверхности кисти и кончика пальцев наиболее успешно выполняется применением собственной кожи кисти в виде перемещенного или стебельчатого лоскута. Разумеется, что собственная кожа кисти, имея особое строение, превосходит качества любой другой, будучи весьма прочной и в высшей степени чувствительной. Густота чувствительных нервных окончаний способствует почти полному восстановлению чувствительной функции в течение нескольких месяцев.
Также быстро восстанавливается и функция потовых желез, так как количество их в коже кисти в три раза больше, чем в коже брюшной стенки (Хорн). Это весьма существенно при захвате мелких предметов (например листа бумаги, бумажных денег). При пластической операции очень важным фактом является наличие богатой васкуляризации пересаженной кожи, иначе угрожает опасность ишемии и инфекции. При пересадке собственной кожи кисти больной не нуждается в стационарном лечении или в перекрещенной иммобилизации (фиксация к другой руке, к стенке живота). Последняя может привести к образованию контрактур.
При утрате мягких тканей кончика пальца для замещения дефекта собственная кожа кисти может быть использована по описанным ниже методам.
Пластика по Клаппу является видоизменением способа покрытия ампутационной культи по Замтеру. В настоящее время этот способ хирургами отвергнут, так как после него остается небольшой дефект. Для замещения больших дефектов он также непригоден.
Способ Маркуса заключается в укорочении кости и образовании волярного кожного лоскута таким образом, что из кожи с обеих сторон иссекается небольшой отрезок треугольной формы. При наличии показаний к укорочению этот способ применяется с успехом.
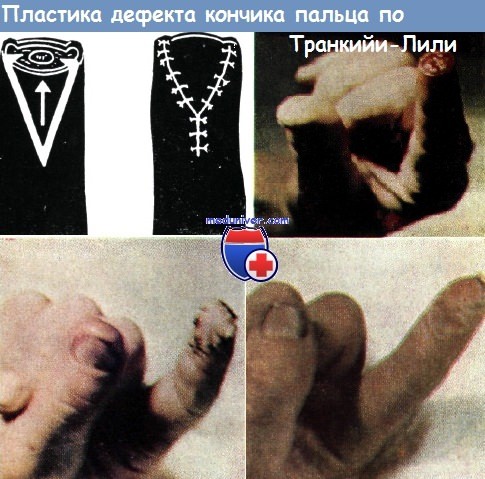
По поводу отрыва кончика указательного пальца произведена пластика по Транкийи—Лили.
Результат операции отличный не только косметически, но и с точки зрения функции
Пластика по Транкийи — Лили — по опыту Коша — при закрытии дефектов кожи дает отличные результаты. На волярной поверхности пальца выкраивается треугольный кожный лоскут, верхушка которого отрезается почти до кости. Затем он смещается вверх, и основание его сшивается над ногтевым ложем или самим ногтем. Этот способ при большом дефекте мякоти пальца дает менее хорошие результаты, чем при покрытии кожей кончика пальца.
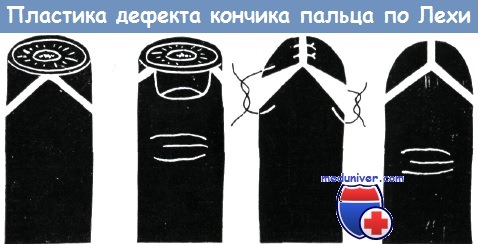
Клиникой Лехи в 1945 году предложен способ пластики для лечения утраты кончика пальцев. В основое способа лежит перемещение кожного лоскута. Подобно Ленгеману, нами при применении этого способа получены хорошие результаты.
Перемещение собственной кожи пальца привело к благоприятным результатам в практике Эйлера, Эхалъта, Хенцла, Гессендёрфера, Ленгемана, Рейса, Бофингера и Штукке.
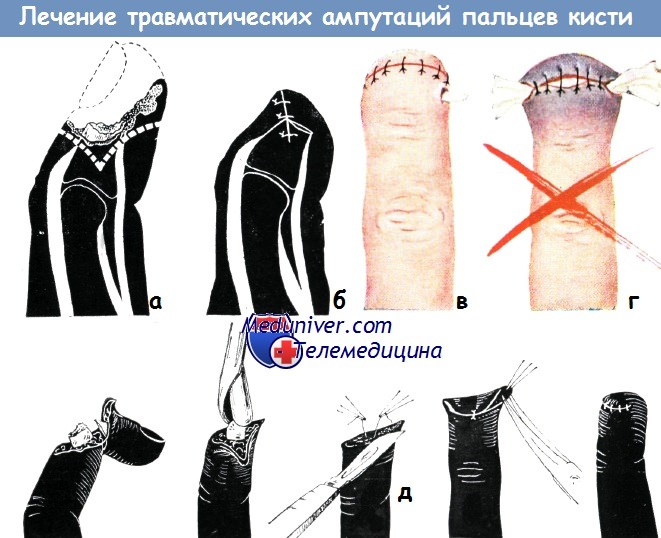
Пластику кожным лоскутом на ножке, взятым из кожи кисти или отдаленных участков, Изелен и Буннелл применяют в первую очередь при восстановлении большого дефекта мягких тканей дистальной фаланги большого и указательного пальцев.
Тенарный лоскут берется из кожи возвышения большого пальца, при этом проксимальная граница лоскута не должна мешать сгибанию большого пальца. Дефект кожи, оставшийся в области тенара, замещается при помощи свободной пересадки кожи.
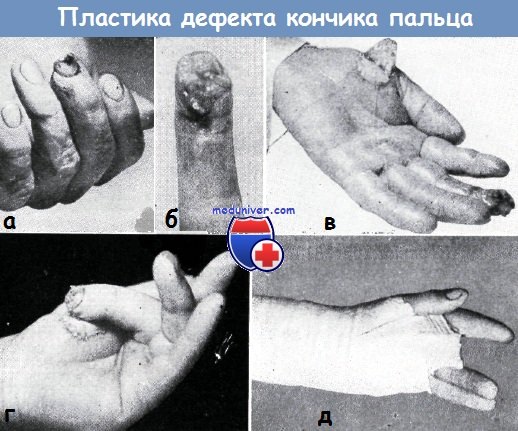
Использование тенарного лоскута для закрытия дефекта кончика пальца. На кончике III пальца имелся обширный дефект кожи и мягких тканей (а—б).
Место кожного лоскута на ножке в области тенара покрыто путем свободной пересадки кожи, взятой с предплечья (в).
Поврежденный палец удобно расположен после пришивания к нему лоскута на ножке (г), гипсовая повязка существенно не ограничивает движения здоровых пальцев (д)
Пальмарный лоскут пригоден для замещения дефектов большого пальца. Основание лоскута может располагаться в любом направлении, следует только щадить подкожно идущие пальцевые нервы.
Перекрестной пальцевой лоскут применим для замещения дефектов не только кончика большого и остальных пальцев, но и для дефектов волярной поверхности средней и основной фаланг. Этот способ целесообразно применять только у молодых людей (Хорн). Способ получения таких лоскутов показан на схеме Бофингера и Куртиса, а диаграмма строения его на рисунке Куртиса.
Применение перекрестного кожного лоскута показано в тех случаях, когда имеется необходимость замещения и кожи и подкожной клетчатки. Хорошая мобилизация кожного лоскута на ножке достигается отслоением косо проходящих пучков фасции, так как кожа пальца с латеральной стороны прикреплена к перитенону сухожилия разгибателя и к периосту (см. рисунок Куртиса). Результаты пластики, проведенной перекрестным кожным лоскутом, в оперированных нами случаях оказались отличными как с точки зрения функции, так и косметики. Поэтому этот способ показан во всех случаях замещения кожи и подкожной клетчатки, особенно при наличии повреждения кончика пальцев типа В.
Чувствительность пересаженной кожи не достигает степени чувствительности перемещенного кожного лоскута.
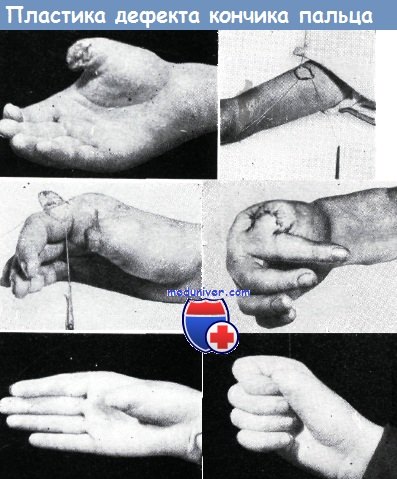
Применение перекрестного кожного лоскута с пальца для закрытия дефекта большого пальца. На фотоснимках показан данный способ пластики.
При выполнении операции дефект на месте кожного лоскута на ножке, взятый с латерального края указательного пальца, сразу же был закрыт путем свободной пересадки кожи.
На последнем фотоснимке видно, что указательный палец соприкасается с культей большого пальца, которая имеет достаточную толщину мягких тканей
Замещение дефекта с применением кожи менее важного поврежденного пальца. Применение этого способа допускается только при отсутствии возможности восстановления данного пальца. Во всяком случае при одновременном наличии дефекта кожи и разрушения пальца, последний удаляется только после замещения дефекта, так как остатки кожи такого пальца путем скелетизации могут быть использованы.
Перекрестный кожный лоскут с предплечья берется при повреждении одновременно нескольких пальцев. Такой лоскут пригоден не только для замещения дефекта кончика пальцев, но и, например, при наличии дефекта кожи над влагалищем сухожилия.

Пластика перекрестным кожным лоскутом пальца:
а) лоскут взят с дорзальной поверхности неповрежденного пальца, основание его лежит проксимально,
б) основание лоскута расположено дистально,
в) лоскут для замещения дефекта мякоти пальца, основание расположено латерально
Кожный лоскут на ножке, взятый со стенки живота, при обычной методике для пластики применяется неохотно. Его недостатки описаны Эрци.
Пластика стебельчатым лоскутом на одной ножке в нашей литературе впервые описана Кошем в 1952 году. Она применяется главным образом при обнажении большого и указательного пальцев.
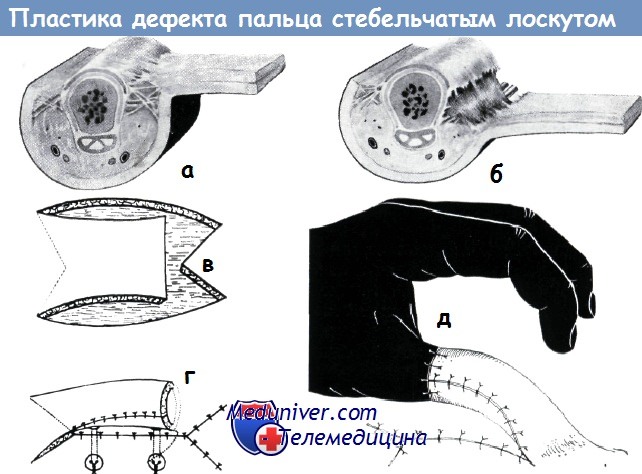
а-б - а) Поперечный срез основной фаланги. Видны пучки фасции, фиксирующие кожу к сухожилию разгибателей и надкостнице,
б) Удлинение кожного лоскута, применяемого для образования перекрестного лоскута пальца, после перерезки этих фасциальных пучков (по Куртису)
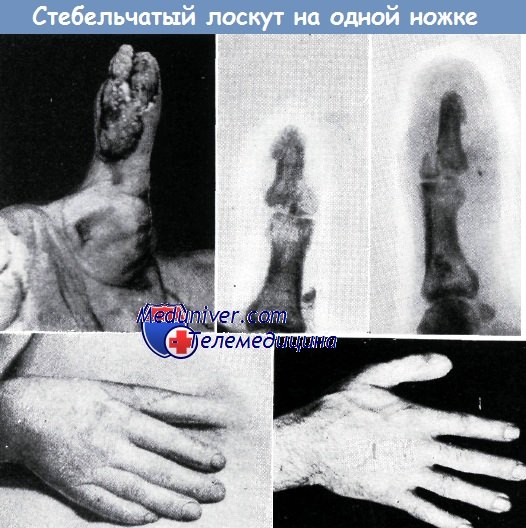
в-д - Схема образования стебельчатого лоскута на одной ножке
При отсутствии мягких тканей пальца на большом участке и по всей окружности пальца, как правило, отсутствуют и условия для свободной пересадки кожи. Но если все же производится пересадка кожи без подкожной жировой клетчатки, полученные результаты, как правило, мало удовлетворительны. Замещение дефекта перемещенным лоскутом в таких случаях неосуществимо, так как в окружности нет достаточного количества кожи. Таким образом, остаются две возможности: укорочение пальца или же применение лоскута на ножке. Укорочение большого пальца не рекомендуется, но и в случаях повреждений остальных пальцев необходимо принимать во внимание профессию больного. В таких случаях применение простого лоскута на ножке (форма моста или крыла) или же пересадка пальца под кожу живота в настоящее время уже не удовлетворяет требованиям. Простой кожный лоскут на ножке не обеспечивает полного закрытия циркулярного дефекта. Недостатки этого способа описаны Эрци, Золтаном и Яношем. Недостатком способа пересадки пальца под кожу живота является то, что освобождение его требует слишком длительного времени и, кроме того, желаемый конечный результат может быть достигнут только путем повторных пластических операций.
При замещении обширных циркулярных дефектов мягких тканей пальца нами в четырех случаях успешно применен стебельчатый лоскут на ножке. После этой операции требуется недлительная иммобилизация предплечья.
Мы применяли следующую технику операции: после обычной подготовки раны пальца к операции при помощи кусочка марли определяется величина и форма кожного дефекта. Затем этот кусок марли кладется на стенку живота и края его отмечаются на коже с учетом сокращения отпрепарированной кожи, затем кожа с трех сторон надрезается. На дальнейших этапах образование стебельчатого лоскута происходит по предложенному Эрци и Золтаном способу образования стебельчатого лоскута Филатова. Отличие заключается лишь в том, что у свободного края дефекта кожи на стенке живота вырезается треугольный участок кожи, чтобы обеспечить равномерное стягивание краев дефекта. Кожа в области критического участка, возникающего у места схождения двух линий швов, не отсепаровывается от подлежащих тканей с целью сохранения кровоснабжения. Для предупреждения напряжения кожи живота следует применять ослабляющий шов, например, над костной пуговицей. Приготовленная по такому способу кожная трубочка вполне пригодна для замещения дефекта обнаженного пальца. Сшивание свободного края лоскута и края кожной раны пальца не представляет трудности даже в тех случаях, когда края дефекта являются неровными. Ниже приводятся два случая из нашей практики.
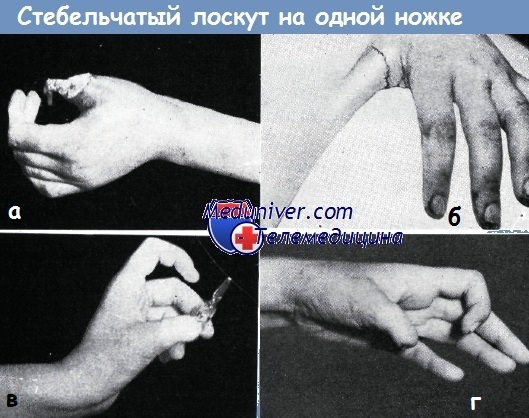
2. Б. И., 36-летний рабочий. Большой палец правой кисти сдавлен железными блоками. Кроме дефекта кожи, показанного на рис. а, обнажающего кость дистальной фаланги и часть сухожилия сгибателя, имел место и открытый перелом основания ногтевой фаланги (б). Через четыре недели после пластики (в) палец отделен от стенки живота. Полное восстановление работоспособности наступило на 16-й неделе после момента травмы (г).
При этой операции для установления длины лоскута необходимо принимать во внимание то обстоятельство, что при данном видоизмененном способе в отличие от оригинального стебельчатого лоскута Филатова пересаживаемая кожа получает полное кровоснабжение только с одной стороны. Поэтому длина лоскута не должна превышать двойную его ширину. Кроме того, кровоснабжение лоскута постепенно уменьшается и со стороны пальца.
Для оценки полученных нами результатов проводилось сравнение с результатами, полученными другими авторами. С уверенностью можно сказать, что наши результаты были более благоприятными. Так, например, на 41 странице монографии Крёмера (см. список литературы) описано идентичное нашему первому случаю повреждение, восстановление которого производилось лоскутом на ножке, взятым со стенки живота. Восстановленный палец оказался намного толще и деформированнее, чем в нашем случае.
Описанные выше способы пересадки кожи могут применяться не только для восстановления повреждений мякоти и кончика пальца, но и для замещения дефектов кожи других отделов кисти. Кожная пластика при открытых переломах фаланг и пястных костей требуется в 25—35% случаев. В отношении первичного замещения дефектов кожи заслуживают внимания благоприятные результаты пластики перемещенными кожными лоскутами.
Следует подчеркнуть, что техническое выполнение этой пластической операции чрезвычайно просто. Рана хорошо заживает, поэтому любой врач может выполнять операцию с успехом.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
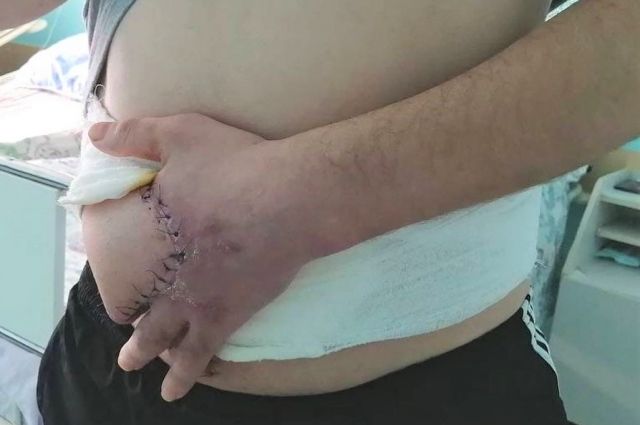
Иван поступил в Сургутскую травматологическую больницу после серьёзного ожога – спасал друга из горящего автомобиля. В итоге пострадала кисть левой руки. Раны были настолько глубоки, что в некоторых местах виднелись оголённые кости пальцев. Кожа и ткани окончательно не восстановились. Врачи решили, что необходима аутопластика.
Сам себе донор
Аутопластика – это методика пластической хирургии, которой владеют разве что ювелиры в белых халатах. В Сургутской травматологической больнице её применяют довольно часто для устранения крупных дефектов внешности и последствий травм. Обычно при ожогах замещают поражённые участки собственными тканями пациента.

Ивану на повреждённый участок кисти пересадили лоскут с передней стенки его же брюшной полости. Сперва хирурги под микроскопом буквально по миллиметрам восстанавливали кисть. Нитью тоньше человеческого волоса они соединяли нервы, сухожилия и кровеносные сосуды (размер сосуда в среднем полтора миллиметра в диаметре. – Прим. ред.) – это самая затратная по времени и усилиям часть операции. Затем кисть присоединили к донорскому органу. На данный момент этот лоскут кожи является одновременно и частью руки Ивана, и частью живота. С пришитой к животу рукой молодому мужчине придётся прожить месяц. За это время донорская ткань должна прижиться и сформировать в кисти новую систему кровообращения.
«Пациенту выполнена пластика лоскутом на питающей ножке. Пересадку делаем и другими способами, выкраивая лоскуты практически по всему телу и перекрывая ими дефекты. Это может быть как просто кожа, так и полнослойный кожный трансплантат, при работе с которым необходимо сшивать мелкие сосуды», – рассказал зам. главного врача по медицинской части, микрохирург Владимир Кельметр. Специалисты травматологической больницы владеют и другими техниками, позволяющими максимально восстанавливать всевозможные повреждения после травм, ожогов, отморожений и пролежней.
Лучше, чем в сериалах
Поблагодарила хирургов мама Ивана: «Хочу выразить благодарность за тёплый приём моего сына и проделанную операцию. Спасибо специалисту своего дела Владимиру Ивановичу Кельметру. Счастья Вам, здоровья и профессиональных успехов всему коллективу. Огромное всем спасибо за ваш труд».
Читайте также: