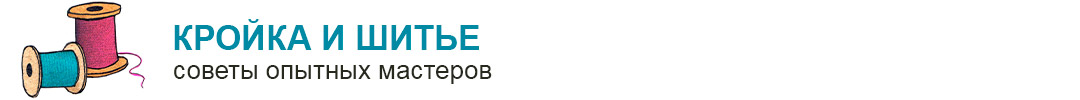Пришили руку человеку
Обновлено: 18.04.2024
Просто человек, интересующийся новинками медицинской науки, нередко считает, что усилия ученых должны быть направлены на разработку перспективных технологий в русле магистрального пути медицины, а не на отработку методов, которые со временем уйдут в прошлое.
«Зачем в эпоху персональных компьютеров совершенствовать печатную машинку?» – вопрос вполне законный. Но применима ли такая логика к медицинским технологиям?
Например, к пересадке донорских органов? К чему оттачивать технологию, если через десятилетие-другое человечество полностью освоит биопечать, и врачи будут формовать почки, легкие и сердца из дифференцированных плюрипотентных стволовых клеток при помощи 3D принтера?
Медицина, однако, ориентирована не только на большие популяции людей и на долгосрочную перспективу, но и на конкретного пациента, который живет здесь и сейчас и не может отложить решение своей проблемы на неопределенное время. Именно поэтому часть ученых-медиков работает на будущее, а другая часть стремится усовершенствовать те методы, которые со временем, может быть, и окажутся невостребованными, но на данном этапе способны спасти человеку жизнь или существенно улучшить ее качество.
Вот, например, пересадка руки. Казалось бы, первоначальные неудачи должны были убедить хирургов в том, что это бесперспективная затея и заниматься нужно совершенствованием бионических протезов, но нет, они не сдались и довели процедуру, что называется, до ума.
С чего все началось
Пересадка руки впервые была осуществлена в Эквадоре в 1964 году. В то время, однако, не было качественных методов иммуносупрессии, то есть подавления иммунной системы хозяина, которая начинает атаковать чужеродный трансплантат. У пациента началось отторжение через две недели после операции, и руку пришлось отнять.
В 1980-е годы прошлого века произошел важный прорыв в области трансплантологии: были созданы эффективные препараты, позволяющие предотвратить конфликт «хозяин против трансплантата». Но на новую операцию по пересадке руки, а точнее, кисти, хирурги решились только в 1998 году.
Это были француз Жан-Мишель Дюбернар и австралиец Эрл Оуэн. Последний был микрохирургом и принимал участие в большой научно-практической работе Университета Луисвилля (США), направленной на разработку технологии такой операции.
Итак, новая пересадка руки была осуществлена 23 сентября 1998 года в Лионе (Франция) и длилась 13 часов. Трансплантация была признана успешной, однако хирургам не очень повезло с пациентом.
Новозеландец Клинт Халлам был человеком своеобразным. Кисть руки он потерял в 1984 году у себя на родине в тюрьме Роллестон, где отбывал срок за мошенничество. Несчастный случай был результатом неосторожной работы заключенного с циркулярной пилой.
Судя по тому, как разворачивались дальнейшие события, Халлам был из тех людей, кто не дружит не только с законом, но и с рутинными правилами жизни. Он часто пропускал прием иммуносупрессивных препаратов и не особо усердствовал в выполнении физических упражнений для разработки кисти, – а все это нужно было делать постоянно и регулярно.
Не почувствовав через два года прогресса в моторной функции новой конечности – что неудивительно, учитывая обстоятельства, – Клинт Халлам перестал даже изредка принимать лекарства, что не могло не привести к реакции отторжения. В результате по его просьбе британский профессор Надей Хаким, который принимал участие в операции по пересадки кисти Халламу, 2 февраля 2001 года ампутировал ее.
Хирурги не сдаются
Но в это же самое время над разработкой технологии продолжала упорно трудиться Луисвилльская группа ученых, и их усилия дали свои ощутимые плоды.
14 января 1999 года трансплантация кисти руки была выполнена для жителя Нью Джерси Мэтью Скотта, который в 24 года стал жертвой несчастного случая из-за неправильного обращения с фейерверком. Весной того же года Скотт отпраздновал успех операции, сделав по просьбе бейсбольной команды Филадельфии первый символический бросок во время церемонии открытия сезона бейсбола.
Луисвилльская группа продолжила свою работу, и в 2016 году на ее счету было уже 12 успешных пересадок кисти руки 10 реципиентам (двое получили по две новых кисти). Всего же в мире хирурги осуществили уже более 70 таких трансплантаций.
Кстати, Жан-Мишель Дюбернард не отчаялся после первой неудачи, но учел свои ошибки и продолжил эту непростую работу. 14 января 2004 года он публично заявил об успехе пересадки обеих кистей, причем реципиент прожил с ними к тому моменту уже 5 лет.
По данным Международного регистра трансплантаций кисти руки на 2011 год, чувствительность и моторная функции продолжают развиваться до 5 лет после пересадки, и количество действий, которые может выполнять новая кисть в течение этого периода, растет.
Пациенты могут есть, водить машину, приводить себя в порядок, писать. Некоторые сообщают о выходе на прежнюю работу и достижении гораздо больших успехов, чем с протезом.
А вот прошлогодний случай, названный американской прессой «поистине голливудской историей». Произошла она с исполнительным директором одной из Голливудских компаний 51-летним Джонатаном Кохом. Кох смог производить простейшие действия пересаженной рукой уже через неделю после 17-часовой операции, которую выполнил доктор Коди Азари, возглавляющий Программу трансплантации кисти руки Калифорнийского университета (Лос-Анжелес, США) и считающийся одним из светил хирургии.
Сложнее, чем с печенью
И тем не менее, операция по пересадке руки остается редкостью.
С одной стороны, даже современными высокотехнологичными миоэлектрическими протезами пациенты не очень довольны, так как они дороги, часто ломаются и, что немаловажно, тяжелы для постоянной носки. Здесь у трансплантации пока что явное преимущество.
С другой стороны, случаи пересадки разнятся по степени успешности, на которую влияет и качество операции, и усердие пациента, и то, как организм реагирует на иммуносупрессивную терапию, имеющую определенные побочные эффекты (часто довольно тяжелые).
Не все реципиенты так же удачливы, как Джонатан Кох: ему доктор Азари ампутировал кисть, пораженную болезнью, сохранив при этом собственные нервы и сухожилия. Но ведь большинство из тех, кто теряет руку – жертвы несчастных случаев, которые оставляют врачам очень мало выбора в том, какую часть тканей можно сохранить.
В чем еще заключается сложность хирургии?
Совсем другое дело – пересадка кисти. Тут мы имеем дело с целым набором тканей. Это кости, сухожилия, мышцы, нервы, кожа. Все их нужно соединить очень точно и аккуратно с тканями реципиента, чтобы они прижились. И еще один важный момент, принципиально отличающий такую операцию от пересадки органа: необходимо сохранить проводимость нервного импульса, которая позволит производить двигательные манипуляции по воле нового обладателя конечности.
Этот тип хирургии получил название трансплантация васкуляризированных композитных комплексов тканей (VCA – Vascular. Composite Allograft). Технология начала развиваться с пересадки руки, но ею не ограничилась: есть успешные случаи трансплантации гортани и даже лица.
А вот первая и пока что единственная трансплантация обеих ног, произведенная в 2011 году испанским врачом Педро Кавадосом, оказалась, к сожалению неудачной: реципиент вынужден был прекратить прием иммуносупрессивных препаратов из-за тяжелых побочных явлений, и новые конечности пришлось ампутировать.
Это очень серьезная проблема при таком типе операций. Одна из тканей, составляющих кисть, – это кожа, а нога, тем более две ноги, – это еще большая площадь кожной ткани, которая является одной из самых иммуногенных, наряду с лимфатической, которая тоже в конечностях присутствует.
Именно поэтому отторжение композитного комплекса более вероятно, чем отторжение органа, будь то сердце или печень, и реципиенту новой кисти приходится принимать большее количество разных препаратов для подавления иммунитета с большими рисками для здоровья, чем реципиенту изолированного органа
Так стоит или не стоит?
Такого вопроса не возникает при пересадке внутренних органов. Трансплантация сердца спасает жизнь человека, который без него умрет, и это оправдывает и риски хирургии, и опасности, связанные с пожизненным подавлением иммунитета (повышенный риск умереть от инфекции или рака, негативные побочные явления).
В случае же пересадки руки речь идет не о спасении жизни, а об улучшении ее качества. Всегда ли, как говорится, игра стоит свеч?
Здесь нет однозначного ответа, и очень много зависит от самого пациента. Как известно из истории, очень важно, чтобы он осознавал те ограничения, которыми сопровождается жизнь с пересаженной рукой, и был готов к неукоснительному выполнению всех указаний врача, приему препаратов, курсов физиотерапии, ежедневных упражнений, постоянному контакту с медработниками и мониторингу своего состояния.
Хуже того, нужно быть психологически готовым и к тому, что отторжение все-таки случится, и тогда потребуется операция по ампутации трансплантата.
Американская ассоциация реконструктивной трансплантации (ASRT), основанная в 2008 году, сформулировала ряд подготовительных шагов, которые она рекомендует выполнить перед принятием решения о трансплантации кисти или отказом от него.
Прежде всего, это комплексная оценка физического состояния потенциального реципиента и основанные на ней план операции и прогноз выздоровления и реабилитации. Необходимо исключить те заболевания, которые не позволят применить иммуносупрессивные препараты.
Далее следует комплексная психологическая и социальная оценка пациента. Важно оценить, насколько утрата конечности влияет на его физическое и моральное состояние, взвесить баланс преимуществ жизни с пересаженной кистью и новых сложностей, которые возникнут у конкретного пациента после пересадки.
И, наконец, необходимо понять, насколько пациент мотивирован и способен предпринять все от него зависящее для достижения успеха.
Куда же ведет нас наука?
Разумеется, вперед. Когда врачи смогут печатать органы, проблема отторжения будет решена. Плюрипотентные стволовые клетки, которые служат основой для дифференцирования в определенные живые клетки (печени, почек, кожи, кости), из которых потом печатают соответствующие органы, будут получены из жировых клеток самого реципиента, и конфликта «хозяин против трансплантата» просто не возникнет!
Важные подвижки происходят и в протезировании: современные протезы становятся все более совершенными и легкими.
И все-таки ученые не забывают о тех, кому помощь нужна сегодня. Они разрабатывают современные стратегии борьбы с отторжением трансплантатов – и это важная область научного медицинского интереса и интенсивного поиска.
Вот, например, одна из новых стратегий: применять препараты иммунного подавления местно, то есть, намазывая их на кожу руки. Она основана на том, что кожа – та ткань, которая отторгается чаще других, и, воздействуя на нее, можно избежать конфликта иммунной системы реципиента с трансплантатом.
Использование гормональных средств, иммуномодуляция, клеточная терапия – над этими методами работают ученые в разных странах мира. Пока не наступило прекрасное будущее, результаты их исследований позволят улучшить качество жизни десяткам людей, а значит, они нужны и полезны.
Источники:
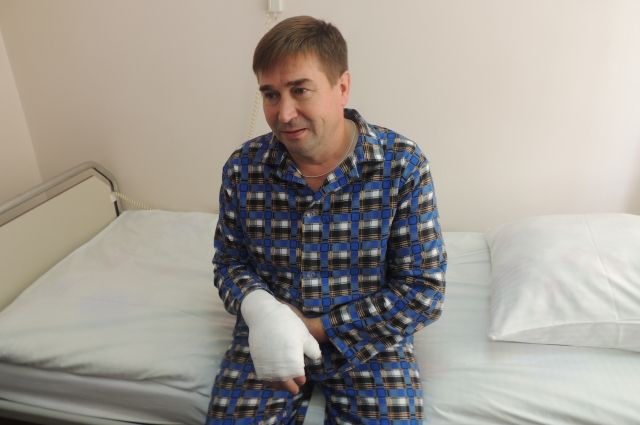
Как бы страшно не было это осознавать, каждый день в мире происходят тысячи несчастных случаев. В результате этих происшествий люди умирают, получают серьезные травмы и даже лишаются конечностей. Многие жертвы несчастных случаев вынуждены жить без рук и даже ног, но иногда медицина способна помочь им вернуть утраченные части тела. Если верить статистике, на данный момент в мире проживает около 100 человек с донорскими конечностями. Пересадка была возможно потому, что они лишились рук только отчасти, скажем, до предплечья. Но недавно французские хирурги совершили прорыв в области трансплантации частей тела. Им удалось пришить две донорские руки человеку, у которого они были ампутированы до самых плеч. Операция прошла успешно и пациент уже мечтает начать новую жизнь, потому что после катастрофы дела у него шли хуже некуда.
Феликс Гретарссон после успешной операции
Полная пересадка рук
Репортаж о Феликсе Гретарссоне до проведения операции
После несчастного случая Феликс Гретарссон впал в глубокую депрессию и пристрастился к наркотикам. В таком состоянии он прожил 4 года, но впоследствии он решил не сдаваться. У него появилась возможность получить донорские руки, только вот ждать их пришлось достаточно долго. Недавно долгожданная операция наконец-то была проведена. Она длилась 14 часов, в ходе которых четыре хирургические бригады численностью в 50 человек пришивали мужчине совершенно чужие руки. К большому счастью, операция прошла успешно, пациент пришел в сознание и хорошо себя чувствует.

Уже до операции Феликс решил начать новую жизнь
По словам хирурга Арама Газаряна (Aram Gazarian), им еще нужно оценить подвижность новых конечностей пациента. Возможно, Феликс Гретарссон не сможет контролировать свои новые руки полностью. Но если он сможет активно сгибать локти и двигать пальцами, это будет считаться огромным успехом. Как и говорилось, на данный момент пациент чувствует себя хорошо:
Трансплантация частей тела
Важно еще раз напомнить, что это не первая пересадка рук в истории. Но это первый случай, когда руки были пересажены в случае, когда человек лишился их полностью, почти до плеч. Одним из обладателей донорских рук является мальчик Зион Харви, о котором мы писали в этом материале. Операция была сделана относительно давно и уже известно, что пациент ведет активную жизнь и почти ни в чем себя не ограничивает. По словам врачей, спустя год со дня трансплантации, ребенок уже мог держать в руках бейсбольную биту. Потом он научился писать, самостоятельно кушать и мыться в ванной. Были моменты, когда его организм пытался отторгнуть чужие части тела, но эти проблемы были решены.
Видео о Зионе Харви и его новых руках
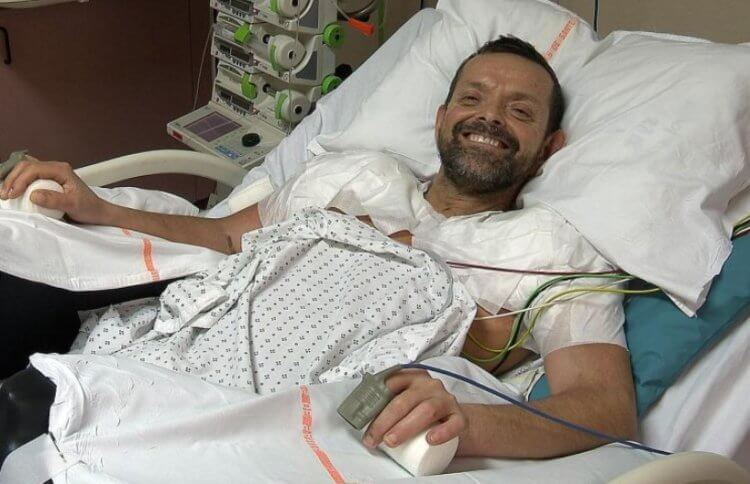
Еще одним обладателем донорских рук является Шрея Сидданагоудер. В 2016 году, когда ей было 18 лет, она попала в автокатастрофу и тоже лишилась обеих рук. Ей были пересажены руки 21-летнего чернокожего парня, который погиб во время аварии. Руки пришивались на протяжении 13 часов, причем в процессе участвовало 20 хирургов и 16 анестезиологов. Девушка проходила поддерживающую физиотерапию на протяжении 1,5 года и в конечном итоге научилась хорошо контролировать свои новые руки.
Спустя некоторое время врачи заметили одно необычное явление. Изначально кожа на новых руках девушки была темной, но со временем она начала белеть. Также она начала терять грубые, мужские формы и стала более женственной. Исследователи предположили, что это связано с тем, что организм девушки производит меньше меланина, чем тело погибшего мужчины. Получилось так, что донорские конечности как бы начали «играть по чужим правилам». Как выглядят мужские руки на женском теле и как происходит трансплантация частей тела, можно узнать по этой ссылке.

Шрея Сидданагоудер и ее новые руки
Девушка с мужскими руками
После того, как в 2017 году Шрея Сидданагоудер перенесла 13-часовую операцию по трансплантации рук, выполненную командой из 20 хирургов и 16 анестезиологов, девушка полтора года была вынуждена посещать поддерживающую физиотерапию, которая помогла пациентке обрести контроль над пересаженными руками. По мере того, как когда-то принадлежавшие другому человеку руки и кисти постепенно становились своими, конечности Сидданагоудер начали видоизменяться, приобретая более стройную форму, чем она таковой являлась до и во время пересадки. Спустя время произошло еще одно неожиданное изменение: кожа на руках, в свое время принадлежавших темнокожему донору, стала гораздо светлее по цвету. Больше соответствуя изначальному оттенку кожи Сидданагоудер, чем 21-летнему молодому человеку, чьи руки, по воле случая, стали настоящим спасением для индийской девушки, пересаженные конечности Шреи поставили ученых в тупик.
Шрея Сидданагоудер - это не первый человек, которому пересадили чужие руки. Первым считается мальчик по имени Зион Харви, о котором можно почитать в нашем специальном материале.
Врачи, которые лечили Сидданагоудер, подозревают, что тело девушки производит меньше меланина, чем тело донора, что может объяснить осветление ее новых конечностей. Хотя для подтверждения этой теории ученым требуются дополнительные исследования, специалисты уверены, что органы донора со временем способны адаптироваться к физиологии своего нового хозяина. Однако для того, чтобы трансплантируемые руки и ноги не были отторгнуты иммунитетом нуждающегося в них пациента, врачам было необходимо учитывать сразу несколько важных критериев.

Руки Шреи, до операции принадлежавшие мужчине, со временем стали светлеть и приобретать женские черты
Как проходит пересадка рук и ног?
Кандидаты на трансплантацию рук проходят оценку и консультации, общая продолжительность которых может длиться месяцами. До проведения необходимой операции специалистам требуется провести общую оценку состояния здоровья пациента, взятие анализов крови, а также проверку нервной функции в ампутированных конечностях. После проведения всех необходимых процедур подходящие кандидаты помещаются в список ожидания, которые учитывает такие факторы, как цвет кожи, размер необходимой конечности и группа крови.
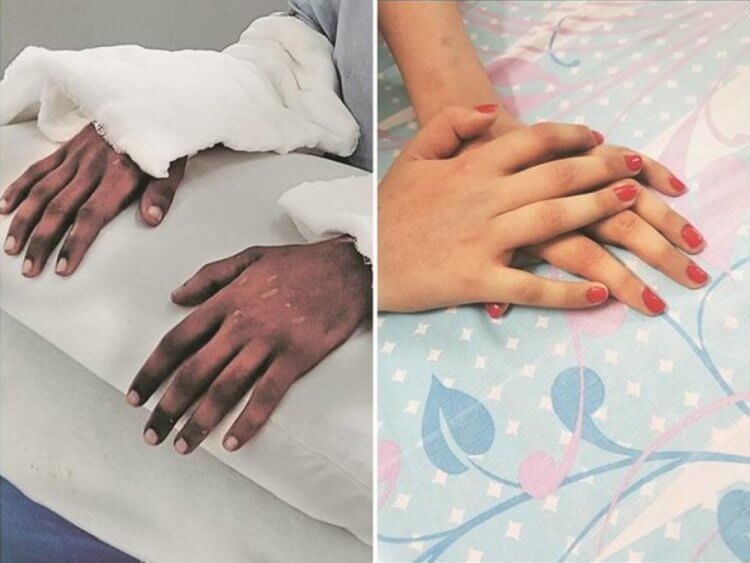
Руки Шреи Сидданагоудер сразу после операции и спустя полтора года после проведенной трансплантации
Операция, которая была проведена в центре трансплантации Технологического института в Карнатаке, стала первой двойной операцией кистей рук, выполненной в Азии. Специалисты, выполнившие сложную операцию, уверены, что появление более женственных форм можно объяснить адаптирующимися к новому хозяину мышцами.
Это называется реиннервацией — процессом, при котором мышцы начинают функционировать в соответствии с потребностями организма, — сказал доктор Удай Хопкар, глава отдела дерматологии из госпиталя короля Эдварда в Мумбаи.
Согласно официальной статистике, к настоящему времени менее 100 человек во всем мире получили возможность трансплантации рук, утраченных в результате несчастного случая или болезни. Став одной из тех, кому повезло вернуть себе хотя бы частично работающие конечности, Шрея Сидданагоудер и ее новые руки помогают ученым проводить наблюдения относительно изменений цвета и формы донорских трансплантатов.
А вы готовы к таким прорывам в науке? Поделитесь своим мнением с единомышленниками в нашем чате в Telegram.
К слову, ранее Hi-News уже писали о том, что одной из ближайших перспектив человечества может стать пересадка отдельных органов не только от человека к человеку, но и даже от животных.
Жена и брат пострадавшего закричали, зарыдали, едва не упали от испуга, когда Сергей, придерживая висящую на одной коже конечность, выскочил из бани. Они в секунду вызвали скорую и примотали руку, истекающую кровью, простыней.

«Десять процентов успеха»
В областном центре экстренно созвали большую бригаду лучших специалистов. Операция по реплантации кисти длилась десять часов и прошла под руководством заведующего отделением реконструктивной и пластической хирургии, профессора, доктора медицинских наук Александра Пухова. В ней были задействованы десять специалистов, из них — 6 хирургов.
«Эта операция — одна из сложнейший и уникальнейших, — рассказывает Пухов, — все подобные случаи тотчас описываются в мировой медицинской литературе. Пришить отпиленную руку, поверьте, сложнее, чем пересадить сердце. Потому что при первой операции сшиваются аорта и две вены. При реампутации же конечности сшиваются две очень тонкие артерии, лучевая и локтевая, а еще четыре вены, десять сухожилий — пять сгибательных и пять разгибательных. Проводится остеосинтез костной ткани, сшиваются три нерва и делается кожная пластика. ».
Операция, как и другие аналогичные, шла в ночное время. «Манипуляции эти очень трудоёмкие, — говорит врач. — Они проходят под микроскопом. Врачи работают сидя, с зафиксированными на рабочем столе руками. Используется определенный шовный материал. Через каждые четыре часа всю бригаду нужно менять: у всех устают глаза, от фантастического напряжения начинают дрожать руки. У нас есть сменные бригады, то есть специалистов достаточно. На Западе такие операции стоят от 100 до 200 тысяч долларов. Здесь их проводят по страховому полису, то есть для пострадавшего бесплатно».
Специалист с мировым именем прооперировал Величко бесплатно, по страховому полису. Фото: АиФ/ Надежда Уварова
Неделя — и все в порядке
Конечно, подчеркивает врач, Величко предстоит реабилитация. Полный успех ожидает его, если мужчина будет четко следовать предписаниям специалистов. Однако уже сейчас, спустя всего неделю после реплантации, Сергей чувствует руку и даже осторожно шевелит пальцами. «Сейчас хорошие пилы циркулярные пошли, — шутит Пухов. — Раньше от них был гораздо больший ущерб: развод между дисками был больший, потому приходилось ампутировать значительные участки костей, тканей. Получалась короткая культя».
А Сергей, несмотря на трагедию, рад, что не лишился работы. Он возит на легковом автомобиле руководителя одного из местных предприятий. Пострадавшему позвонили друзья и сказали: «Шеф отказался брать другого человека на работу, говорит, пусть Сергей выздоравливает, я дождусь».
Сергей Величко признается: был уверен, что все закончится хорошо, с самого начала. Фото: АиФ/ Надежда Уварова
«Я с самого начала верил, что все закончится хорошо, — признается удачливый пациент Сергей Величко, — мне ведь без руки никак. Две дочки, их надо поднимать, зарабатывать нужно. Да как жить на селе инвалидом? Работы всегда полно — мы же хозяйство держим — утки, куры, корова. Да и построек полный двор, кто будет их поддерживать?».

Пухов говорит, Сергей — не единственный пациент, которому за последние месяцы пришили отрезанную конечность. Летом случаи травматизма резко возрастают: начинаются садовые, строительные и дворовые работы, увеличивается угроза порезов пилами, станками, болгарками. Врачи в сотый раз предупреждают: всем и каждому очень важно соблюдать меры безопасности, ведь большинство травм случается именно из-за неосторожности пострадавших.
«Мы все время рассылаем по здравпунктам заводов и во все районные больницы напоминания о том, как транспортировать ампутант, — рассказывает Александр Пухов. — Отрезанный сегмент нужно обложить льдом, рану завернуть бинтами. В течение пяти часов с момента травмы должно быть запущено кровоснабжение, тогда ампутированная конечность приживётся. У Сергея так и получилось, потому операция успешна».

Иммунолог из Университета Пастера и популярный блогер Дарья Карташева-Эберц опубликовала в Инстаграме пост о самых важных научных достижениях в медицине 2021 года. Среди них — впервые выполненная пересадка двух рук и плеча.
Руки — мечта
Феликс Гретарссон получил роковую травму на работе. Ему было чуть больше двадцати, когда он работал электриком. В январе 1988 года Феликса отправили устранять поломку на высоковольтной линии электропередач. Скачок напряжения в 10 000 вольт сбросил Феликса на землю. Его руки были обожжены, а он сам получил множественные переломы и травмы. Почти три месяца мужчина провел в коме, а когда пришел в себя, то узнал, что хирурги, спасая его жизнь, ампутировали обе руки.
Почти 20 лет Гретарссон ждал, когда исполнится его главная мечта: получить руки. На поиски подходящих доноров ушли годы. Но в январе 2021 года их наконец удалось найти.
Операцию, которая длилась больше 14 часов, выполнили во Франции. В ней принимали участие четыре хирургических бригады. Это порядка 50 врачей и медицинских работников. Пересадка рук была невероятно сложной. Дело в том, что верхние конечности у Феликса ампутированы непросто. На правой руке от верхнего конца плечевой кости осталось 9 сантиметров, а вот левой руки не было вместе с частью плеча. Поэтому при трансплантации левой руки её было очень сложно пересадить. Медики приняли решение реконструировать не только руку, но и плечо Феликса, использовав донорскую плечевую кость.
Подобные комбинированные трансплантации руки и плеча до этого никто и никогда не делал. Французские хирурги смогли не только пересадить руки и плечо, но и реконструировать порядка пятнадцати мышц и сухожилий, две артерии, три вены и некоторое количество нервов.
«Я снова смог обнять дочь!»
«Я невероятно хорошо освоился и адаптировался к рукам. Средняя скорость роста нерва составляет 1 мм в сутки. Мы ожидали, что у меня будут нервы в локте, но у меня теперь есть нервы и в пальцах! Они появились через 9 месяцев», — рассказывает Феликс Гретарссон.
Он с радостью рассказывает, что может двигать плечом правой руки, сгибать и разгибать руку в локте, а его запястье постепенно становится стабильным. Феликс даже может шевелить пальцами, но пока сразу всеми, а не по одному.
«Левая рука у меня немного отстает, — говорит Феликс Гретарссон. — Но там я могу шевелить плечом и локтем. Две недели назад я даже начал немного двигать указательным пальцем».
2021 год для Феликса выдался трудным. Каждый месяц он ездил в клинику и выполнял тесты на чувствительность и подвижность рук, проходил реабилитацию.
У Феликса уже четверо внуков. Никого из них он никогда не держал на руках. На Рождество он поехал в Исландию и впервые смог покачать самого младшего из них.
Читайте также: