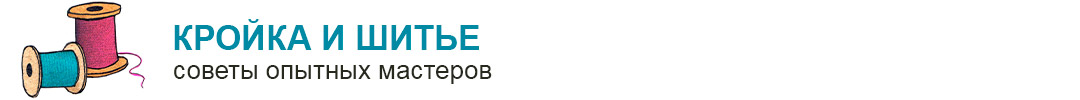Сшить бандаж для пупочной грыжи своими руками
Обновлено: 23.04.2024
Пупочная грыжа — это разновидность хирургической патологии, при которой фрагмент тонкой кишки или сальника выпячивается через пупочное кольцо за пределы передней брюшной стенки, где при неблагоприятном развитии он может быть ущемлён, что приведёт к развитию некроза пережатых тканей. Для профилактики, сдерживания или же предупреждения послеоперационных рецидивов этого заболевания применяется пупочный грыжевой бандаж.
Принцип действия
Бандаж при пупочной грыже позволяет удерживать в фиксированном положении мышцы передней брюшной стенки, тем самым препятствуя прохождению между ними тканей кишечника или сальника, с последующим образованием грыжевого мешочка. То есть, говоря другими словами, бандаж давит на область пупка и чисто механически не допускает возникновения ситуации, при которой под действием внутрибрюшного давления в пупочное кольцо будет вытеснена часть тканей брюшины.
Если грыжа уже сформировалась, то применение пупочного бандажа существенно снижает риск её увеличения и ущемления, хотя необходимости соответствующего лечения это не отменяет.
Показания к использованию
Ношение пупочного противогрыжевого бандажа может быть рекомендовано в двух основных ситуациях:
- Для предотвращения обострений и уменьшения болевого синдрома при наличии клинически подтверждённого грыжевого образования.
- После операции по удалению или вправлению пупочной грыжи — для предупреждения повторного её образования.
А вот с профилактическими целями (чтобы предупредить образование грыжи при поднятии тяжестей, ожирении и т. д.), гораздо лучше носить послеоперационные бандажи, которые демонстрируют более высокую эффективность. Также для профилактики пупочного грыжеобразования иногда рекомендуется использовать спортивные бандажи, но это отдельный тип изделия с особыми свойствами, которые подойдут только профессиональным спортсменам.
О противопоказаниях
Пупочный бандаж нельзя носить при обострении (ущемлении) грыжи — в этом случае нужно срочно обращаться к врачу. Также ношение бандажа может быть противопоказано при:
- недавно проведённых хирургических операциях на брюшной полости;
- функциональных расстройствах органов ЖКТ;
- дерматологических заболеваниях в области живота;
- портальной гипертензии.
Окончательное решение о целесообразности использования бандажа при пупочной грыже принимается исключительно лечащим врачом.
Разновидности бандажей при пупочных грыжах
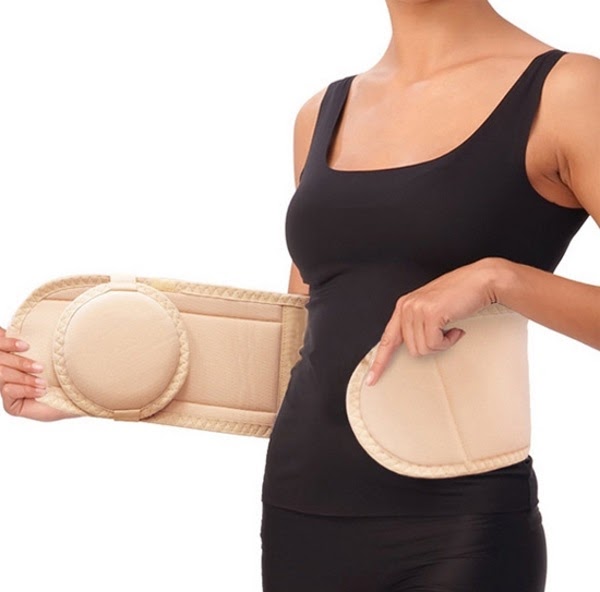
Пупочные противогрыжевые бандажи делятся на две группы: профилактические и лечебные. В отдельную группу можно отнести бандажи для новорождённых и детей грудного возраста.
Профилактические
Профилактические бандажи представляют собой широкий пояс (до 40 см высотой) с более плотной передней частью. Назначение такого бандажа: поддерживать тонус мышц брюшного пресса и не допускать образования грыжевого мешочка. Профилактические бандажи показаны для ношения в послеоперационный период после удаления (вправления) грыжи, а также рекомендуются лицам, выполняющим физически тяжёлую работу.
Лечебные
Лечебные бандажи устроены иначе — это более узкие пояса, на передней стенке которых находится специальная подушечка, называемая пелотом. Пелот должен располагаться напротив грыжевого образования и создавать на него небольшое давление (компрессию), не позволяя грыже увеличиваться и прогрессировать.
Для новорождённых и грудных детей

Бандажи для маленьких детей в целом похожи на лечебные бандажи — эластичный пояс небольшого размера, со специальной подушечкой, ограничивающей рост грыжи или вообще препятствующей её образованию.
Груднички, которые часто и громко плачут, особенно подвержены появлению пупочных грыж, поскольку мышцы живота у них ещё слабые и пупочное кольцо не полностью закрыто, а потому «наплакать» грыжу, перенапрягая переднюю брюшную стенку, они могут в два счёта. Ношение же бандажа поможет защитить ребёнка от подобной неприятности.
Правила ухода за изделием
Пупочные бандажи нужно стирать вручную, лучше всего простым мылом. Рекомендуемая температура воды — 30-40⁰ C. После стирки изделию придают горизонтальное положение и сушат в расправленном виде естественным образом, без отжимания. Не рекомендуется сушить бандажи на батареях отопления, возле обогревателей и т. д.

Более подробную информацию о правилах ухода за конкретным типом изделия можно прочесть в инструкции по применению от производителя.
Как выбирать бандаж при пупочной грыже
Для выбора бандажа подходящего размера потребуется снять всего одну мерку: обхват талии. Делать это рекомендуется в положении лёжа, когда мышцы брюшной стенки расслаблены.
Высоту бандажа следует подбирать под собственный рост, чтобы изделие охватывало только зону живота, не заходя на грудную клетку или бёдра, поскольку это может снизить уровень компрессии, оказываемой на переднюю стенку брюшной полости.
Кроме этого, если бандаж будет носиться на протяжении всего дня, то лучше выбирать воздухопроницаемые модели, чтобы кожа живота не «задыхалась».
Несколько советов о правильном ношении
- Во-первых, надевать пупочный грыжевой бандаж лучше всего утром, после пробуждения, в положении лёжа. Впрочем, это правило не является очень строгим, и во многом определяется конкретной ситуацией. Так, бандаж профилактического класса можно надевать только на период высоких физических нагрузок.
- Во-вторых, настоятельно не рекомендуется «перенашивать» бандаж, пребывая в нём дольше, чем это необходимо или предписано лечащим врачом. Слишком длительное ношение бандажа вызывает ослабление мышц брюшного пресса, что в свою очередь повышает риски грыжеобразования или ущемления, чего как раз хотелось бы избежать.
- В-третьих, при надевании лечебного бандажа важно следить, чтобы пелот совпал с областью грыжевого образования, а не оказался где-то сбоку.
- И последний совет: если бандаж вызывает болезненные или дискомфортные ощущения, его лучше сразу снять и обратиться к врачу за консультацией.
В заключении хочется напомнить, что бандаж не является средством лечения пупочной грыжи. Если подобная проблема возникла, то нужно как минимум показаться врачу-хирургу для оценки серьёзности ситуации. В ряде случаев, врачи оставляют грыжу «под наблюдением» и прописывают пациентам бандажирования пупочной зоны для минимизации риска обострений.
А ещё благоразумнее будет заранее побеспокоиться о защите своего пупка и не забывать пользоваться профилактическими бандажами, ведь предупредить проблему всегда проще, чем потом заниматься её решением!
Что такое пупочная грыжа у детей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ганиевой Н. В., детского хирурга со стажем в 7 лет.
Над статьей доктора Ганиевой Н. В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Пупочная грыжа — это дефект апоневроза передней брюшной стенки в области пупочного кольца [3] . Апоневрозом называют плотную оболочку из сухожилий, которая оплетает мускулатуру брюшины. Она соединяет мышцы с другими тканями, т. е. играет роль мышечного каркаса.
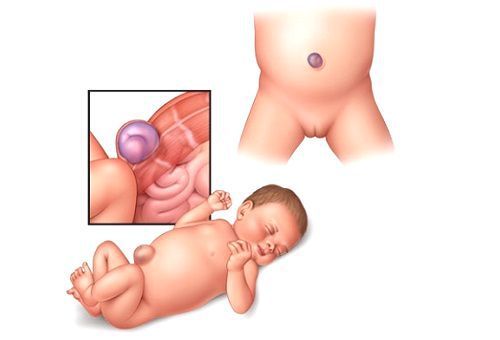
Чаще всего дефект апоневроза возникает у младенцев в первые полгода жизни. Это связано с неполным закрытием пупочного кольца, в частности его верхней половины, и анатомической близостью пупочной вены [12] .
Пупочная грыжа является самой актуальной проблемой, с которой сталкиваются детские хирурги. У детей до года она занимает первое место среди всех хирургических патологий. Несколько реже встречаются околопупочные, паховые грыжи и грыжи белой линии живота [2] .
Пупочная грыжа у детей встречаются в 20 % случаев. У недоношенных детей данная патология возникает чаще — в 33 % случаев. Это связано с незрелостью соединительной и мышечной ткани, в том числе апоневроза передней брюшной стенки.
Факторы формирования пупочной грыжи у ребёнка можно разделить на две большие группы:
- Врождённые (особенно актуальны у детей до года):
- наследственная предрасположенность к выраженной слабости соединительной ткани;
- неполноценное заращение пупочного кольца рубцово-соединительной тканью из-за толстой пупочной вены, у которой нет мышечной оболочки, вследствие чего она плохо сокращается и приводит к формированию дефекта апоневроза;
- повышенное внутрибрюшное давление при незавершённом заращении пупочного кольца, которое провоцирует выход брюшины, кишечных петель и сальника в область пупка;
- слабость брюшной фасции — оболочек, распределяющих нагрузку и направление движений в организме;
- незаращение пупочного кольца. Как правило, оно закрывается самостоятельно к 12-му месяцу жизни ребёнка. У 20 % детей пупочное кольцо не может закрыться из-за слабости соединительной ткани либо из-за сопутствующей неврологической патологии, такой как миотонический синдром — затруднённое расслабление мышц после их напряжения.
- Приобретённые (чаще встречаются у детей более старшего возраста):
- заболевания, возникшие в период заращения пупочного кольца, которые повышают внутрибрюшное давление, — кишечные колики , бронхит, пневмония , коклюш , долгий надрывистый кашель, дизентерия , дисбактериоз , функциональные (первичные) запоры , асцит, напряжение живота при мочеиспускании в случае фимоза[12] ;
- подъём животных или тяжёлых для ребёнка предметов;
- неустойчивое психоэмоциональное состояние ребёнка, которое сопровождается частыми криками и плачем [1] .
По статистике, к появлению пупочной грыжи предрасположены дети с такими патологиями, как:
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы пупочной грыжи у детей
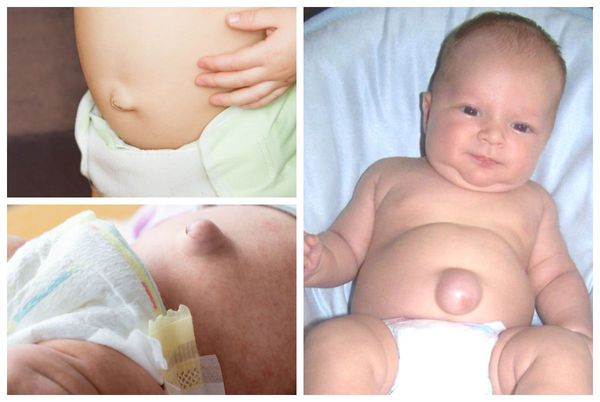
Явный симптом пупочной грыжи — выпячивание в области пупочного кольца с самого рождения. Многие родители путают его с "неправильно" перевязанным пупком. Отличительная особенность грыжи заключается в том, что выпячивание становится выраженнее во время крика, плача, кашля и физического напряжения ребёнка. В спокойном состоянии либо в положении лёжа выпячивание "прячется", погружаясь в брюшную полость.
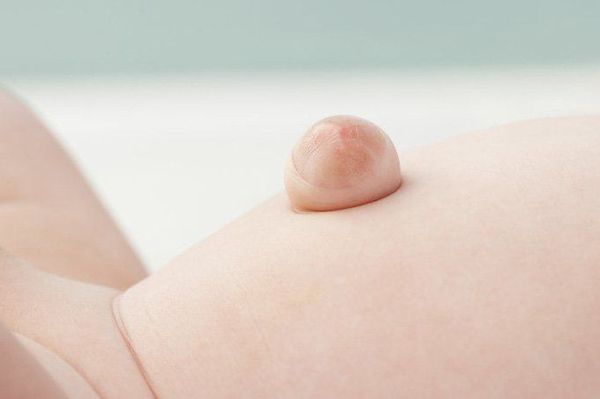
Грыжа, в зависимости от размеров и содержимого, может самостоятельно вправляться либо не менять своего положения при больших размерах.
Чаще всего диагноз "пупочная грыжа" выставляется сразу при рождении, что подразумевает врождённую причину формирования дефекта. Однако при воздействии факторов, которые увеличивают внутрибрюшное давление, пупочная грыжа может образоваться в любом возрасте. Локализуется она в типичном "слабом месте" — пупочном кольце.
Помимо самого грыжевого выпячивания, в его области может наблюдаться выраженная пигментация кожи [2] . Она обычно коричневого цвета. Возникает из-за рубцевания пупочной ранки, а также использования у новорождённых местных антисептиков: раствора бриллиантовой зелени 1 %, раствора фукорцина и др.
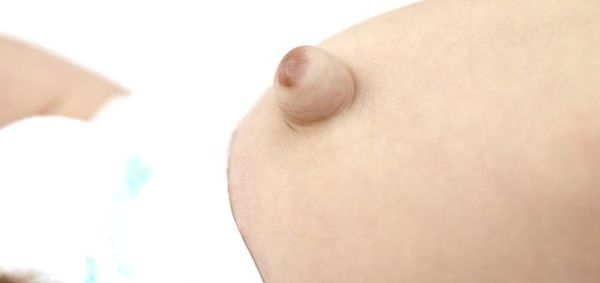
Размеры пупочной грыжи варьируются от 0,1 до 5,0 см в диаметре. Её объём может увеличиваться при регулярных запорах, криках ребёнка, кашле, частых ОРВИ , метеоризме (вздутии живота).
Если грыжа большая (более 3 см), то кожа над ней натягивается и истончается. Когда повышение внутрибрюшного давления становится выраженнее, в области грыжевого мешка проявляется капиллярная сеть.
Крайне редко пупочная грыжа сопровождается излишним беспокойством ребёнка и чувством дискомфорта. Грыжи больших размеров, как правило, вовсе не вызывают неприятных ощущений [1] . Чувство дискомфорта может возникнуть, только когда ребёнок чрезмерно активен, например, во время игр. Это может привести к небольшим защемлениям выпячивания.
Патогенез пупочной грыжи у детей
Патогенез связан с врождёнными причинами формирования грыжи.
В норме на 10-й неделе внутриутробного развития средняя кишка возвращается в брюшную полость, и происходит нормальное закрытие брюшной стенки и правильное формирование пуповины. Латеральные (противоположные) стенки туловища загибаются из соматоплевры внутрь . Это вызывает сужение желточно-кишечного перешейка, из которого в формируется желточный проток. Он соединяет кишечник эмбриона с желточным мешком, который во время внутриутробного развития участвовал в формировании капиллярной сети, первичных половых органов и выработке гормонов.
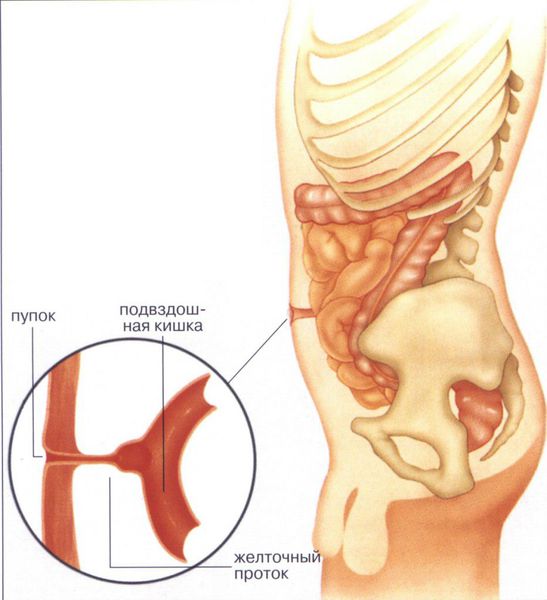
При рождении пуповина сразу отсекается и перевязывается, само пупочное кольцо пока остаётся расширенным. На пятый день после рождения ребёнка пупочный остаток отпадает, а пупочное кольцо затягивается рубцовой тканью — начинается стадия формирования пупочного рубца.
Если у новорождённого значительно выражен переход кожного покрова на остаток пуповины, возможно формирование "кожного пупка" — культи, которая представляет собой только косметический дефект в виде выпячивания пупа на 2,0-3,0 см. В отличие от пупочной грыжи в него не выпадает содержимое брюшины.
Анатомически пупочное кольцо ограничено:
- сбоку — прямыми мышцами;
- сзади — листком париетальной брюшины;
- спереди — кожей и апоневрозом.
В норме при рождении ребёнка пупочное кольцо представляет собой узкое отверстие, пропускающее только сосуды, питающие пуповину [2] . При дефекте апоневроза пупочного кольца в области пупка появляется грыжа. Под воздействием врождённых или приобретённых факторов, при которых повышается внутрибрюшное давление, происходит выпячивание брюшины через грыжевые ворота. При большом диаметре грыжевых ворот и выраженном внутрибрюшном давлении грыжевой мешок увеличивается. Он выходит под кожный покров и формирует грыжевое выпячивание с грыжевым содержимым (чаще всего, это петля кишечника).
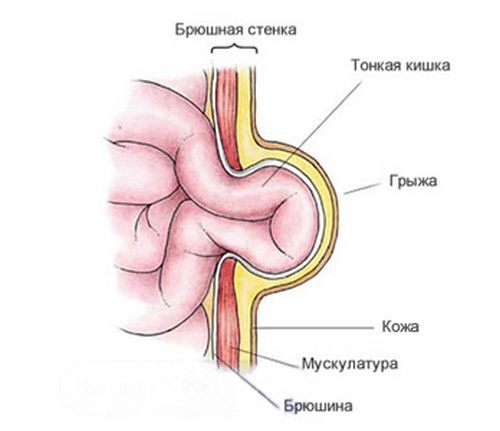
Классификация и стадии развития пупочной грыжи у детей
Пупочная грыжа бывает:
- истинной — округлый дефект апоневроза в верхней половине пупочного кольца;
- ложной ("кожный пупок") — переход кожи на пупочный остаток, представляющий лишь косметический дефект;
- параумбиликальной (околопупочной) — округлый или щелевидный дефект апоневроза вблизи пупочного кольца [3] .
Также пупочные грыжи можно классифицировать в соответствии с размером грыжевых ворот:
- Малая грыжа — визуально незаметное или небольшое грыжевое выпячивание. Чаще всего обнаруживается на приёме у детского хирурга во время пальпации. Диаметр дефекта апоневроза может варьироваться от 0,1 до 1,0 см.
- Большая грыжа — выраженное грыжевое выпячивание, легко вправляющееся в брюшную полость. Дефект апоневроза пупочного кольца достигает 1,0-3,0 см.
- Гигантская грыжа — ярко выраженное грыжевое выпячивание, которое самостоятельно не вправляется. Размеры дефекта могут достигать 3,0 см и более. Содержимым таких грыж могут стать петли кишечника и сальник. При наличии гигантского грыжевого дефекта в качестве исключения проводятся оперативные вмешательства с трёх лет (строго по показаниям).
Чаще грыжевые ворота у новорождённых детей бывают 0,3-1,0 см. Также можно отметить взаимосвязь размеров пупочной грыжи с физиологическими особенностями детей: чем дольше и громче ребёнок плачет и кричит, чем выраженнее у него колики или другие факторы, увеличивающие внутрибрюшное давление, тем больше грыжевые ворота и грыжевое выпячивание.
Осложнения пупочной грыжи у детей
Ущемляется пупочная грыжа крайне редко (в отличии от паховой грыжи). Это состояние требует неотложной помощи и является поводом для обращения в приёмное отделение детской больницы для осмотра детским хирургом.
Ущемление пупочной грыжи подразумевает под собой плотное сжатие грыжевыми воротами петли кишечника. При этом нарушается кровообращение и страдает ущемлённая часть грыжевого мешка. Возникает острая гипоксия тканей и ущемлённого органа.
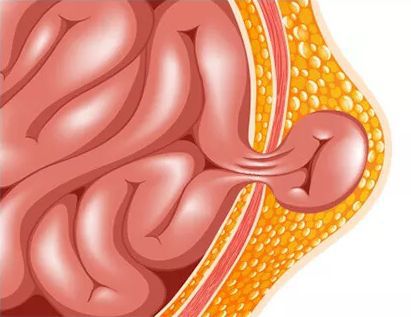
При ущемлении пупочной грыжи возникает клиническая картина ущемлённой кишечной непроходимости :
- выпячивание становится более выраженным, чем в обычном состоянии (в покое);
- пальпация грыжи приносит дискомфорт и болезненные ощущения ребёнку — он начинает активно двигаться и громко плакать;
- цвет кожи над выпячиванием может быть от розового до багрово-синюшного; всё зависит от времени ущемления: розовый цвет указывает на то, что ущемление возникло недавно, а более тёмные оттенки — на длительный процесс, который требует срочного оперативного вмешательства;
- возникают частые срыгивания, тошнота, рвота, вздутие живота, копростаз — отсутствие дефекации в течение нескольких дней.
Оперативное лечение производится в неотложном порядке, сразу по факту обращения родителей ребёнка в приёмное отделение и установления точного диагноза, т. е. в первые часы от момента поступления. При своевременном обращении к врачу (до 6 часов от момента ущемления) ущемлённые органы, как правило, удаётся спасти. Оперативное вмешательство менее трудоёмкое, а медицинская реабилитация для ребёнка происходит в более короткие сроки.
При более позднем обращении в больницу (после 6 часов от момента ущемления) формируется некроз ущемлённой части кишечника с последующим развитием перитониальной (воспалительной) реакции со стороны брюшины [4] . Такое состояние обычно требует оперативного удаления ущемлённой части кишечника или сальника.
Диагностика пупочной грыжи у детей
Преимущественным способом диагностики пупочной грыжи является пальпация пупочного кольца . Она не вызывает дополнительных трудностей и не доставляет ребёнку дискомфорт. Дополнительные методы исследования, как правило, не требуются [9] .
Во время пальпации пупочной грыжи детский хирург может:
- оценить диаметр грыжевых ворот;
- установить размер грыжи и наличие в нём содержимого — сальника и петли кишечника.
Всё это помогает врачу определиться с дальнейшей тактикой лечения, расписать план наблюдения и проконсультировать родителей ребёнка.
Врождённую грыжу у малыша родители могут обнаружить сами : после отпадения пуповины в области пупка остаётся выпячивание, которое особенно видно во время крика или плача ребёнка.
Необходимо отличить пупочную грыжу от грыжи белой линии живота, околопупочной грыжи, "кожного пупа", опухоли и липомы (жировика). При подозрении на "кожный пуп" пальпаторно не будет отмечаться грыжевого содержимого — лишь сформированный кожный "мешочек" плотно-эластической консистенции. Пальпация при этом безболезненна. При сравнении с доброкачественными образованиями (липомами) будет отмечаться чёткий ровный контур, умеренная болезненность при пальпации, плотно-эластическая консистенция с содержанием ячеистой структуры, которую можно определить также при ультразвуковом исследовании. Околопупочные грыжи и грыжи белой линии живота отличаются своей локализацией. Они, как правило, располагаются выше пупочного кольца.
Лечение пупочной грыжи у детей
Консервативное лечение
Применяется при небольших размерах грыжевого выпячивания (до 1,0 см в диаметре), когда есть высокая вероятность самоизлечения в процессе роста ребёнка (как правило, ближе к 2-3 годам жизни) за счёт укрепления передней брюшной стенки.
При выраженных грыжевых выпячиваниях и большом дефекте апоневроза у детей до пяти лет жизни, как правило, также проводится консервативное лечение. Оно предполагает:
- лечебные физические упражнения на мышцы передней брюшной стенки: поднимание ног ребёнка на 90°, "велосипед";
- укрепление брюшного пресса;
- ношение ортопедического бандажа;
- использование ватного шарика с лейкопластырной повязкой на пупочную область — накладывается минимум на четыре недели, при необходимости можно использовать повторно [12] ;
- занятия на ортопедическом фитболе;
- выкладывание ребёнка на живот за 15-20 минут до кормления;
- локальные массажные упражнения по ходу часовой стрелки на пупочное кольцо для стимуляции коллагеновых и эластических волокон апоневроза [5] .
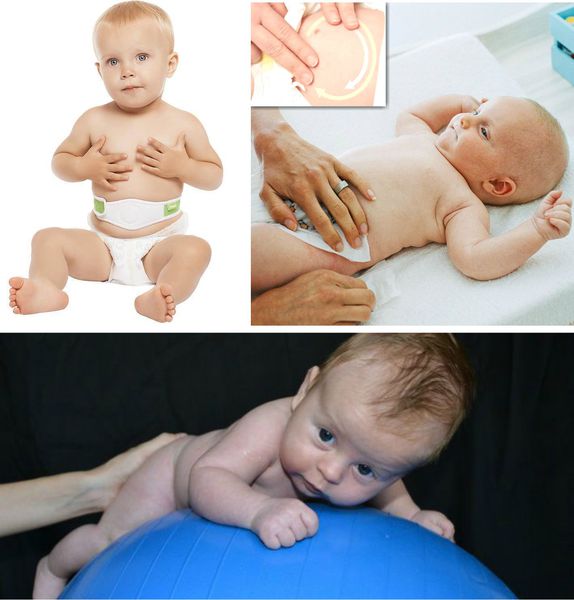
Питание, как правило, обычное, так как оно никаким образом не влияет на заболевание. Если у родителей есть возможность обращаться к врачу ЛФК — это огромный плюс. Однако чаще всего они самостоятельно занимаются с ребёнком дома.
Если до 3-5 лет пупочная грыжа не исчезла, увеличилась или ущемилась, то требуется операция.
Оперативное лечение
Грыжесечение по Шпиц и пластика пупочного кольца показаны всем детям с выраженным дефектом апоневроза (1,0 см и более). Они проводятся в плановом порядке с пятилетнего возраста. При гигантских размерах пупочной грыжи (3,0 см и более) оперативное лечение детям проводится с трёхлетнего возраста, также в плановом порядке.
До выявления показаний к операции нужно придерживаться консервативного лечения — носить специальные конструкции, делать упражнения и др. Если у ребёнка с врождённой грыжей в 5 см отмечается положительная динамика — уменьшение грыжи до 2,0 см, операция с трёх лет переносится до 5-летнего возраста. Но при этом родители должны беспрестанно заниматься с ребёнком консервативным лечением и раз в год наблюдаться у детского хирурга по месту жительства. Если динамики нет и грыжа так и осталась огромной, то в три года проводится плановая операция.
Оперативное лечение выполняется под общей анестезией. Переносят её все дети хорошо, без осложнений.
Технически операция проводится следующим образом:
- отступив на 1,0-2,0 см от основания грыжевого выпячивания, по нижней полуокружности пупочного кольца выполняется полулунный разрез длиной до 1,0-1,5 см;
- вместе с подкожно-жировой клетчаткой как тупым, так и острым методом отделяется лоскут, фиксирующий дальний отдел грыжевого мешка [6] ;
- ближе к средней части, в поперечном направлении, грыжевой мешок выделяется из окружающих тканей, берётся на зажимы и вскрывается;
- хирург осматривает содержимое грыжи и отправляет его в брюшную полость;
- "шейку" грыжевого мешка прошивают "край в край";
- остаточный грыжевой мешок над швом отсекается;
- ушивают дефект апоневроза пупочного кольца узловыми швами;
- кожный лоскут в области пупка фиксируется к апоневрозу дополнительным швом;
- выполняется контроль кровотечения с дальнейшим наложением послойных швов на рану, фиксация асептической повязкой [7] .
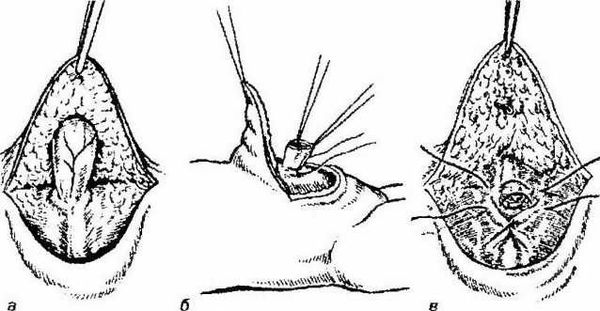
Послеоперационные рекомендации :
- домашний режим в течение 7-10 дней;
- гигиенический душ на пятые сутки после снятия швов;
- ежедневная обработка послеоперационной раны с раствором бриллиантовой зелени 1 %;
- ограничение физических нагрузок на 1-3 месяца.
Прогноз. Профилактика
При использовании консервативных методик лечения эффект зависит в большей степени от родителей, их заинтересованности в регулярном соблюдении тактики лечения. Как правило, в 85 % случаев консервативной терапии небольшой пупочной грыжи прогноз благоприятный. Без консервативного лечения небольшие грыжи, как правило, самостоятельно не проходят, за исключением совсем небольших грыж — до 0,5 см.
После проведённого оперативного лечения прогноз благоприятный в 99 % случаев. Линейный послеоперационный рубец достигает 1,0 см и практически не заметен. Операция детьми переносится без осложнений, относительно легко. Реабилитационный потенциал у ребёнка высокий.
Рецидивы пупочной грыжи практически не встречаются, за исключением детей с врождённой слабостью соединительной ткани — им требуется уделять больше внимания физическим нагрузкам и занятиям лечебной физкультурой.
Профилактические мероприятия направлены на лечение патологий, которые повышают внутрибрюшное давление — функциональные запоры , кишечные колики , бронхит, пневмония , коклюш , кашель, дизентерия , дисбактериоз , асцит, психоэмоциональная неустойчивость, сопровождающаяся криками и громким плачем. Также необходимо регулярно заниматься лечебной физкультурой. Она помогает укрепить апоневроз передней брюшной стенки [8] .

В детскую поликлинику № 9 г. Краснодара к детскому хирургу обратились родители 5-летнего мальчика с пупочной грыжей, чтобы оформить направление на лечение в Детскую краевую больницу. Обычно расширенное пупочное кольцо, через которое выпячиваются органы брюшной полости при грыже, самостоятельно закрывается к 5 годам, но у пациента этого не произошло, поэтому решался вопрос о плановой операции.
Жалобы
У ребёнка не было жалоб, связанных с грыжей. Однако маму беспокоило, что у мальчика большой, некрасивый пупок (2×2 см), который сильно выпячивается. Жалобы на косметический дефект и связанный с ним психологический дискомфорт стали главным показанием к операции.
В покое грыжу не было видно, выпячивание появлялось при наклонах вперёд, кашле, прыжках, ходьбе и беге.
Анамнез
Со слов матери, грыжа была у ребёнка с рождения. До обращения в детскую поликлинику № 9 мальчик стоял на диспансерном учёте у детских хирургов в поликлинике по месту жительства. Чтобы пупочное кольцо закрылось, проводилось консервативное лечение, которое включало:
- массаж передней брюшной стенки;
- смену положения со спины на живот;
- ношение бандажей на пупочной зоне, пупочных пластырей Rupfix и пластинок Арилис;
- тейпирование передней брюшной стенки;
- плавание и гидромассаж с 3-месячного возраста.
Консервативное лечение не помогло: к 5 годам пупочное кольцо не закрылось и грыжа сохранялась. Поэтому ребёнка направили на операцию.
Мальчик родился от второй беременности и первых родов, вес при рождении — 3520 г, рост — 52 см. Оценка по шкале Апгар — 8–9 баллов, т. е. сразу после рождения ребёнок чувствовал себя хорошо.
Сейчас растёт и развивается в соответствии с полом и возрастом. Привит согласно национальному календарю прививок.
Со слов родителей, мальчик болел ОРВИ, трахеитом и бронхитом, из детских инфекций — ветряной оспой. Травмы, переломы, переливание крови и плазмы, венерические заболевания, ВИЧ, СПИД, туберкулёз, болезнь Боткина отрицают.
Наследственность не отягощена, аллергии на бытовую химию, лекарства, пыльцу и продукты не отмечалось. На диспансерном учёте стоял только у детского хирурга по поводу пупочной грыжи.
Обследование
Во время осмотра грыжевое выпячивание в области пупка появлялось при наклонах вперёд, кашле, ходьбе, прыжках и небольшом беге на месте. Грыжа свободно вправлялась в брюшную полость, кожа не была изменена, в пупочном кольце определялся дефект до 1,5 см в диаметре.
- общий анализ крови (тромбоциты, гематокрит, время свёртывания крови и др.);
- общий анализ мочи;
- МОР крови (анализ на сифилис);
- кал на дизгруппу (для выявления кишечных инфекций) и на яйца глистов;
- маркеры гепатитов Б и С;
- соскобы на энтеробиоз с области заднего прохода;
- биохимический анализ крови: АЛТ, АСТ, общий белок, общий билирубин, электролиты, глюкоза.
В качестве дополнительного исследования мальчику сделали УЗИ зоны пупочного кольца и белой линии живота, чтобы точно оценить размер дефекта и исключить грыжи белой линии живота.
В документы на плановую госпитализацию приложили сведения о профилактических прививках и эпидемиологическом окружении.
Диагноз
Лечение
Пупочная грыжа у детей старше 5 лет лечится оперативно под общим обезболиванием в условиях детского хирургического стационара. Операция называется герниопластикой, или пластикой апоневроза пупочного кольца. Обычно детские хирурги в интернатуре учат только технику операции по шаблонам, которые есть в протоколе лечения. Поэтому немногие специалисты знают, что автором техники, которая сейчас применяется при пупочных грыжах у детей, является детский хирург Льюис Шпиц.
Пациента оперировал тот же детский хирург, который осмотрел ребёнка и направил его в больницу на плановую госпитализацию. В ходе операции под общим обезболиванием обработали операционное поле и под пупком, отступив 1–2 см от основания грыжи, сделали окаймляющий разрез кожи. Выделили грыжевой мешок, вскрыли его, поместили содержимое грыжи в брюшную полость и прошили грыжевой мешок узловыми швами. Сетчатый имплант не использовали, так как у детей до 18 лет мышцы брюшного пресса ещё не до конца сформированы. В конце проконтролировали, нет ли кровотечения, наложили швы на кожу и сделали асептическую повязку.
Операция длилась 20 минут. Из операционного блока ребёнка перевезли в палату. После операции мальчику назначили обезболивающее и регулярно делали перевязки.
Ребёнок находился в стационаре 4 дня: операцию сделали на 2-й день после поступления, на 4-й день пациента выписали.
Пока мальчик был в больнице, повторного выпячивания в зоне пупка не было, при пальпации (прощупывании) области пупка боль не возникала. Сам ребёнок после операции был активным: бегал с мамой по палате и по коридору отделения. Всё это указывало на то, что операция прошла успешно и выполнена качественно.
- наблюдаться у хирурга поликлиники по месту жительства;
- обрабатывать линии швов раствором бриллиантовой зелени № 7;
- ограничить физические нагрузки на 1–2 месяца.
После операции, при условии, что выполняются все рекомендации, ребёнок может вернуться к своему прежнему режиму и заниматься привычными делами.
Заключение
Пупочная грыжа у детей — это врождённое состояние. Она развивается во время зародышевого периода. На 5-й неделе развития у плода начинает быстро расти кишечник, ему не хватает места, и он выходит за пределы живота, так как мышцы в этом месте ещё слабые. Так кишечник развивается какое-то время, потом возвращается обратно. Пупок начинает смыкаться и к рождению ребёнка он должен закрыться. Но часто он закрывается не полностью и возникает пупочная грыжа.
Такое нарушение в основном встречается у недоношенных детей, чаще у девочек. При рождении грыжу не видно, так как ребёнок рождается с пустым кишечником. Выпячивание появляется чуть позже, обычно его становится видно при плаче, крике или вздутии живота. Из-за этого некоторые родители считают, что ребёнок «накричал» пупочную грыжу, но это невозможно, как бы сильно и долго ребёнок ни плакал.
Пупочная грыжа не угрожает здоровью ребёнка. Обычно она не беспокоит детей и не ущемляется, как это бывает у взрослых. Если ребёнку меньше 5 лет, грыжа небольшая (от 1 до 3 см), не доставляет неудобства и не представляет опасности, проводится консервативное лечение. Чаще всего оно помогает закрыть отверстие в пупочном кольце, но иногда дефект сохраняется. Тогда выполняется плановая операция. Ярким примером такого консервативного и оперативного лечения является данный случай.
Чтобы предотвратить появление грыжа у ребёнка, будущим родителям нужно серьёзно отнестись к планированию беременности, регулярно посещать врача и проходить назначенные обследования.

Специальное компрессионное белье - обязательная часть послеоперационной реабилитации при пластике живота. Бандаж позволяет максимально снять напряжение с мышц, обеспечивает надежную поддержку тканей, не позволяет ране разойтись, делает мягкий массаж. При помощи специальных трусиков, пояса или боди фиксируются мышечные ткани в правильном положении после абдоминопластики. Точное соблюдение правил ношения компрессионного белья, оптимально подобранный размер бандажа минимизируют опасность развития сложных патологий, ускоряет процесс восстановления тканей.
Ношение бандажа - обязательная часть послеоперационной терапии, дающей возможность легче переносить тяжесть периода восстановления организма. Первые две, три недели бандаж носится, не снимаясь даже по ночам. После того, как рубец полностью сформировался, специальное белье можно снимать на ночь, постепенно увеличивая нагрузки на мышечный корсет, гарантируя правильное формирование тканей на месте разреза, сделанного пластическим хирургом.
О каких характеристиках необходимо знать, выбирая бандаж после абдоминопластики?
Послеоперационный бандаж, надеваемый на пациента сразу после завершения пластики живота, выглядит как широкий пояс с широкой полоской липучки, обеспечивающей надежную фиксацию. Главное отличие от обычного пояса, используемого для поддержания позвоночника, - полное отсутствие ребер жесткости внутри пояса. Он максимально нежно держит живот, помогая создавать оптимальную компрессию для комфортного передвижения пациента.
Промышленность предлагает несколько видов бандажа для разных случаев. Есть трусики с высокой талией, пояса разной ширины, боди. После классической или другой абдоминопластики это идеальный способ максимально снять нагрузки на мышцы живота при ходьбе. Мягкая ткань плотно облегает живот, спину, талию, часть бедер, не позволяя отеку спуститься на наружную поверхность половых органов. При передвижении пациент получает легкий массаж, обеспечивающий нормализацию циркуляции лимфы, капиллярного кровообращения. Это стимулирует процессы регенерации.

С какими проблемами после абдоминопластики помогает справляться бандаж?
Среди разнообразных операций, проводимых в центре пластической хирургии, абдоминопластика одна из наиболее травматичных. Очень высока вероятность осложнений даже после идеально выполненной пластики живота. Помочь быстрее восстановится, зажить разрезам, сможет регулярное ношение компрессионного белья.
Мягкая поддержка тканей бандажом снижает опасность развития серомы из-за застоя в нижних частях ран. Припухлости, флюктуации не будут распространяться на соседние зоны. При ходьбе компрессионное белье создает легкий эффект, нежного массажа, толкая жидкость. Таким образом, обеспечивается быстрый естественный отток жидкостей, циркуляция лимфы, восстановление нормального капиллярного кровообращения. Бандаж стимулирует рассасывание гематом, исчезновение отеков.
Нарушенный при операции кровоток может стать причиной появления некроза, местных нагноений, плохой заживляемости разрезов. После абдоминопластики пациенты сталкиваются с опасностью развития сером, лимфидемы нижних конечностей, образованием обширных гематом. Наложенный после пластики бандаж минимизирует возможность возникновение осложнений.
Иссеченные участки кожи, натянутые в новом положении, перенапряжены. Это повышает риски расхождения швов до их полного рубцевания при передвижении пациента. Бандаж помогает правильному формированию швов, снимая напряжение с тканей передней брюшной стенки, возникающее при любом движении тела. Если корсет носится постоянно, восстановление протекает намного быстрее.
Многие люди после абдоминопластики сталкиваются с ощущением, что их внутренние органы опустились ниже нормы. Это создает сильный дискомфорт, накладываясь на общее психоэмоциональное состояние. Компрессия, создаваемая бандажом, нормализует ощущение своего тела.
Плотно лежащий на теле пояс отлично держит все участки тела, подвергшиеся операции. Натянутая кожа, сшитые мышцы равномерно срастаются по разрезам, сделанным пластическим хирургом.
На заметку!
Покупка, ношение бандажа - это не прихоть или бесполезная трата денег. С помощью компрессионного белья тело получает необходимую для скорейшего выздоровления поддержку.

Как правильно надевать, носить бандаж после абдоминопластики?
Компрессионное белье надевают на пациента сразу после наложения последних швов при завершении операции. После того, как пациент отойдет от наркоза, ему обязательно напоминают, что ни при каких обстоятельствах нельзя снимать бандаж на протяжении первых двух недель. Специальная фибра обладает хорошей гигроскопичностью, впитывает пот, обеспечивает нормальную вентиляцию. Гипоалергенный материал подходит для всех типов кожи.
Компрессионное белье снимается лишь на несколько минут, пока происходит обработка швов или проводятся гигиенические процедуры. Только через месяц после того, как врач подтвердит, что процесс рубцевания тканей идет нормально, можно снимать бандаж перед сном. Полностью отказаться от бандажа пациент сможет через полгода, когда завершится укрепление прямых мышц живота. Если не придерживаться предписаний хирурга, то можно столкнуться с рядом серьезных осложнений.
- Распространением отечности на соседние зоны тела.
- Появлением новых гематом.
- Проблем с неравномерным распределением подкожного жира на месте операции.
- Непропорциональным формирование мышечных тканей передней брюшной стенки.
- Опасностью расхождения швов при ходьбе.
- Образованием серомы.
- Развитием некроза, ведущего к загниванию ран.
- С сильными болями при передвижении, постоянное ощущение дискомфорта.
- С кекрасивыми рубцами.
Соблюдая правила предписанные лечащим врачом, намного проще переносить период длительного восстановления. Бандаж значительно снижает опасность осложнений, поэтому носить его обязательно. Это не лишняя трата денег, а важная часть процесса реабилитации.

Ведя активную спортивную жизнь ограничения после абдоминопластики кажутся многим чрезмерными. Однако нужно четко осознавать,что начало тренировок раньше предписанных лечащим врачом сроков может спровоцировать серьезные осложнения. Поступательное движение от простого к сложному, обеспечит планомерное укрепление тканей, избавит от необходимости делать повторную абдоминопластику, если швы разойдутся. Начинать спортивные тренировки следует только под наблюдением опытного тренера, четко понимающего, какие именно процессы происходят в организме после пластики живота. При любых изменениях состояния необходимо сразу консультироваться с хирургом, проводившим абдоминопластику. Резкие нагрузки, ведущие к чрезмерному натяжению кожи, могут спровоцировать разрыв тканей, развитее некроза, появление новых отеков, гематом.
На заметку!
Четкое соблюдение предписаний лечащего врача, постоянное ношение бандажа на протяжении первых месяцев реабилитации, ускорит процесс восстановления, снизит опасность развития атипичных рубцов.
Бандаж - важный элемент послеоперационного восстановления тела
Сразу после завершения работы хирурга после классической абдоминопластики, пациенту надевают бандаж до того, как он отойдет от анестезии. Плотный пояс фиксирует мышцы, обеспечивает полноценную защиту от перенапряжения во время движения, наклонов или поворотов. Через неделю вместо пояса можно надеть специальные трусики с высокой талией или боди.

Компрессионное белье изготавливается из гигроскопического, антиаллергенного материала, обеспечивающего свободный доступ воздуха, быстро впитывающий пот. Структура ткани бандажа гарантирует регулярный мягкий массаж при ходьбе, что ускоряет исчезновение отеков, гематом. Снимать бандаж можно только после того, как полностью завершилось рубцевание хирургического разреза, получения разрешения лечащего врача.
Возвращение к активным тренировкам после абдоминопластики
Подтяжка живота не позволяет сразу вернуться к привычному образу жизни, несмотря на отличную физическую подготовку. Кожа, мышцы, подкожная клетчатка сильно травмируются, на восстановление потребуется не меньше 2-х месяцев. Первое время даже для отдыха используется специальная подушка, подкладываемая под колени, чтобы минимизировать натяжение кожи на месте разрезов. Вставать или ложиться можно только при поддержке медперсонала или родственников.
Восстановление физической активности в первые две недели
Полное заживление шва потребует не меньше двух месяцев. Первые стуки после пластики живота самые тяжелые. Боли, синяки, отеки доставляют не только физические неудобства, но и значительные эмоциональные проблемы. Внешний вид после абдоминопластики весьма непрезентабельный. Чтобы заранее подготовиться к тому, как будет выглядеть тело, сразу после выхода из наркоза посмотрите фото до и после классической абдоминопластики в портфолио. Это подготовит к реальности, позволит избежать серьезного стресса.
Первая неделя должна мобилизировать все внутренние резервы, поскольку предстоит активно бороться с негативными последствиями хирургического вмешательства. Как бы не было трудно вставать, нужно уже на вторые - третьи сутки, передвигаясь по 30-40 метров по палате, постепенно увеличивать время нахождение на ногах. Первая серьезная спортивная победа в этот период - это самостоятельное, медленное передвижение на расстояние до 100 метров. Не следует впадать в эйфорию от успеха, пренебрегать помощью персонала или родственников. При любых появлениях негативных ощущений в области рубцующихся швов немедленно советоваться с хирургом по пластике.
Через две недели после того, как начался период восстановления, при отсутствии осложнений, правильном продвижении к выздоровлению, врач даст разрешение увеличить нагрузки. Если до пластики живота пациент активно занимался спортом, мышечный корсет был в идеальном состоянии, можно двигаться вперед. Допустимы пешие прогулки на расстояние до одного километра в парке, с наличием скамеек для отдыха по всему маршруту, выбранному для ходьбы. Нужно внимательно следить за состоянием организма, не перенапрягаться, мгновенно прекращать движение, если появились неприятные ощущения или боли.
Прошли четыре недели после абдоминопластики
Через месяц врач разрешит подготовленным спортсменам приступать к более активным тренировкам.
- Ходьба может чередоваться ускорением с непременными периодами отдыха.
- Тренер после консультации с лечащим врачом даст разрешение заниматься на велотренажере или делать лежа упражнение велосипед.
- Если при абдоминопластике не затрагивались мышцы брюшного пресса, можно повысить нагрузки, используя для упражнений гантели массой до 3 кг.
- При отсутствии осложнений можно начинать заниматься на эллипсоиде, беговой дорожке или велотренажоре.
Важно!
Не забывайте, что организм каждого человека обладает своими запасами прочности. Если до пластики жизнь была пассивной, ранние тренировки опасны для здоровья, поскольку кожа и мышечные ткани не приспособлены к дополнительным нагрузкам.
Контрольный рубеж в периоде реабилитации 3-4 месяца
Это время, когда врач видит, насколько успешной была пластика, как идет рубцевание тканей, восстановление организма после сложной операции. После осмотра можно затронуть тему точных сроков начала активных тренировок для восстановления прежней формы. Через два - три месяца хирург по пластике дает разрешение приступить к аэробным тренировкам. Можно начинать работать с кардиотренажерами или бегать трусцой на небольшие расстояния. В это время поощряются занятия в бассейне, посещение йоги, пилатеса, фитнеса.
Через четыре месяца становятся доступными тренировки с укреплением мышечного корсета пресса. Можно использовать грузы массой до трех килограмм. Тренировки должны проходить под постоянным наблюдением опытного специалиста, посвященного в то, что спортсмен делал недавно пластику живота. При самых незначительных негативных изменениях состояния нужно безотлагательно консультироваться с хирургом, проводившим операцию. Не забывайте, что до 2-х месяцев бандаж должен обязательно защищать место разреза от дополнительных усилий.

Через полгода после пластики живота
Пациентам разрешается полноценно заниматься спортом, исключив командные игры, где высока вероятность сильных ударов по корпусу. Тренировки ведутся под постоянным наблюдением тренера, способного мгновенно реагировать на любые изменения в состоянии спортсмена. Программа индивидуальных тренировок обязательно согласовывается с лечащим врачом. Спортсмен независимо от того, насколько он был подготовлен до пластики, обязан осознават,ь что ему предстоит начинать все сначала.
- Спортивные нагрузки при использовании тренажеров начинаются с самых маленьких показателей. Увеличивая массу груза, снижается количество подходов.
- Качая пресс, внимательно контролируйте самочувствие. При появлении неприятных ощущений, болей тренировка немедленно прекращается. Если после отдыха состояние не улучшилось, сразу консультируйтесь с врачом.
- Существует прямая зависть скорости восстановления организма от выбранной методики абдоминопластики. После малоинвазивных операций реабилитация занимает меньше времени.
Не ориентируйтесь на других пациентов, перенесших пластику живота. Тело каждого человека индивидуально отзывается на такие операции. Многое зависит от первоначального состояния организма, профессиональной спортивной подготовки, других факторов. Только лечащий врач может определить, насколько эффективно проходят процессы регенерации тканей, когда можно приступать к активной фазе тренировок.
Читайте также: