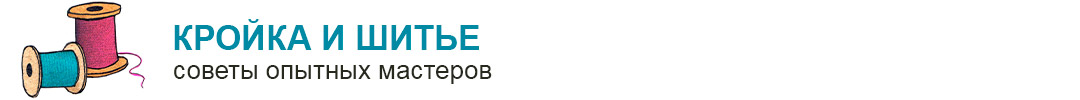Зашили руку какие антибиотики принимать
Обновлено: 02.05.2024
Для цитирования: Белоусова Т.А., Каюмова Л.Н., Горячкина М.В. Системные антибиотики в терапии бактериальных инфекций кожи и мягких тканей: фокус на макролиды. РМЖ. 2011;21:1317.
Эпидемиология Бактериальные инфекции кожи, вызывающие ее гнойное воспаление, были выделены в группу инфекционных дерматозов французским ученым H. Leloir в 1891 г. под названием пиодермиты (pyon – гной, derma – кожа). За рубежом пиодермии обычно относят к обширной группе инфекций кожи и мягких тканей (ИКМТ), включающей, помимо инфекций кожи и ее придаточных образований, инфекции подкожно–жировой клетчатки и нижележащих тканей.
Литература
1. Jones M.E., Karlowsky J.A., Draghi D.C, Thornsberry C., Sahm D.F., Nathwani D. Epidemiology and antibiotic susceptibility of bacteria causing skin and soft tissue infections in the USA and Europe: a guide to appropriate antimicrobial treatment. Int J Antimicrob Agent 2003; 22:406–19.
2. Н.Н. Мурашкин, М.Н. Глузмина, Л.С. Галустян. Гнойничковые поражения кожи в практике детского дерматолога: свежий взгляд на старую проблему. РЖКВБ: Научно–практический журнал, 2008, №4, с. 67–71.
3. Белькова Ю.А. Пиодермии в амбулаторной практике. Болезни и возбудители. Клиническая микробиология и антимикробная химиотерапия: № 3, том 7, с. 255–270, 2005.
4. Т.А. Белоусова, М.В. Горячкина. Бактериальные инфекции кожи: проблема выбора оптимального антибиотика. РМЖ 2005, том 13, №16, с. 1086–1089.
5. Таха Т.В., Нажмутдинова Д.К. Рациональный выбор антибиотикотерапии при пиодермиях. РМЖ 2008, том 16, №8, с. 552–555.
6. Новоселов В.С., Плиева Л.Р. Пиодермии. РМЖ 2004, том 12, №5, с. 327–335.
7. Масюкова С.А., Гладько В.В., Устинов М.В., Владимирова Е.В., Тарасенко Г.Н., Сорокина Е.В. Бактериальные инфекции кожи и их значение в клинической практике дерматолога. Consilium medicum 2004, том 6, №3, с. 180–185.
8. T. File. Diagnosis and antimicrobial therapy of skin and soft tissue infections. Ohio, USA. Клиническая микробиология и антимикробная химиотерапия: № 2, том 5, с. 119–125, 2003
9. Шляпников С.А., Федорова В.В. Использование макролидов при хирургичесаких инфекциях кожи и мягких тканей. МРЖ,2004.–т.12,№4,с204–207
10. Гучев И.А., Сидоренко С.В, Французов В.Н. Рациональная антимикробная химиотерапия инфекций кожи и мягких тканей. Антибиотики и химиотерапия. 2003, т.48, 10, с.25–31
11. Parsad D., Pandhi R., Dogras S. A guide to selection and appropriate use ofmacrolides in skin infection Am J Clin Dermatol 2003; 4:389–97
12. Яковлев С.В., .Ухтин С.А. Азитромицин: основные свойства, оптимизация режимов применения на основе фармакокинетических и параметров. Антибиотики и химиотерапия. 2003 т. 48, №2. – с. 22–27
13. Туровский А.Б,.Колбанова И.Г Макролиды в лечении инфекций дыхательных путей с позиций ЛОР–врача: «за» и «против» Consilium medicum, 2010г.,№4, том.12, с.11–14.
14. Прохорович Е.А. Азитромицин. От клинической фармакологии к клинической практике. РМЖ 2006, том 14, №7, с. 567–572
15. Бердникова Н.Г. Актуальные аспекты применения азитромицина (Азитрал) в терапии внебольничных пневмоний у взрослых. РМЖ 2006, том 14, №22, с. 1625–1628.
16. Хрянин А.А., Решетников О.В. Макролиды в лечении хламидийной инфекции у беременных (эффективность, безопасность, экономичность). РМЖ 2008, том 16, №1, с. 23–27.
17. Серов В.Н., Дубницкая Л.В., Тютюнник В.Л. Воспалительные заболевания органов малого таза: диагностические критерии и принципы лечения. РМЖ 2011, том 19, №1, с. 46–50.
18. Талашова С.В. Некоторые аспекты применения антибактериальных препаратов в педиатрии на примере макролидов. РМЖ 2009, том 17, №7, с. 464–466
19. Мазанкова Л.Н., Ильина Н.О. Место азалидов в педиатрической практике. РМЖ 2008, том 16, №3, с. 121–125.
20. Соловьев А.М., Поздняков О.Л., Терещенко А.В. Почему азитромицин считается препаратом выбора для лечения урогенитальной хламидийной инфекции. РМЖ 2006, том 14, №15, с. 1160–1164.
21. Гуров А.В., Изотова Г.Н., Юшкина М.А. Возможности применения препарата Азитрал в терапии гнойно–воспалительных заболеваний ЛОР–органов. РМЖ 2011, том 19, №6, с. 405.
22. Klani R. Double–blind, double–dummy comparison of azithromycin and cephalexin in the treatmen of skin and skin structure infection. Eur.J. Clin. Microbiol. Infect.Dis. 1999,Oct. 10 (10) – p.880–84
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Антибактериальная терапия в послеоперационном периоде ранений - принципы
Частота гнойно-септических осложнений после ранений груди и живота в течение многих лет остается на постоянном уровне. Официальные источники указывают, что в хирургических стационарах такие осложнения развиваются у 12-18,5% пострадавших. Спектр возбудителей представлен микроорганизмами, относящимися к различным группам бактерий (анаэробы, аэробы), вирусам, грибам, и включает как патогенные, так и условно-патогенные микроорганизмы. Однако, по данным некоторых авторов, в зависимости от характера и локализации повреждений количество осложнений может достигать 48% [Бисенков Л.Н., Ерюхин И. А. и др., Роостар Л., Розанов В.Е. и др., Tacyiliz I.H. et al., Degiannis E. et al., Bostrom L., Nilsson В., Nagy K.K. et al.].
Хирургическое лечение ранений шеи, груди и живота сопряжено с риском инфицирования тканей, частота которого, по некоторым данным, достигает 25% [Baric P. S. et al.].
Н. Wacha и соавт. приводят следующие факторы риска возникновения раневой инфекции:
— квалификация хирурга;
— продолжительность операции более 2 ч с увеличением риска с каждым часом;
— инфицирование зоны ранения;
— гемотрансфузия;
— продолжительность наркоза;
— одновременные операции в нескольких областях тела;
— гипоксия;
— переохлаждение;
— использование ранорасширителя.
P. Gastmeier и соавт. пришли к выводу, что плохая хирургическая техника может привести к нарушению асептики или непреднамеренному вскрытию полого органа с контаминацией зоны хирургического вмешательства.
Обращает на себя внимание тот факт, что авторы этих исследований на первое место ставят уровень квалификации хирурга, и с этим выводом приходится согласиться. Подчеркнем еще такие факторы, относящиеся непосредственно к нашим пациентам, как вмешательство сразу в нескольких областях тела, что и имеет место при сочетанных ранениях, а также использование реберного расширителя, без которого не обходится ни одна классическая торакотомия.
Что касается послеоперационного периода, то Н. Wacha и соавт. выделяют такие факторы риска:
— наличие дренажей серозных полостей на протяжении более 3 сут;
— острый респираторный дисстресс-синдром;
— переохлаждение;
— инвазивные методики лечения (катетеризация мочевого пузыря, дренирование плевральной полости, назогастральное дренирование, катетеризация центральных вен).
С нашей точки зрения, для возникновения гнойно-септических осложнений необходимо сочетание нескольких факторов — внешних (по отношению к организму пострадавшего) и внутренних.
К внешним факторам, не зависящим от организма, следует отнести в первую очередь степень контаминации нанесенных пациенту ран. При наличии более 100 тыс. микроорганизмов на 1 г ткани риск нагноения существенно возрастает даже при высоком уровне иммунитета. Бактериальное загрязнение из внешней среды обусловлено либо самим ранящим предметом, либо частицами земли, одежды и т.д. При нарушении целости органов пищеварительного тракта, мочеполовых и воздухоносных путей обширная контаминация стерильных тканей происходит как в момент ранения, так и в течение времени, пока рана остается открытой. Т. Krizek и соавт. показали, что при наличии инородных тел порог для возникновения раневой инфекции снижается в 1000 раз.

Не менее важными факторами являются вид ран (резаная, рвано-ушибленная, огнестрельная), ее глубина, локализация, наличие некротических тканей и степень кровоснабжения тканей в ее окружности. Последний упомянутый фактор хорошо известен — чем скуднее кровоснабжение тканей, тем легче возникает инфекционно-воспалительный процесс.
К внешним, не менее значимым факторам, следует отнести многие медицинские манипуляции, которые, нарушая естественные механические и биологические барьеры, также способствуют инвазии микробной флоры. Эндотрахеальные и трахеостомические трубки, желудочные и тонкокишечные зонды, сосудистые и мочевые катетеры являются инородными телами и представляют собой факторы риска, даже при строгом соблюдении асептики. Если же учесть, что реально при критическом состоянии пострадавшего с ранами шеи, груди и живота рутинными правилами асептики нередко пренебрегают, становится ясным значение этих факторов в генезе гнойно-септических осложнений.
Однако более существенную роль играют внутренние факторы, весь спектр которых в конечном итоге сводится к состоянию иммунитета (степень кровопотери, сопутствующая хроническая патология, возраст и т.д.). Еще в 1988 г. D. H. Livingston и М.А. Malungoni в экспериментах на животных доказали прямую зависимость тяжести течения гнойно-септических процессов от степени кровопотери. В последующем было уточнено, что одним из главных факторов, определяющих риск возникновения инфекции, является уровень напряжения кислорода в тканях, поскольку активность полиморфноядерных лейкоцитов зависит от содержания кислорода [Kinighton D.R. et al.].
Одним из важных, но по-прежнему дискуссионных вопросов является целесообразность назначения антибиотиков в целях профилактики гнойных осложнений. В связи с этим следует признать, что проведенные еще в середине XX века исследования показали неэффективность антибактериальной профилактики пневмонии у пациентов в группе риска. Гораздо действенней оказались такие меры, как полноценное обезболивание, коррекция гомеостаза, тщательная санация трахеобронхиального дерева, строгое соблюдение правил асептики при установке и смене эндотрахеальных трубок и возможно более раннее их удаление.
В ряде более поздних исследований — D. Demetriades и соавт., Р. J. Cant и соавт., R. P. Gonzalez и соавт. — доказывается эффективность профилактического назначения антибиотиков, в то время как в других — R. L. Nichols и соавт., А. К. Mandall и соавт. — не было выявлено заметной разницы в частоте развития осложнений в группах пациентов, которым антибиотики применяли и которым — не применяли. На основании 5474 наблюдений дренирования плевральной полости А. К. Mandall и соавт. доказали, что единственным фактором риска развития эмпиемы плевры при этом является остаточный (свернувшийся) гемоторакс.
Многоцентровое исследование, произведенное R. A. Maxwell и соавт., казалось бы, поставило все точки над i: проспективное рандомизированное, двойное, «слепое» исследование на большом клиническом материале результатов применения цефалозолина в одной группе пострадавших и плацебо в другой группе показало, что значимых различий в частоте развития пневмонии и эмпиемы плевры не выявлено. Более того, в группе пациентов, получивших антибиотики с профилактической целью, была выявлена нозокомиальная устойчивая микрофлора.
Действительно, если считать, что частота развития эмпиемы плевры при проникающих ранениях груди составляет в среднем около 2 %, то для предотвращения двух случаев развития эмпиемы необходимо пролечить антибиотиками 100 пострадавших с проникающими ранениями и получить у них устойчивую к антибиотику микрофлору.
Однако на самом деле приведенные выше исследования не учитывают наиболее значимый, с нашей точки зрения, фактор — степень кровопотери. Любые, даже самые совершенные методы компенсации кровопотери, включая аппаратные методы реинфузии крови, не могут восполнить все компоненты циркулирующей крови и прекратить процесс, запущенный в организме самим фактом острой кровопотери.
Целесообразность введения антибиотиков в группах риска (массивная кровопотеря, повреждения полых органов, позднее поступление пациентов с проникающими ранениями) не вызывает сомнений. Многими исследователями — D. H. Livingston и соавт., C.D. Ericsson и соавт., R. L. Reed и соавт. — установлено, что в группах риска высокие дозы антибиотиков в тканях на начальных этапах лечения более важны, чем большая продолжительность курса лечения. При этом в работе С. D. Ericsson и соавт. доказана одинаковая эффективность профилактического введения антибиотиков в течение 24 ч и на протяжении 72 ч после ранения.
Профилактическое применение современных сильных антибиотиков резко уменьшило частоту гнойных осложнений, в том числе и при ранениях толстой кишки. Это позволило ряду хирургов пересмотреть хирургическую тактику и сократить показания к наложению колостом [Nichols R. L. et al., Demetriadcs D. et al.]. С точки зрения этих авторов, единственной причиной несостоятельности швов, наложенных на стенку толстой кишки, является недостаточная декомпрессия желудочно-кишечного тракта в послеоперационном периоде. Однако эту точку зрения поддерживают далеко не все хирурги, тем более что опыт последних лет свидетельствует о том, что вера в эффективность антибактериальной терапии себя не оправдала.

Мы считаем, что ведущим фактором, влияющим на развитие гнойно-септических осложнений послеоперационного периода, является объем кровопотери. Руководствуясь современной концепцией деэскалационной антибактериальной терапии, мы рекомендуем профилактическое применение антибиотиков у пострадавших с кровопотерей более 2 л и у пострадавших с повреждением полых органов. Первое введение антибиотиков должно быть на операционном столе либо в первый час после операции в условиях отделения интенсивной терапии. При ранениях шеи и груди (без повреждений полых органов) можно ограничиться применением цефалоспоринов 3-го поколения, при ранениях живота и повреждениях полых органов — сочетанием аминогликозидов с клиндамицином.
Эти же группы риска с первых суток послеоперационного периода нуждаются в проведении неспецифической иммунной терапии. Как известно, для реализации адекватного иммунного ответа на повреждающее действие необходимо определенное время, в течение которого происходит пролиферация иммунокомпетентных клеток и синтез специфических белков. Особенно уязвимой иммунная система становится при дефиците иммуноглобулинов и снижении фагоцитарной активности вследствие большой кровопотери.
В связи с этим большое значение приобретает профилактическая иммунокоррекция. Ее мы рассматриваем не только как средство заместительной терапии, восполняющей дефицит быстро потребляемых при тяжелых ранениях факторов иммунитета, но и как средство направленного изменения иммунного ответа для профилактики системных нарушений гомеостаза.
Наиболее известными препаратами являются тактивин (тимоген), который способствует дифференцировке Т-лимфоцитов и восстанавливает прямую и обратную связь между иммунной и эндокринной системой, и миелопид, который активирует окислительный метаболизм и фагоцитоз нейтрофилов, образование зрелых моноцитов и функциональную активность Т-хелперов. Эти препараты применяют в течение первых 3 сут после ранения и хирургической операции.
Однако не всегда их применение сопровождается заметным клиническим эффектом, так как при тяжелой травме иммунокомпетентные клетки не в состоянии отвечать на введение подобного рода препаратов.
В таких случаях более действенными являются иммуноглобулины (габриглобин, пентаглобин) и гипериммунные плазмы. Накопленный нами практический опыт использования донорской гипериммунной плазмы в профилактических целях обобщен в монографии «Травма груди, живота и иммунная система». Гипериммунная плазма содержит все компоненты, необходимые для установления равновесия между тромбообразованием и фибринолизом, которое нарушается после травмы и массивной кровопотери, тем самым предупреждая развитие ДВС-синдрома и нарушений микроциркуляции.
Полноценные иммуноглобулины и специфические антибактериальные антитела, содержащиеся в высокой концентрации в плазме от иммунизированных доноров, восстанавливают комплексообразование и процессы опсонизации, в результате чего активируется фагоцитоз, уменьшается эндотоксикоз и снижается риск инфицирования.
Одним из необходимых компонентов, определяющих полноценное функционирование всех регулирующих систем организма, являются плазменные белки, дефицит или дисбаланс которых вследствие острой кровопотери поддерживает состояние иммунного дисбаланса. Донорская плазма содержит фибронектин в концентрации, необходимой для обеспечения репаративных и санирующих процессов, в том числе — фагоцитарной активности, выведения циркулирующих иммунных комплексов и белковых фрагментов, а также антиоксиданты, предупреждающие воспалительную деструкцию тканей.
Содержащиеся в плазме иммунизированных доноров медиаторы ускоряют дифференцировку клеток и их межклеточные взаимодействия, что способствует процессу иммунореабилиации после ранения и кровопотери.
Учитывая нарушение механизмов синтеза белков в раннем послеоперационном периоде у пострадавших с массивной кровопотерей, мы широко используем свежезамороженную антибактериальную плазму или плазму неиммунизированных доноров как средство заместительной терапии.
Опыт показывает, что тяжелые гнойные осложнения чаще всего развиваются у пострадавших с повреждениями, сопровождающимися массивной кровопотерей, с повреждениями нескольких анатомических областей и жизненно важных органов, а также с повреждениями, сопровождающимися массивным инфицированием. Поэтому проведение иммунопрофилактики у пострадавших с признаками развития вторичного иммунодефицитного состояния мы основываем на следующих положениях:
1) при множественных сочетанных ранениях шеи, груди и живота обоснованная иммунопрофилактика должна быть начата как можно ранее с момента получения ранения;
2) основанием к назначению иммуномодуляторов является несоответствие клинической картины и данных лабораторных методов исследования: если при наличии обширных повреждений с массивной кровопотерей в первые 2 сут отсутствует лейкоцитоз, имеется абсолютная лимфопения с преобладанием незрелых форм гранулоцитов, диспротеинемия;
3) основной задачей иммунопрофилактики является возмещение утраченных звеньев иммунорегуляции для обеспечения адекватной воспалительной реакции;
4) не менее важно обоснованное применение препаратов, способных снизить чрезмерную воспалительную активность моноцитов/макрофагов и полиморфноядерных нейтрофилов и ограничить поступление в кровоток избыточного количества медиаторов системной воспалительной реакции, эндо- и экзотоксинов (препараты антиоксидантного действия, ингибиторы протеаз, нестероидные противовоспалительные препараты).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Применение антибиотиков при повреждениях и ранениях кисти
Применение антибиотиков и химиотерапевтических средств в хирургии кисти значительно продвинуло вперед дело борьбы с инфекцией.
Помимо неоспоримой пользы, эти средства при лечении заболеваний приводят и к некоторым трудностям, так как картина отдельных заболеваний под влиянием антибиотиков изменяется и течение отклоняется от обычной, «классической» формы (панариции!). Преимуществом антибиотиков является то, что после их применения инфекции протекают изолированно, менее бурно. Применение антибиотиков может привести к менее заметному для врача развитию осложнений из-за отсутствия явных симптомов.
Другой опасностью является применение антибиотиков без наличия серьезных показаний. Особенно вредно, если эти медикаменты применяются вместо хирургических вмешательств, а не в виде дополнения к ним. Упущение своевременного хирургического вмешательства, при наличии гнойника или секвестра, причиняет серьезный вред, так как оперативное лечение в этих случаях обязательно. Для предупреждения развития раневой инфекции недостаточно лишь применения антибиотиков.
Если при первичной хирургической обработке раны в ней оставляются некротизированные ткани, инородные тела или не закрываются дефекты кожи, то антибиотики не могут предупредить развития инфекции. Следует отметить, что антибиотики только придают большую уверенность при первичной обработке раны, но они не могут заменить хирургическую обработку (Рубаньи).

Развитие резистентности к антибиотикам
Антибиотики, согласно Рубаньи, могут оказаться бездейственными в следующих случаях:
1. при резистентности возбудителя заболевания. В хирургии кисти приобрел особенно большое значение тот факт, что по всему миру с каждым годом возрастает резистентность прежде чувствительных к пенициллину штаммов стафилококка. Исследованных штаммов стафилококка (Фюрес, Кубиньи, Кош) резистентным к пенициллину оказалось 40%, а по современным данным — 82% (Кош, Ватин).
Лечения не действующими ввиду резистентности бактерий антибиотиками можно избежать при высеивании возбудителя и определении его чувствительности к антибиотикам, вести лечение следует, опираясь на данные этих исследований («прицельное» лечение антибиотиками).
2. Антибиотическое лечение может быть бездейственным и при наличии псевдорезистентности, которая наступает вследствие технических ошибок, неправильной дозировки и в случаях несвоевременного начала лечения.
3. В случаях недостаточности кровообращения в тканях, наличия некротизированных тканей или демаркационной зоны антибиотики не поступают в места инфекции и бактерий.
4. Чувствительность бактерий может меняться в процессе лечения (увеличение резистентности или резистентная вторичная инфекция).
5. Лечение антибиотиками остается бездейственным при упущении необходимых хирургических вмешательств (например не оперированный абсцесс).
6. Лечение антибиотиками не сопровождается успехом и в тех случаях, если не уделяется внимание поднятию резистентности всего организма, для чего необходимы переливания крови, питание богатой белками пищей и создание равновесия водного и солевого обменов.
Ввиду опасности сращения скользящих поверхностей рекомендуется избегать местного применения антибиотиков в хирургии кисти. Исключение составляют вскрытые панариции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Советы при раневой инфекции - нагноении раны после операции
1. Что такое хирургические раневые инфекции и какова их классификация?
Хирургические раневые инфекции (ХРИ) развиваются в течение 30 дней после хирургического вмешательства, за исключением тех случаев, когда в ране остается инородное тело. В случае имплантации инородного материала, опасность раневой инфекции сохраняется в течение года.
В зависимости от глубины поражения тканей раневые инфекции делятся на три клинически значимые категории:
а) Поверхностные ХРИ.
б) Глубокие ХРИ (вовлекающие фасции и мышцы).
в) Полостные ХРИ (распространение инфекции на любые анатомические образования, затронутые хирургическими манипуляциями).
2. Каковы классические признаки поверхностной, глубокой и полостной хирургической раневой инфекции (ХРИ)?
Поверхностные и глубокие хирургические раневые инфекции (ХРИ):
• Calor (жар)
• Tumor (отечность)
• Rubor (покраснение)
• Dolor (боль)
На полостную хирургическую раневую инфекцию (ХРИ) указывают общие симптомы: лихорадка, кишечная непроходимость и/или шок. Для уточнения диагноза могут потребоваться дополнительные исследования.
3. Можно ли предвидеть дальнейшее развитие ХРИ на основании типа раны?
Да. Исходя из степени загрязнения, раны можно отнести к одной из четырех категорий: чистые, чистые-контаминированные, контаминированные и грязные инфицированные. Чистые раны — атравматичные раны без признаков воспаления, с полным соблюдением правил асептики и без вскрытия полых органов. Чистые-контаминированные раны идентичны предыдущим, за исключением того, что вскрывался полый орган.
Контаминированные раны причинены чистым предметом, при минимальном контакте с инфицированным материалом. Грязные инфицированные раны развиваются в результате травмы загрязненным предметом или при значительном попадании инфицированного материала в разрез. По литературным данным, частота нагноения для каждой категории ран составляет 2,1%; 3,3%; 6,4% и 7,1% соответственно.
4. Какие другие факторы, кроме типа раны, позволяют прогнозировать развитие раневой инфекции?
Физическое состояние (но классификации Американского Общества Анестезиологов), результаты интраоперационных бактериальных посевов и продолжительность пребывания в стационаре до операции являются важными прогностическими факторами послеоперационных ХРИ. Важное значение имеет также адекватное регионарное кровоснабжение, что подтверждается низкой частотой нагноения ран в лицевой области.

5. Какие факторы может контролировать хирург для снижения частоты ХРИ?
Снизить частоту послеоперационной инфекции помогает сокращение продолжительности операции, облитерация мертвого пространства, тщательный гемостаз, максимальное уменьшение присутствия чужеродных материалов (включая лишние швы) и бережное обращение с тканями. Применение электрокоагуляции для гемостаза не повышает частоту раневых инфекций.
6. Снижает ли профилактическое назначение системных антибиотиков вероятность инфекции?
Применение антибиотиков при контаминированных и грязных инфицированных ранах абсолютно показано и является скорее лечением, чем профилактикой. При любых чистых контаминированных ранах рекомендуется назначение антибиотиков в качестве профилактики. Первоначально профилактическое лечение антибиотиками при чистых ранах проводилось только в случае имплантации синтетического материала. Общее мнение сводилось к тому, что любая польза от профилактического применения антибиотиков в чистой хирургии превышает потенциальный риск побочных эффектов от неправильного использования.
Однако, строго говоря, после любой операции в ране остается некоторое количество чужеродного материала (например, швы), и даже единственный шов может привести к нагноению за счет занесенных в рапу бактерий, которые сами по себе не вызовут инфекции. Кроме того, крупное проспективное рандомизированное исследование, посвященное профилактическому применению антибиотиков в чистой хирургии, показало очевидное значение профилактики для уменьшения количества ХРИ.
7. Когда нужно проводить антибактериальную профилактику?
Максимально положительный результат достигается при наличии терапевтической концентрации антибиотиков в тканях на момент контаминации. Следовательно, эффективность профилактики повышается, если антибиотики назначаются непосредственно перед хирургическим разрезом; более позднее профилактическое введение антибиотиков бессмысленно. Схемы многократного введения антибиотиков не имеют преимуществ перед однократной дозой. Беспорядочный выбор антибиотиков (не соответствующий больничным рекомендациям) может даже повысить частоту ХРИ.
8. Нужно ли проводить в операционной пульс-гидропрессивную обработку раны?
Да. Было проведено всестороннее исследование результатов пульс-гидропрессивной обработки раны при контаминации мягких тканей. При этом было продемонстрировано, что она в семь раз эффективнее снижает бактериальное загрязнение, чем промывание резиновой грушей. Эластические свойства мягких тканей способствуют удалению микрочастиц в промежутках между подачей жидкости. Оптимальное давление и частота импульсов должны составлять соответственно 4-5 кг на см2 и 800 импульсов в минуту.
9. Позволяют ли антибиотики и гидропрессивная обработка чаще закрывать грязные или контаминированные раны первичным натяжением?
Несмотря на эти эффективные методы терапии, решение о первичном закрытии раны для хирурга остается непростым, требует опыта и врачебной интуиции. Первичное закрытие рапы всегда предпочтительно, поскольку сокращает сроки заболеваемости и улучшает косметический результат. Однако при развитии инфекции последствия достаточно серьезны, и рапу необходимо снова раскрыть. Решение о первичном закрытии рапы принимается с учетом степени контаминации, количества некротической ткани или размеров оставленного мертвого пространства, адекватности кровоснабжения, эффективности дренажей, времени, прошедшего с момента повреждения и имплантации инородного материала.
В целом безопаснее оставить сомнительную рану открытой и предоставить ей возможность заживать вторичным натяжением или выполнить отсроченное закрытие рапы через 3-5 дней. Отсроченные швы являются тем компромиссом, который часто отличает опытного хирурга от восторженного дилетанта.
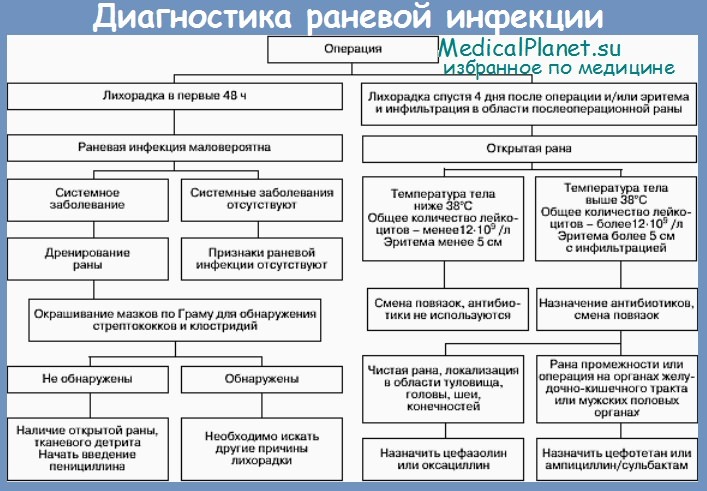
10. Обычная частота нагноения при типичных операциях.
Холецистэктомия 3%
Паховое грыжесечение 2%
Аппендэктомия 5%
Торакотомия 6%
Колэктомия 12%
11. Какие микроорганизмы чаще всего являются возбудителями раневой инфекции?
Поскольку стафилококк относится к наиболее распространенному на коже микроорганизму, он также чаще всего вызывает ХРИ. Однако ХРИ в ряде зон ассоциируются с другими микроорганизмами. Если была вскрыта кишка, возбудителями инфекции обычно являются представители семейства Enterobacteriaceae и анаэробы; при рассечении желчных путей и пищевода инфекционными возбудителями, помимо названных микробов, становятся энтерококки. Другие зоны, например мочевыводящие пути или влагалище, содержат такие микроорганизмы как стрептококки группы D, Pseudomonas и Proteus.
12. Как раневая инфекция связана с операцией по времени?
В типичных случаях раневая инфекция развивается на 5-7 день после операции; однако может развиться и молниеносная форма. Инфекции, вызванные клостридиями, развиваются при большом количестве нежизнеспособных тканей в закрытом пространстве и являются классическим примером молниеносной формы ХРИ.
13. Каковы первостепенные лечебные мероприятия при развитии ХРИ?
Первостепенное значение имеет дренирование раны. Дренаж ставится путем раскрытия раны или, в случае глубокой инфекции, под контролем компьютерной томографии (КТ) или ультразвукового исследования (УЗИ). Для лечения флегмоны и генерализованного сепсиса также применяется антибактериальная терапия.
14. Что может произойти, если не лечить поверхностную или глубокую ХРИ?
Местно состояние раны ухудшается, инфекция проникает в глубь тканей и продолжает распространяться. Если инфекция быстро прогрессирует, может развиться некротизирующий фасциит. В конечном итоге края рапы расходятся.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
В статье рассматриваются современные проблемы антибактериальной терапии при ранениях различной этиологии, возможности и ограничения применения местных антибактериальных препаратов. Ведущим ограничением в выборе антибактериальных препаратов в настоящее время является широкое распространение полирезистентных микроорганизмов. Это значительно сужает выбор как системных, так и местных препаратов эмпирической антибактериальной терапии ран. В настоящее время в целях профилактики прогрессирования раневой инфекции находят широкое применение местные антибактериальные препараты, позволяющие избежать системных побочных эффектов.
К местным антибактериальным препаратам, наиболее активно применяемым для амбулаторного ведения ран, можно отнести сульфаниламид (Ранавексим), сульфатидин серебра, неомицин с бацитрацином. Местная терапия инфицированных ран должна базироваться на этиологических и анамнестических характеристиках раны, фазе раневого процесса и объеме поражения. Местное применение антибактериальных препаратов (например, сульфаниламида) возможно при небольших по площади поражениях без активного инфекционного процесса в ране (бытовые ссадины, царапины, неглубокие порезы и ожоги).
Ключевые слова: раны, антибактериальная терапия, полирезистентность, местное применение антибиотиков, сульфаниламид.
Для цитирования: Левчук И.П., Костюченко М.В. Антибактериальные препараты для местной терапии ранений различной этиологии. РМЖ. Медицинское обозрение. 2018;2(2(II)):64-68.
Levchuk I.P., Kostyuchenko M.V.
Pirogov Russian National Research Medical University, Moscow
The article deals with modern problems of antibiotic therapy of the wounds of various etiologies, possibilities and limitations of the use of topical antibiotics. Currently, the main limitation in the choice of antibacterial drugs is the widespread use
of multiresistant microorganisms. This fact significantly reduces the choice of both systemic and topical drugs for empirical antibiotic therapy of wounds. At present, topical antibiotics are often used to prevent the progression of wound infection, which often allows to avoid systemic side effects. Topical antibacterial preparations most actively used for outpatient management of wounds can be attributed to a sulfanilamide (Ranavexim), sulfatides silver, neomycin with bacitracin. Topical therapy
of wounds should be based on etiological and anamnestic characteristics of the wound, phase of the wound process and the extent of the lesion. Topical use of antibacterial drugs (e. g. sulfanilamide) is possible with small lesions without an active infectious process in the wound (such as abrasions, scratches, small cuts and burns).
Key words: wounds, antibacterial therapy, multidrug resistance, topical application of antibiotics, sulfanilamide.
For citation: Levchuk I.P., Kostyuchenko M.V. Antibacterial drugs for topical therapy of the wounds of various etiologies // RMJ. Medical Review. 2018. № 2(II). P. 64–69.
В статье рассматриваются современные проблемы антибактериальной терапии при ранениях различной этиологии, возможности и ограничения применения местных антибактериальных препаратов
Все раны, полученные в нестерильных условиях, являются инфицированными, рост бактериальной флоры в ране провоцирует развитие воспалительного процесса, сопровождающегося повышением местной температуры, гиперемией, болью и нарушением функции части тела, на которой находится рана. Частота развития инфекционных осложнений остается весьма значительной и достигает в целом 45%. Наиболее подвержены развитию инфекционных осложнений раны, загрязненные землей, с нарушением кровоснабжения в области непосредственно самого повреждения или всей части тела, огнестрельные и минно-взрывные раны, укусы животных и человека. В зависимости от вида повреждения и условий окружающей среды в раны могут попадать различные микроорганизмы: резидентные — постоянно живущие и размножающиеся на коже (преимущественно коагулазонегативные кокки, например Staphylococcus epidermidis, S. aureus, и дифтeроиды, например Corinebacterium spp., реже — грамотрицательные бактерии), и транзиторные — в норме отсутствующие и попадающие на кожу после контакта с контаминированными объектами окружающей среды и больными людьми. В зависимости от области тела (голова, конечности, перианальная область и т. д.) спектр резидентной микрофлоры может быть различным. Транзиторная флора
также неодинакова по составу, который зависит от характера раны, этиологии, окружающей среды и может быть представлен различными инфекционно-опасными микроорганизмами (Escherichia coli, Klebsiella spp., Pseudomonas spp., Salmonella spp. и другими грамотрицательными бактериями, S. aureus, вирусами и грибами, Candida albicans, ротавирусами и др.). При повреждении кожи транзиторные микроорганизмы способны длительно колонизировать и инфицировать кожу, формируя при этом новую, гораздо более опасную резидентную (но не нормальную) флору. В большинстве случаев инфицирование обусловливается микробными ассоциациями. Так, укусы собак сопровождаются инфекционным осложнением примерно в 20% случаев, кошек — до 30–50%, человека — 70–80% [1–3].

Из-за изменения гистохимических параметров тканей в результате повреждения и разрушения защитной барьерной функции кожи даже непатогенные микроорганизмы могут стать причиной выраженных воспалительных, гнойных процессов. Для выбора оптимальной антибактериальной терапии необходимо учитывать возможный микробный спектр раны (табл.1).
Антибактериальная терапия
В настоящее время внебольничные штаммы остаются чувствительными к большому числу антибиотиков, в т. ч. β-лактамам. До конца 1990-х годов метициллин-резистентные микроорганизмы (MRSA) были исключительно внутрибольничной проблемой с преимущественным распространением в Европе. Однако в настоящее время имеются сведения и о внебольничных резервуарах полирезистентного стафилококка зоонозного происхождения, который составляет в общей массе до 50% и более на юге Европы и 10–25% в Центральной Европе и Великобритании [14]. В России в амбулаторных условиях частота встречаемости MRSA не превышает 3,8%, однако в условиях стационара частота встречаемости этих микроорганизмов, а также устойчивых к цефалоспоринам грамотрицательных E. coli и Klebsiella spp. достигает 60,4–84,9%. При выявлении высокого риска инфицированности MRSA-штаммами необходимо включить анти-MRSA-препарат в схему лечения [6–7].
В целях профилактики прогрессирования раневой инфекции в настоящее время находят широкое применение местные антибактериальные препараты, позволяющие избежать системных побочных эффектов. Системной антибактериальной терапии не требуется при очагах менее 5 см после адекватной хирургической обработки [6].
В случае обширных раневых дефектов, клинических проявлений инфекции, включая системные признаки воспаления (повышение температуры тела >38° С или снижение 12×10 9 /л или лейкопения 90 уд./мин; одышка >24 дыханий/мин), иммунодефицитного состояния необходимо системное применение антибиотиков [7]. Местные лекарственные формы с антибактериальным компонентом при этом также находят место в протоколах лечения.
Активно применяющиеся в настоящее время антибактериальные препараты, при кажущемся на первый взгляд многообразии, с учетом современной концепции лечения инфицированных ран и требований, предъявляемых к подобным препаратам, имеют существенные ограничения. Спектр действия большей части широко известных препаратов значительно сузился для стационарного применения в связи с полирезистентностью микроорганизмов (табл. 2) и ограничением из-за побочных эффектов при больших раневых поверхностях (табл. 3).
Многие местно применяемые антибактериальные препараты имеют достаточно жесткие ограничения для стационарного применения в связи с резистентностью микрофлоры, а также по площади раневой поверхности из-за активного всасывания и токсичности при попадании в системный кровоток [20]. К местным антибактериальным препаратам, наиболее активно применяемым для амбулаторного ведения ран с целью профилактики развития раневой инфекции, можно отнести сульфаниламид, сульфатидин серебра, неомицин с бацитрацином, при риске негоспитальных устойчивых штаммов — мупироцин и фузидовую кислоту. Сульфаниламид не потерял актуальности и характеризуется противомикробным действием по отношению к негоспитальным штаммам грамположительных и грамотрицательных кокков, E. coli, Shigella spp., Vibrio cholerae, Haemophilus influenzae, Clostridium spp., Bacillus anthracis, Corynebacterium diphtheriae, Yersinia pestis, а также Chlamydia spp., Actinomyces spp., Toxoplasma gondii и некоторым другим бактериям при ранах и ожогах, полученных в результате несчастных случаев и в чрезвычайных ситуациях [15–16, 21].
Применяя местные антибактериальные препараты, которые непосредственно контактируют с раной, необходимо учитывать их форму выпуска и состав вспомогательных веществ, соотнося их с фазами раневого процесса.
В первой фазе раневого процесса рекомендуются для местного применения препараты на водорастворимой основе с сульфаниламидом [6]. Сульфаниламид в виде порошка для местного применения (Ранавексим в банке с дозатором) поглощает раневой экссудат, не травмирует ткани раневой поверхности, препятствует развитию микрофлоры в ране и вторичному инфицированию [21, 22]. При использовании лекарственной формы в упаковке с дозатором легко контролируются дозировка лекарственного вещества и равномерность нанесения порошка без контакта с раневой поверхностью, что уменьшает риск побочных эффектов. При глубоких ранениях в полость раны вносят 5–15 г порошка для наружного применения (Ранавексим), при этом максимальная суточная доза для взрослых составляет 15 г, для детей старше 3-х лет — 300 мг, при местном применении в виде порошка (непосредственном нанесении на раневую поверхность) препарат не обладает раздражающим ткани действием [15, 21, 23].
Во второй фазе раневого процесса следует отдавать преимущество формам, не наносящим ущерба грануляциям.
Учитывая мультирезистентность микроорганизмов, в настоящее время эмпирические схемы антибактериальной терапии претерпевают значительные изменения. Давно известные и широко используемые антибиотики остаются, как правило, препаратами выбора лишь для ведения небольших ран в амбулаторных условиях у пациентов с низким риском инфицирования MRSA и другими устойчивыми штаммами. Раны, требующие хирургического лечения в условиях стационара, автоматически переводят пациентов в группу риска, и выбор препарата меняется. При этом антибактериальный спектр применяемого препарата должен включать возможных возбудителей с учетом этиологических и анамнестических характеристик раны.
Заключение
Таким образом, при назначении антибактериальной терапии ран необходимо учитывать этиологию и обстоятельства, при которых было получено повреждение, возможный спектр возбудителей, лечение амбулаторное или стационарное, риск инфицирования резистентной микрофлорой, особенности хирургического лечения раны и фазу раневого процесса. При этом, несмотря на широкое использование местных форм антибактериальных препаратов, в настоящее время отсутствуют четкие стандартизированные подходы относительно фаз раневого процесса. Только местное применение антибактериальных препаратов (например, сульфаниламида в форме порошка для наружного применения — Ранавексима) возможно при небольших по площади поражениях без активного инфекционного процесса в ране (бытовые ссадины, царапины, неглубокие порезы и ожоги). При глубоких и обширных раневых дефектах после хирургической обработки применяется системная антибактериальная терапия, дополняемая при необходимости местными лекарственными формами.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Читайте также: