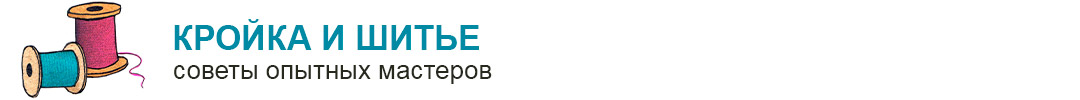Зашили задний проход
Обновлено: 26.07.2024
Техника операции при раке прямой кишки. Радикальность при раке прямой кишки.
Радикализм операции достигается также тщательным соблюдением, правильных границ пересечения кишки выше и ниже опухоли с максимальным захватом брыжейки сигмовидной кишки в пределах, не нарушающих кровоснабжение кишки. Выслаиванием кишки вместе с собственной фасцией обеспечивается полное удаление околокишечной клетчатки и отводящих лимфатических путей. При опухолях, расположенных не выше 6—7 см от сфинктера или в его пределах, производится иссечение жома вместе с леваторами и ишиоректальной клетчаткой. Кожу промежности рассекают не ближе 3—4 см от видимой нижней границы опухоли.
При прорастании прилегающих органов их также частично удаляют — стенку влагалища, предстательную железу. У отдельных больных производят расширенные операции с удалением матки и придатков или предстательной железы с семенными пузырьками.
Большое внимание стало уделяться обеспечению асептичности вмешательства. Оно достигается тщательной подготовкой кишечника и освобождением его от содержимого. Если имеет место задержка стула вследствие сужения кишки опухолью, то вмешательство проводится в два этапа. Вначале накладывают противоестественный задний проход обычно на левую половину поперечной кишки, что приводит к затиханию воспалительного процесса, уменьшению инфильтрата и улучшению проходимости в области опухоли. Только после этого производится второй этап — радикальная операция.
За правило принято восстановление целости тазовой брюшины и отграничение раны таза от брюшной полости. При внутрибрюшных резекциях погружение соустья под брюшину, тщательная перитонизация сверху и наложение временной контрапертуры на промежность считаются мерами предупреждения инфекционных осложнений.
Достижению успехов хирургического лечения рака прямой кишки способствует обеспечение достаточного кровоснабжения отдела сигмовидной кишки, выводимого наружу на брюшную стенку в виде одноствольного заднего прохода или на промежность. Это стало возможно в результате анатомически правильной обработки брыжеечных сосудов с сохранением целости прилегающих к кишке аркад после высокой перевязки основного ствола верхней геморроидальной артерии.
С целью абластичности оперирования нужно осторожно обходиться с опухолью, не брать ее лишний раз в руки, не разминать. В результате этих ненужных манипуляций может быть отрыв раковых клеток из опухоли и миграция их во время операции за пределы операционного поля по лимфатическим и кровеносным путям. Если опухоль прорастает во все слои прямой кишки, то в процессе операции раковые клетки могут появляться в брюшной полости. Исследования показывают, что если в конце внутрибрюшной части операции налить в брюшную полость теплый физиологический раствор, затем его отсосать, процентрифугировать и центрифугат изучить под микроскопом, то в 15—25% и более можно в этом смыве с брюшины обнаружить раковые клетки.
Подобные же результаты получают и при изучении смыва после операций по поводу рака желудка и других локализаций.
Параллельно с развитием радикальных операций на прямой кишке совершенствовались и методы создания искусственного заднего прохода в случаях экстирпации органа, когда мобилизованную сигмовидную кишку выводили на промежность или на брюшную стенку (А. Н. Круглов, Г. С. Топпровер, А. Н. Мечабели, ф. С. Корганова-Мюллер/ А. М. Аминев).
Возможность удаления опухоли прямой кишки оперативным путем определяет судьбу больного. В этом отношении операбельность как показатель успеха лечения рака должна изучаться не только онкологами, хирургами, врачами смежных специальностей, но и организаторами здравоохранения.
Весьма поучительными являются данные об операбельности, опубликованные С. А. Холдиным по материалам Института онкологии АМН СССР, за 25 лет. Если за последние годы относительный процент операбельности достиг 68,2, то абсолютный процент значительно отстает от этих данных. Только 7з больных (33,9%) из числа обратившихся в поликлинику подверглась радикальным операциям.
Мы провели вычисление процента операбельности лишь в относительных цифрах, т. е. по отношению к поступившим в стационар. Из 275 больных операбельных оказалось 66%. Следует отметить, что этот процент в последние годы имеет тенденцию к повышению. Неодинакова операбельность у мужчин и у женщин. Среди мужчин радикально оперировано 57%, а среди женщин — 70,1 %.
Более высокая операбельность у женщин объясняется благоприятными условиями для выполнения операции в сравнительно более широком тазу, даже в случаях расширенных операций. Кроме того, прорастание опухоли у женщин в матку или влагалище часто не является признаком иноперабельности. Можно удалить матку и заднюю стенку влагалища. У мужчины прорастание опухоли в мочевой пузырь или в мочеиспускательный канал является чаще всего признаком иноперабельности.
Наш 20-летний опыт оперативного лечения рака прямой кишки основывается на 410 наблюдениях. Радикально оперировано 275 больных. Наложен противоестественный анус при неудалимом раке 92 раза, из них у 24 больных в послеоперационном периоде проводилась периодическая внутриартериальная химиотерапия. Остальные из числа иноперабельных больных получали симптоматическое лечение. По характеру радикальных операций произведено брюшно-промежностных экстирпаций ИЗ, брюшно-анальных резекций — 54, внутрибрюшных резекций — 43, промежностных ампутаций — 65.
В результате успехов хирургии послевоенных лет создались реальные возможности борьбы с шоком, гнойной инфекцией. Достижения анестезиологии дали возможность ставить более широкие показания к радикальным операциям на прямой кишке и способствовали резкому снижению послеоперационной летальности.
Наибольшее число больных было в возрасте от 40 до 59 лет. В возрасте старше 60 лет число оперированных больных невелико. Женщин было в 2 раза больше, чем мужчин.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Особенности проведения операций при раке прямой кишки
Расположение в узком пространстве
Прямая кишка лежит глубоко в малом тазу и фиксирована со всех сторон – к нижним отделам позвоночника (крестцу и копчику), к органам моче-половой системы и к боковым стенкам таза. Удаление прямой кишки – технически очень сложная операция. Ее выполняют правильно лишь в специализированных отделениях и центрах.
Хирурги, которые выполняют такие операции редко, рискуют не до конца убрать опухоль, а также повредить органы и структуры рядом с прямой кишкой, что может привести к развитию серьезных послеоперационных осложнений, например, нарушению оттока мочи, отсутствию сексуальной функции, повреждению крупных сосудов и нервов.
Кроме того, во многих клиниках и онкодиспансерах до сих пор применяется старый способ выполнения операции «вслепую», когда хирург освобождает прямую кишку из окружающих тканей на ощупь. Из-за отсутствия четкой видимости во время операции и применения этого способа выделения прямой кишки, опухолевые клетки часто остаются в теле пациента, что приводит к быстрому развитию рецидива – повтора заболевания. Помимо этого грубое выделение рукой «вслепую» приводит к ранению нервов, лимфатических протоков, сосудов.
Как это решается в Клинике колопроктологии и малоинвазивной хирургии:
Мы выполняем такие операции каждый день, в нашей клинике накоплен значительный опыт различных видов операций при всех видах и стадиях рака прямой кишки прямая кишка освобождается из окружающих тканей всегда только под контролем зрения с тщательным сохранением всех окружающих нервов, сосудов и органов во время открытых операций применяются специальные ранорасширители немецкого производства для достижения хорошего обзора и выполнения всех этапов операции под контролем зрения. Все опухолевые клетки удаляются, ничего не остается.
Лапароскопические операции выполняются на видео-оборудовании HD-качества, в том числе с 3D-изображением, которое обеспечивает превосходную видимость даже в самых глубоких местах малого таза.
Необходимость тщательного сохранения нервов
Рядом с прямой кишкой проходят нервы, которые обеспечивают работу всех органов малого таза: у мужчин это мочевой пузырь, предстательная железа, семенные пузырьки, мочевыводящий канал. У женщин – влагалище, матка, шейка матки и мочевой пузырь. Прямая кишка располагается в очень узком пространстве малого таза, окруженная очень важными анатомическими структурами. Поэтому, во время удаления прямой кишки существует опасность повреждения окружающих ее сосудов и нервов, что может привести к значительному нарушению функции органов моче-половой системы после операции.
Как это решается в Клинике колопроктологии и малоинвазивной хирургии:
Нами разработаны и активно применяются методики нервосохраняющих операций при всех стадиях рака прямой кишки во время каждой операции для отделения нервов от прямой кишки используются специальные высокотехнологичные хирургические инструменты, использующие энергию ультразвука, которая не травмирует нервную ткань и сводит на ноль риск кровотечения
Сохранение/удаление анального канала
Чем ближе опухоль располагается к анальному каналу, тем выше вероятность что для полного удаления опухоли потребуется удалить также и анальный канал вместе с прямой кишкой. При этом формируется постоянная колостома – вывод кишки на живот, при этом стул поступает в специальный мешочек, который крепится к животу пациента. В начале 20 века все операции при раке прямой кишки выполняли только таким образом.
В 21 веке в связи с развитием хирургических технологий операции с полным удалением анального канала выполняются все реже: в специализированных клиниках – не более, чем у 20% пациентов. Однако, во многих клиниках продолжают выполнять операции с постоянными колостомами почти всем больным. Причиной этому могут быть недостаточная квалификация хирургов, нехватка специальных инструментов, нежелание осваивать современные технологии. И многие пациенты становятся инвалидами, хотя у них была возможность удалить опухоль прямой кишки и сохранить анальный канал.
Как это решается в Клинике колопроктологии и малоинвазивной хирургии:
Более 80% операций при раке прямой кишки в нашей клинике выполняются с сохранением анального канала – как открытые, так и лапароскопические операции. Для формирования анастомоза (место соединения кишок) применяются современные одноразовые сшивающие аппараты, которые позволяют минимизировать риск развития осложнений.
В нашей клинике разработана и применяется уникальная методика сохранения сфинктера даже при очень близком расположении опухоли к анальному каналу – интерсфинктерные резекции.
Как и при раке ободочной кишки, при раке прямой кишки хирургическое удаление пораженной части кишечника является единственным методом излечения. Для этого необходимо удалить сегмент прямой кишки с опухолью, который включает жировую ткань вокруг сосудов, питающих этот сегмент, и расположенные рядом лимфатические узлы. Кроме того, нужно удалять некоторые неизмененные ткани вокруг опухоли для того, чтобы снизить риск возврата рака (рецидива). Варианты хирургического лечения рака прямой кишки могут быть очень различными, от местного иссечения при небольших озлокачествленных полипах, до обширных резекций при распространенных опухолях. Операции, при которых сохраняется анальный сфинктер и не формируется постоянная колостома, называют «сфинктерсохраняющими». Примерами таких операций могут быть передняя резекция, низкая передняя резекция и трансанальное иссечение. Если сфинктеры сохранить невозможно, необходимо выполнить брюшно-промежностную экстирпацию, при которой удаляется анальный сфинктер и формируется постоянная колостома.
Варианты операций при раке прямой кишки
Передняя резекция
При этом виде операций через разрез живота в нижней части удаляются опухоли, которые располагаются в верхней части прямой кишки. Удаляется сегмент кишечника, состоящий из верхней части прямой кишки и нижней части сигмовидной кишки, и затем концы кишечника соединяются (формируется анастомоз).
Низкая передняя резекция
Выполняется при расположении опухолей в средней и нижней частях прямой кишки. Как и при передней резекции производят разрез передней брюшной стенки в нижней части живота. По сравнению с передней резекцией при низкой передней резекции удаляется большей тканей, включая почти всю прямую кишку, ее брыжейку (мезоректум) вплоть до мышц анального сфинктера. Тотальная мезоректумэктомия в настоящее время является стандартом лечения опухолей прямой кишки, которые располагаются в ее нижнем отделе. При этом методе хирургического лечения частота возврата заболевания (рецидив) минимален. После удаления части прямой кишки, конец ободочной кишки соединяется с оставшейся самой нижней частью прямой кишки или анальным каналом (коло-анальный анастомоз). Так как в данном случае не требуется формирования постоянной стомы, эта операция считается сфинктерсохраняющей. Тем не менее, может потребоваться формирование временной стомы (трансверзостомы или илестомы) для того, чтобы защитить место анастомоза во время его заживления.
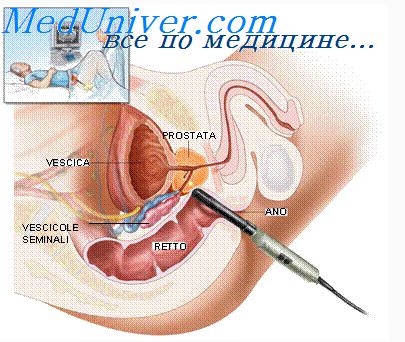
Брюшно-промежностная экстирпация
Раньше эта операция была стандартом лечения раковых опухолей прямой кишки, располагающихся в ее нижнем отделе. Операция выполняется из двух разрезов – один через живот, и второй вокруг анального канала в промежности. При брюшно-промежностной экстирпации полностью удаляются прямая кишка, анальный канал и окружающие его мышцы анального сфинктера. Из-за того, что удаляются мышцы анального сфинктера, восстановить нормальный ход кишечника невозможно, поэтому для отведения кала формируется постоянная колостома.
В последнее время все чаще стали выполняться сфинктерсохраняющие операции, даже таких случаях, когда раньше единственным методом лечения считалась брюшно-промежностная экстирпация. При этом удается избежать формирования постоянной колостомы. Основная причина, почему это стало возможно, – использование современных степлерных аппаратов, которые значительно упростили выполнение операции. Кроме того, удаление небольших опухолей прямой кишки можно делать через анус (трансанальное иссечение). Поэтому в настоящее время брюшно-промежностная эктирпация выполняется только при больших распространенных опухолях, которые располагаются глубоко в малом тазу и вовлекают мышцы анального сфинктера. Каждый год частота выполнения брюшно-промежностных экстирпаций снижается. Сфинктер-сохраняющие операции могут во многих случаях заменить брюшно-промежностную экстирпацию, так как гарантируют такую же продолжительность жизни после операции и не требуют формирования колостомы.
Трансанальное иссечение
Выполняется при маленьких опухолях в нижних отделах прямой кишки. Также как и низкая передняя резекция, при выполнении трансанального иссечения опухоли не требуется формирование постоянной стомы и эта операция является сфинктер-сохраняющей. При этой операции хирург не удаляет всю прямую кишку, а только часть ее стенки, где находится опухоль. Операция производится специальными инструментами через анальный канал. Иссеченная часть стенки прямой кишки с опухолью удаляется и дефект в стенке ушивается несколькими швами. Так как при трансанальном иссечении удаляется только часть кишечной стенки, расположенные вблизи лимфатические узлы не удаляются. Если в них на момент операции содержатся микроскопические раковые клетки, они могут стать причиной возникновения рецидива опухоли (повтора заболевания). Поэтому этот вид операций можно выполнять только при маленьких опухолях с неагрессивным ростом.
Записаться на прием
Операции, направленные на удаление злокачественной опухоли — основной метод лечения рака прямой кишки. По сути, это единственный способ полностью избавиться от злокачественного новообразования и добиться ремиссии.


Возможности хирургического лечения зависят от стадии заболевания:
- Стадия 0 — злокачественная опухоль, которая находится в пределах слизистой оболочки прямой кишки. В данном случае, как правило, достаточно просто удалить новообразование. Дополнительные методы лечения не требуются. Обычно выполняют полипэктомию, местное иссечение опухоли или трансанальное иссечение.
- Стадия I — опухоль, которая вторглась глубже в стенку кишки, но не проросла ее насквозь. В данном случае хирургическое вмешательство будет основным и, как правило, единственным видом лечения. Адъювантная терапия может потребоваться только в случаях, когда уже после операции оказалось, что опухоль имеет более высокую стадию.
- Стадия II — рак, который пророс стенку прямой кишки насквозь, вторгся в соседние органы, но пока не распространился в регионарные лимфоузлы. Обычно сначала проводят курс химиотерапии и лучевой терапии, затем выполняют радикальную операцию, затем снова курс химиотерапии в течение 6 месяцев. Если на первом этапе лечения химиотерапия и лучевая терапия противопоказаны, то начинают с хирургического вмешательства.
- Стадия III — диагностируется, когда имеются очаги в регионарных лимфатических узлах. Порядок лечения будет тот же, что и при II стадии, но хирургическое вмешательство будет выполнено в большем объеме. Помимо первичной злокачественной опухоли, необходимо удалить все пораженные лимфатические узлы.
- Стадия IV — рак прямой кишки с отдаленными метастазами. Хирургическое лечение возможно только в случаях, когда вторичные очаги единичные, и их можно удалить, как и первичную опухоль. Если метастазов много (такая ситуация встречается в большинстве случаев), то заболевание лечат с помощью химиопрепаратов и лучевой терапии, но может потребоваться экстренная операция, чтобы устранить кишечную непроходимость.
Разновидности операций при раке прямой кишки
Определяя показания к хирургическому лечению и объем операции, врачи в международной клинике Медика24 руководствуются современными международными протоколами лечения. В сложных случаях собирается врачебный консилиум: хирурги, онкологи, химиотерапевты, врачи лучевой терапии и другие специалисты обсуждают ситуацию и вырабатывают оптимальную тактику лечения.
Полипэктомия и местное иссечение рака
Эти хирургические вмешательства выполняются без разрезов на животе, эндоскопически — с помощью специального инструмента, введенного через задний проход. Такие операции возможны только при самых ранних стадиях рака прямой кишки.
При полипэктомии удаляют полип, внутри которого находится злокачественная опухоль. Наличие раковых клеток устанавливают уже после операции по результатам гистологического исследования. Обычно полип отсекают с помощью проволочной петли, соединенной с электрокоагулятором.
Во время местного иссечения удаляют злокачественную опухоль и некоторое количество окружающей здоровой ткани.
Если опухолевая ткань удалена полностью — дальнейшего лечения не требуется. Если по результатам биопсии получен позитивный край резекции или имеются другие доказательства того, что рак распространился глубже, выполняют повторную операцию в большем объеме.

Трансанальное иссечение опухолей прямой кишки
Эта операция, как и полипэктомия с местным иссечением, выполняется без разрезов на коже, через задний проход, также под местной анестезией. Обычно она возможна при соблюдении трех условий:
- рак I стадии;
- злокачественная опухоль имеет небольшие размеры;
- опухоль находится близко к заднему проходу.
Отличие этого хирургического вмешательства от двух предыдущих в том, что во время него иссечение выполняют на всю толщу стенки прямой кишки с захватом некоторого количества соседних тканей. Затем образовавшееся отверстие в стенке кишки ушивают.
Во время трансанального иссечения не удаляют регионарные лимфатические узлы. В определенных случаях после операции может быть назначена химиотерапия с лучевой терапией или еще одно хирургическое вмешательство в большем объеме:
- если опухоль вторглась глубоко в стенку кишки;
- если имеются подозрения, что злокачественная опухоль была удалена не полностью;
- если обнаружены признаки распространения рака в лимфатические узлы или кровеносные сосуды.
Закажите обратный звонок. Мы работаем круглосуточно
Трансанальная эндоскопическая микрохирургия
Данное хирургическое вмешательство иногда применяется при злокачественных опухолях I стадии, когда не удается выполнить трансанальную резекцию.
Во время микрохирургического вмешательства в прямой кишке применяется специальный инструмент, который обеспечивает большое увеличение изображения. За счет этого при удалении злокачественной опухоли с окружающими тканями достигается максимальная точность и аккуратность.
Для выполнения трансанальной микрохирургической резекции необходимо специальное оборудование, врач должен владеть соответствующими навыками.
Низкая передняя резекция прямой кишки
Низкую переднюю резекцию выполняют под общим наркозом через разрез. К ней прибегают в большинстве случаев при II и III стадиях рака прямой кишки, иногда при I стадии, когда опухоль расположена близко к толстой кишке. Во время хирургического вмешательства удаляют участок, пораженный опухолью, затем оставшуюся часть прямой кишки соединяют с толстой.
Если перед операцией была проведена химиотерапия или лучевая терапия, то соединение концов кишки, как правило, сразу невозможно. У таких пациентов замедлено заживление тканей, поэтому наложение анастомоза чревато серьезными осложнениями. В данном случае хирург накладывает временную илеостому: подвздошную кишку (конечный отдел тонкой кишки) подшивают к коже и формируют отверстие для отхождения стула. Через 8 недель выполняют повторную операцию, и прямую кишку соединяют с толстой.
Проктэктомия с анастомозом
Этот вид хирургического вмешательства также выполняют при II, III и иногда I стадии, когда злокачественная опухоль находится в средней или нижней трети прямой кишки.
Во время проктэктомии удаляют всю прямую кишку и ближайшие к ней лимфатические узлы, а оставшуюся часть толстой кишки соединяют с анусом. Из конечного отдела толстой кишки формируют резервуар, в котором будут накапливаться каловые массы перед дефекацией — ранее эту функцию выполняла прямая кишка.
При проктэктомии, как и при низкой передней резекции, может быть сформирована временная илеостома на 8 недель.
резекция
Эту операцию выполняют при II, III и в некоторых случаях при I стадии рака прямой кишки, когда злокачественная опухоль находится очень близко к анусу и прорастает в сфинктер — круговую мышцу, обеспечивающую удержание стула. При этом удаляют прямую кишку, задний проход, сфинктер, окружающие ткани и близлежащие лимфатические узлы. Разрезы делают на животе и вокруг ануса.
После резекции дефекация естественным образом больше невозможна. У пациента формируют постоянную колостому: подшивают к коже участок толстой кишки и формируют отверстие для отхождения стула. К коже вокруг этого отверстия прикрепляют мешок для сбора кала. Во время выписки из клиники пациенту объясняют, как правильно ухаживать за колостомой.

Экзентерация таза
Экзентерация таза — наиболее обширное хирургическое вмешательство по сравнению со всеми вышеперечисленными. К нему прибегают при злокачественных опухолях, которые распространились за пределы прямой кишки. При этом, вместе с прямой кишкой и регионарными лимфоузлами удаляют все соседние органы, пораженные раком, например, мочевой пузырь, простату у мужчин, матку у женщин.
Колостомия
Иногда колостомия может быть выполнена без удаления первичной опухоли. К ней прибегают на поздних стадиях, когда рак перекрывает просвет прямой кишки и нарушает отхождение стула. После наложения колостомы состояние пациента улучшается, появляется возможность начать активное лечение химиопрепаратами.
Колостома — вывод кишки наружу не в естественном месте — на живот, при невозможности хирургического восстановления нормальной проходимости кишечника. Кишечная стома или противоестественный анус накладывается либо по жизненным показаниям, когда тяжелой патологии брюшной полости невозможно провести лечение более щадящим способом, либо временно требуется создать благоприятные условия для терапии заболевания кишечника.


Показания к колостоме
Клинические рекомендации не предписывают хирургу, в каких конкретных ситуациях после кишечной резекции необходимо сформировать колостому, потому что колостома — это крайний вариант оперативного пособия, когда не существует иной альтернативы.
В первую очередь во время операции хирург должен рассмотреть возможность восстановления целостности кишки — соединить концевые участки. Хирург формирует противоестественный анус только при полной невозможности органосохраняющей операции, когда удален большой участок кишечной трубки и концы невозможно сблизить. Решение о размере удаляемого участка кишки и формировании стомы не принимается до операции, окончательный план операции формируется только в процессе оперативного вмешательства.
Колостома свидетельствует об отсутствии в настоящее время малейшей хирургической возможности для воссоздания непрерывной кишечной трубки. Через некоторое время и только после успешного лечения отверстие может быть закрыто — стома удалена.

Колостома возможна при онкологических заболеваниях и состояниях:
- злокачественный процесс любого отдела кишечника, осложненный почти полным перекрытием его просвета опухолевыми массами;
- вовлечение в исходящий из кишечника раковый конгломерат анатомических структур брюшной полости и забрюшинного пространства, которые невозможно удалить;
- злокачественное новообразование брюшной полости, сдавливающее кишечник и вызывающее его непроходимость, к примеру, рак яичников;
- сопровождающиеся деформацией и обтурацией кишечного просвета осложнения лучевой терапии, проведенной по поводу рака прямой кишки;
- распад рецидивной раковой опухоли через несколько лет после облучения.
Колостомия проводится при следующих доброкачественных процессах:
- поражение слизистой оболочки кишечника полипами на большой протяженности;
- наследственные заболевания с высокой вероятностью малигнизации кишечных полипов, в этом случае колостомия считается профилактикой рака;
- обширная спаечная болезнь брюшной полости с развитием кишечной непроходимости, когда невозможно рассечь все деформирующие кишку спайки;
- при неэффективности лекарственной терапии тяжелого язвенного заболевания кишечной стенки, в том числе болезни Крона, или дивертикулита;
- когда необходимо на время выключить кишечник из функционирования, чтобы иссечь соединяющие кишку с мочеполовыми органами гнойные свищи и дождаться полного заживления раны;
- проникающая травма брюшной полости с множественным ранением кишечника.
Наши врачи вам помогут
Виды колостомы
Стома бывает временной и постоянной, то есть пожизненной.
По уровню расположения все стомы делятся на две группы — тонкокишечные и толстокишечные, и по правилам только толстокишечные именуются колостомой:
- в тонкой кишке различают еюностому, то есть вывод наружу тощей кишки, илеостому — подвздошной и слепой — цекостому;
- в толстом кишечнике стома на уровне восходящего отдела — асцендостома, в части — трансверзостома, вывод нисходящего отдела — десцендостома, сигмовидной — сигмостома.
При поражении прямой кишки тоже формируется сигмостома. Чаще всего накладывается сигмостома и трансверзостома.
По внешнему виду различают:
- одноствольную, когда после резекции наружу выходит только верхняя часть оставленной кишки, анальное отверстие наглухо зашивается;
- двуствольную — на животе располагаются оба края рассеченной кишечной трубки либо раздельно — на расстоянии друг от друга, либо рядом в виде петли.
По форме наружная часть может быть «столбиком» или заподлицо соединяться с кожей брюшной стенки — «плоская» стома.
Вне зависимости от вида колостомии оперативное вмешательство должно учитывать индивидуальные особенности болезни и предпочтения пациента. В международной клинике Медика24 каждая стандартная операция — единственная в своём роде, нестандартная хирургия — неповторимая другими учреждениями.
Установка колостомы
В большинстве случаев колостомия только первый этап хирургического вмешательства, второй -восстановление целостности кишечной трубки, то есть закрытие стомы. Второй этап для пациента самый важный, как правило, при раке планируется с отсрочкой на несколько месяцев, при доброкачественных и воспалительных процессах — на несколько недель.
Всегда предпочтительно плановое хирургическое вмешательство с активной предварительной подготовкой больного, что улучшает течение послеоперационного периода и восстановление пациента. В экстренном порядке колостомия проводится при кишечной непроходимости любой этиологии или «остром животе», то есть когда операция выполняется по жизненным показаниям.
Хирургическое вмешательство требует общего наркоза и серьёзного анестезиологического пособия, потому что операция довольно продолжительна.
При плановой хирургии с высокой вероятностью наложения колостомы перед разрезом кожи хирург маркером намечает место вывода кишки на брюшную стенку. В этой зоне не должно быть старых рубцов, выбранная под стому площадка должна быть достаточной для крепления пластины калоприемника.
В зависимости от локализации патологического процесса, выводное отверстие может располагаться в подреберье или чуть выше подвздошной области справа или слева. Отверстие формируется там, где калоприемник не будет деформироваться при движениях корпуса или мешать пациенту, то есть не на линии талии, не в паху, не рядом с тазовыми костями, не у пупка.
После рассечения живота проводится ревизия — тщательный осмотр брюшной полости, далее рассекается кишечник. После резекции патологического участка или гемиколэктомии, на прямой кишке — экстирпации, хирург приступает к созданию колостомы. Затем проводится повторная ревизия и завершающий этап операции — закрытие раны. На операционном столе пациенту наклеивают специальный послеоперационный калоприемник, позволяющий следить за состоянием стомы и перевязывать рану.
Сложность течения послеоперационного периода зависит от исходного заболевания и состояния, в котором пациент попал на операционный стол.
Мы вам перезвоним
Обслуживание колостомы
В стационаре больному подбирают калоприемник, учитывающий индивидуальные особенности колостомы, учат правильному уходу за ней.
Существуют калоприемники разных конструкций, с определенными интервалами опорожнения или замены. Есть «цельнокроеные» приемники — однокомпонентные, состоящие из мешка с наклеивающейся на отверстие пластиной. Есть составные двухкомпонентные — отдельно пластина на стому и отдельно мешок. Последние калоприемники предпочтительнее, их можно использовать несколько дней. Любой калоприемник наклеивается на стомное отверстие только после тщательной обработки кожи, чтобы не провоцировать местное воспаление, очищение колостомы должно быть регулярным.

Фармацевтическая промышленность предлагает огромное многообразие средств специального ухода за кожей вокруг отверстия: длительно не растворяющиеся и стойкие к воде пленки, образующие ровную поверхность для наклейки пластины калоприемника герметики, защитные кожные гели и мази. Пациенту крайне сложно понять, что ему подойдет. Именно большое разнообразие средств ухода предполагает обязательное участие в процессе подбора специалиста.
Закрытие
Закрытие колостомы проводится в обратном порядке, то есть первой иссекается колостома, вторым этапом сшиваются концы кишки. Вмешательство может быть с классическим подходом — через большой разрез брюшной стенки и лапароскопически, что сокращает сроки заживления.
При кажущейся простоте операция относится к весьма непростым и может занять довольно много времени, главное — чистота исполнения, и в техническом плане и буквально — не допуская попадания кишечной микрофлоры в рану, что доступно только высококвалифицированному и опытному хирургу.
Все специалисты международной клиники Медика24 не только с объемным багажом профессиональных знаний, но и с сотнями операций за плечами. Обращайтесь — клиника работает только для вас!
Методика брюшно-промежностной экстирпации прямой кишки
Принцип брюшно-промежностной экстирпации (БПЭ) - онкологическая, анатомическая резекция прямой кишки техникой тотальной мезоректумэктомии (ТМЭ) с удалением ануса и формированием постоянной концевой колостомы.
а) Место проведения. Стационар, операционная.
б) Альтернатива:
• Сфинктеросохраняющая операция с тотальной мезоректумэктомией (ТМЭ) и колоанальным анастомозом при опухолях, располагающихся выше уровня лобково-прямокишечной мышцы, интерсфинктерная резекция при более низких опухолях?
• Эвисцерация таза (распространенная первичная или рецидивная опухоль).
• Местное трансанальное иссечение.
• Наблюдение в случаях полной клинической регрессии опухоли после неоадъювант-ной химиолучевой терапии.
в) Показания:
• Рак прямой кишки на уровне пуборектальной мышцы/сфинктерного комплекса.
• Рак прямой кишки с параректальным свищом.
• Остаточный/рецидивный плоскоклеточный рак анального канала (после химиолучевой терапии).
• Аденокарцинома анального канала (например, из анальных желез).
г) Подготовка:
• Полное обследование толстой кишки с гистологическим подтверждением.
• Пальцевое исследование и ректороманоскопия (ригидная) для локализации опухоли.
• Стадирование: ЭРУЗИ, КТ органов брюшной полости/таза, МРТ.
• Мультидисциплинарный подход: неоадъювантная химиолучевая терапия (в зависимости от стадии, высоты, предпочтений).
• Механическая подготовка кишки (традиционно) или без подготовки (развивающаяся концепция).
• Установка мочеточниковых стентов в случаях повторных операций или выраженных анатомических изменениях (например, при воспалении).
• Маркировка места выведения стомы.
• Антибиотикопрофилактика.
д) Этапы операции брюшно-промежностной экстирпации прямой кишки:
1. Положение пациента: модифицированное положение для промежностного камнесечения.
2. Абдоминальный этап операции: техника тотальной мезоректумэктомии (ТМЭ) представлена в отдельной статье.
3. Промежностный этап (отдельный набор инструментов, 2-х бригадный метод):
а. Ушивание ануса двумя концентрическими кисетными швами крепкой лигатурой.
б. Маркировка планируемого эллипсовидного разреза.
1) У женщин с передней локализацией опухоли: разрез продолжается на влагалище, т.е. с резекцией задней стенки влагалища.
2) В остальных случаях: разрез в средней части промежности.
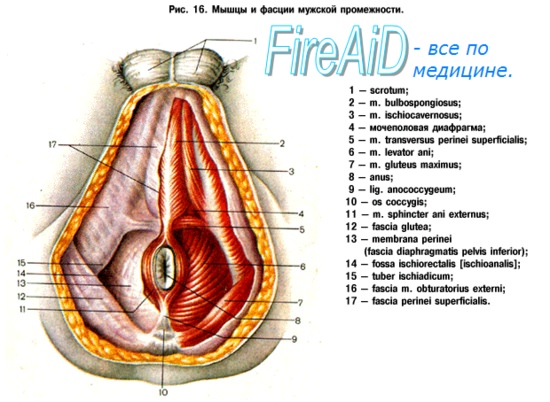
в. Границы диссекции:
1) Латеральная: ишиоанальная ямка до седалищного бугра.
2) Задняя: анокопчиковая связка.
3) Передняя: поперечная мышца промежности (внимание: риск повреждения уретры у мужчин!).
г. Соединение промежностной и абдоминальной бригады после пересечения анокопчиковой связки.
д. Медленное пересечение электрокоагулятором мышц тазового дна, взятых на палец, и перевязка отдельных кровоточащих сосудов.
е. Выворачивание препарата в промежностную рану и продолжение выделения по передней полуокружности после мобилизации задней и боковых полуокружностей.
4. Удаление препарата и макроскопическое исследование, гистологическое исследование замороженных срезов границы резекции (при сомнении в радикальности).
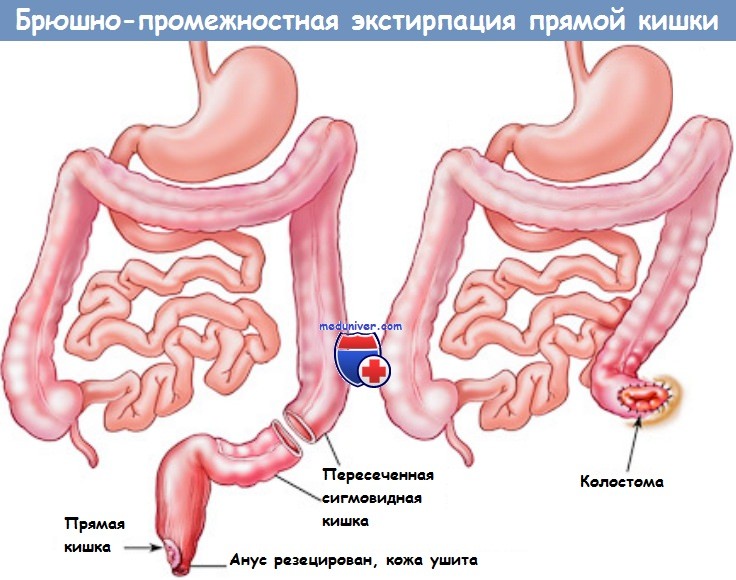
Этапы брюшно-промежностной экстирпации прямой кишки:
а - абдоминальный этап,
б-е - промежностный этап.
5. Закрытие промежностной раны:
а. Ушивание в два ряда, промежностные дренажи не требуются.
б. Закрытие лоскутом при больших дефектах => кожно-мышечный лоскут (например, передняя мышца живота).
в. Внутренний барьер (например, закрытие сальником) с оставлением промежностной раны открытой или ведение под вакуумом (VAC).
6. Формирование концевой колостомы в маркированном до операции месте, закрытие латерального окна (толстая кишка-брюшная стенка) для предотвращения возможного ущемления тонкой кишки.
7. Ушивание лапаротомной раны.
8. Формирование колостомы. Установка калоприемника.
е) Анатомические структуры, подверженные риску повреждения: левый мочеточник, яичковые/яичниковые сосуды, гипогастральные нервы, фасции, пресакралыюе венозное сплетение, влагалище, уретра.
ж) Послеоперационный период:
• Ведение больных «fast-track»: прием жидкостей на первый послеоперационный день (при отсутствии тошноты и рвоты) и быстрое расширение диеты по мере переносимости. Адъювантная химиотерапия (если необходима) через 4 недели.
• В редких случаях после БПЭ возможна вторичная брюшно-промежностная реконструкция: низведение (промежностная колостома) и установка искусственного сфинктера.
з) Осложнения брюшно-промежностной экстирпации прямой кишки:
• Кровотечение (связанное с хирургическим вмешательством): пресакральные вены, неадекватное лигирование сосудистых пучков, разрывы селезенки, яичковые/яичниковые сосуды.
• Нагноение в промежностной ране у 20% больных (в частности, перенесших адъювантное химиолучевое лечение).
• Повреждение мочеточника (0,1-0,2%).
Учебное видео анатомии диафрагмы таза, промежности, мочеполовой диафрагмы

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также: