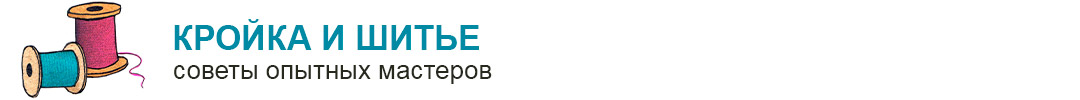Завязать желудок для похудения
Обновлено: 17.04.2024
Не знаете как похудеть? Мы поможем! Хирургия ожирения: показания к хирургическому лечению ожирения. Принцип действия, разновидности операций, сравнение их стоимости. Противопоказания. Профессиональная помощь в снижении веса!
Хирургия ожирения, или бариатрия, — направление абдоминальной хирургии, занимающееся проблемой лишнего веса, коррекции метаболических расстройств и лечения сопутствующих заболеваний. Принцип действия хирургических методов лечения ожирения базируется на уменьшении эффективного объема желудка и сокращении потребления пищи.
Бариатрические операции способствуют уменьшению калорийности рациона и помогают сформировать правильные пищевые привычки, что в свою очередь ведет к восстановлению нормального метаболизма и стабильному уменьшению избыточной массы тела.
Показания к хирургическому лечению ожирения
Хирургическое лечение ожирения проводится как при алиментарной, так и при эндокринной форме заболевания. В первом случае причиной набора веса становится переедание, во втором — дисфункция гормональной системы, которая приводит к нарушению обменных процессов.
Ключевым критерием при оценке показаний к бариатрической операции является индекс массы тела. Пациентам с ИМТ выше 35 показано лечение ожирения хирургическим путем. Если у пациента есть хронические заболевания или предрасположенность к их развитию, оперативное вмешательство проводится при меньших значениях ИМТ.
Прямым показанием к проведению операции при ожирении является:
- Развитие у пациента метаболического синдрома — нарушения метаболизма, при котором страдает углеводный и жировой обмен, снижается чувствительность клеточных рецепторов к гормону поджелудочной железы инсулину. Данное состояние рассматривается как предвестник диабета 2 типа.
- Развитие у пациента сахарного диабета 2 типа.
- Повышение системного кровяного давления.
- Атеросклероз коронарных сосудов сердца с признаками ишемии миокарда.
- Наследственная предрасположенность к сердечно-сосудистой и эндокринной патологии.
- Низкая эффективность консервативных методов лечения ожирения (диета, медикаментозная коррекция обменных нарушений, физические нагрузки).
Хирургическое лечение ожирения также рекомендовано пациентам с заболеваниями позвоночника и суставов (остеохондроз, гонартроз, коксартроз), поскольку лишний вес играет важную роль в развитии дегенеративных процессов. Варикозное расширение вен, жировая дистрофия печени, одышка, бронхиальная астма, бесплодие — другие ассоциированные с проблемой лишнего веса болезни, которые выступают в роли показания к проведению бариатрической операции.
Методы бариатрической хирургии
Методы бариатрической хирургии делятся на две категории: рестриктивные и мальабсорбтивные. Рестриктивные процедуры уменьшают фактический или эффективный объем желудка, ограничивая тем самым потребление пищи.
После хирургического лечения ожирения пациент принимает пищу небольшим порциями, что уменьшает калорийность меню и приводит к планомерному снижению веса. После хирургического лечения переход на новый формат питания дается легко. Пациенты, которым ранее не удавалось похудеть с помощью диеты и дозированных физических нагрузок, добиваются значительных успехов.
Действие мальабсорбтивных методик основано на частичном блокировании усвоения углеводов и жиров пищи. Достигается эффект путем создания желудочно-кишечного анастомоза — «обходного пути» для пассажа пищи по пищеварительному тракту. После подобных процедур пища попадает в кишечник, минуя 12-перстную кишку, в которую поступают пищеварительные ферменты. Создание соустья между желудком и кишечником препятствует полному усвоению питательных веществ, пациент получает из пищи меньше калорий.
Существуют комбинированные методы, объединяющие оба названных выше компонента. Более подробно об операциях хирургии ожирения рассказывается в следующих разделах публикации.
Хирургия ожирения: виды операций
Баллонирование желудка
Баллонирование желудка — рестриктивная лечебная процедура, сокращающая эффективный объем желудка. Принцип метода основан на введении в полость органа силиконового баллона с физиологическим раствором. Формально процедура не является операцией; все манипуляции выполняются через эндоскоп. Нет разрезов, нет нарушения целостности кожи или желудочной стенки.
Баллон заполняет большую часть полости органа, в результате чего эффективный объем желудка уменьшается в несколько раз. Принимать пищу большими порциями пациент не может. Соблюдать диету становится проще. Баллонирование позволяет достичь значительного снижения массы тела — до 70 % от лишнего веса.
Недостаток метода в том, что в желудке появляется инородное тело, которое может стать причиной физического дискомфорта. Второй нюанс связан с действием на стенки баллона агрессивного желудочного сока. Под влиянием соляной кислоты стенки баллона постепенно разрушаются, через шесть месяцев его необходимо удалить.
Определенные недостатки у баллонирования есть, но преимуществ у методики намного больше. Главное достоинство — процедура полностью обратима. Анатомия ЖКТ и физиология пищеварения не меняются. Пища продвигается по пищеварительной системе естественным путем. Витамины, минералы, а также лекарства, которые пациенты принимают для лечения ожирения или сопутствующих заболеваний, усваиваются в полном объеме.
Еще одно достоинство методики — невысокая стоимость. Баллонирование — одна из самых доступных, или даже самая доступная методика хирургии ожирения . Цена процедуры — около 100 тысяч рублей. Для сравнения, билиопанкреатическое шунтирование стоит от 250 тысяч.
Бандажирование желудка
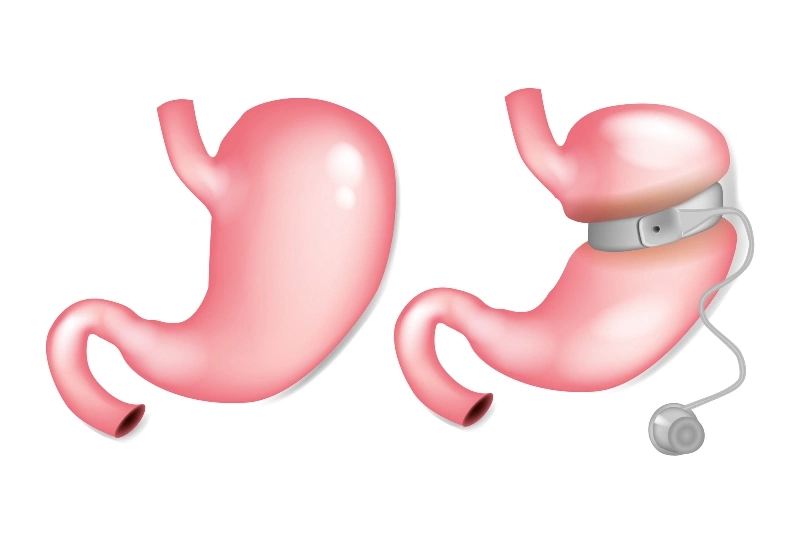
Бандажирование желудка — альтернативная рестриктивная методика, которая позволяет уменьшить эффективный объем органа без радикального хирургического вмешательства. На внешнюю поверхность желудочной стенки накладывается силиконовый бандаж в форме незамкнутого кольца. Бандаж делит желудок на два отсека по границе средней и верхней трети.
«Верхний» отсек отличается малым объемом; он быстро наполняется даже небольшим количеством пищи. Поступление пищи быстро приводит к раздражению барорецепторов, отвечающих за чувство насыщения, что пациенту наедаться малыми порциями и сокращать калорийность меню. Методика высокоэффективна: в среднем потеря массы тела составляет 60 % (от избыточного веса).
Недостатки и преимущества такие же, как и в случае с баллонированием. В брюшной полости появляется инородный предмет, который может вызывать физический дискомфорт. Но преимуществ больше: результат полностью обратим, цена процедура ниже стоимости радикальных операций хирургии ожирения , физиология пищеварения не страдает, незаменимые нутриенты всасываются в полном объеме.
Особенность бандажирования в том, что бандаж заполняется физиологическим раствором постепенно. Во время хирургического вмешательства врач накладывает пустой бандаж, чтобы пациенту было проще адаптироваться к наличию в брюшной полости инородного тела.
Через несколько недель бандаж начинают заполнять физиологическим раствором. Степень наполнения силиконового кольца регулируется, что заметно упрощает этап адаптации. Из-за специфики реализации (поэтапное наполнение бандажа) методику также называют регулируемым баллонированием.
Продольная резекция желудка
Если сравнивать с рассмотренными ранее процедурами, продольная резекция желудка — более радикальный метод хирургического лечения ожирения . Во время оперативного вмешательства уменьшается фактический объем желудка. Достигается это путем удаления значительной части органа. Результат резекции желудка необратим. Средняя потеря массы тела после операции составляет 65 %.
В бариатрии используется щадящая резекционная техника. Резекция осуществляется по большой кривизне, без удаления элементов пилорического и кардиального отдела, регулирующих пассаж пищи по системе пищеварения. Речь о пищеводном сфинктере, который препятствует обратному забросу содержимого желудка в пищевод, и сфинктере привратника. Последний регулирует эвакуацию пищевого комка из желудка в двенадцатиперстную кишку.
Целостность сфинктеров имеет огромное значение для сохранения нормальной физиологии пищеварения и профилактики послеоперационных осложнений. Питательные вещества после процедуры всасываются в полном объеме. Возможные побочные эффекты в виде изжоги или тошноты легко корректируются приемом лекарственных препаратов.
Гастропликация
По принципу действия гастропликация похожа на рукавную резекцию, но результат достигается иным путем. Хирург не удаляет часть желудка, а ушивает орган, формируя небольшой отсек в форме трубки, по которому продвигается пищевой комок. Большая часть органа выключается из процесса пищеварения, что наделяет процедуру всеми преимуществами рестриктивных методов, но результат полностью обратим в течение первого года после операции.
Гастропликация позволяет добиться снижения массы тела на 65-70 %. Прекрасные результаты достигаются за счет уменьшения объема потребляемой пищи. Пациент быстро наедается небольшими порциями, что упрощает соблюдение диеты, построенной на фундаментальных принципах правильного питания. Всасывание витаминов не нарушается, принимать витаминно-минеральные комплексы не обязательно, хотя врач может их назначить в профилактических целях.
Желудочное шунтирование
Рассмотренные выше операции являются классическими рестриктивными методиками. Желудочное шунтирование, или гастрошунтирование — операция с мальабсорбтивным действием.
Суть методики — в создании обходного пути для продвижения пищи по пищеварительной системе. Во время операции хирург разделяет желудок на 2 части и создает шунт между верхним функциональным отсеком и кишечником (гастроеюноанастомоз). Нижний отсек желудка, 12-перстная кишка и 2 метра тощей кишки выключаются из процесса пищеварения.
Поскольку пища попадает в тонкий кишечник, минуя двенадцатиперстную кишку, ухудшается абсорбция основных источников калорий (жиры и углеводы). Пациент получает из пищи меньше энергии, что заставляет организм использовать депонированный жир и помогает добиваться прекрасных результатов.
Клиническая практика и исследования показывают, что после желудочного шунтирования люди теряют до 80 % лишнего веса. Процедура превосходит рассмотренные ранее методики по эффективности. Относительный недостаток — радикальное изменение процесса пищеварения. После операции хуже усваиваются не только источники энергии, но и эссенциальные нутриенты. Для профилактики авитаминоза врачи рекомендуют принимать витаминные препараты.
Билиопанкреатическое шунтирование
Самая эффективная, но и наиболее радикальная процедура с мальабсорбтивным и рестриктивным механизмом действия — билиопанкреатическое шунтирование. Во время операции хирург уменьшает желудок и формирует анастомоз с дистальным отделом подвздошной кишки. Одновременно удаляется желчный пузырь. Эта операция хирургии ожирения похожа на гастрошунтирование, но есть отличия.
Анастомоз соединяет желудок с дистальными отделами подвздошной кишки. Объем функциональной части кишечника намного меньше, чем при желудочном шунтировании с формированием гастроеюноанастомоза. Из пищеварения выключается не 2 метра тощей кишки, а гораздо больше. В переваривании пищи участвует небольшая часть ЖКТ.
Преимущество метода — прекрасные результаты: больные теряют 90 % избыточной массы тела . БПШ показано людям с крайне тяжелым ожирением, когда лишний вес достигает или превышает 100 % от нормальных показателей.
Недостатком БПШ является необратимое изменение процесса пищеварения. Если большая часть тонкого кишечника выключена из процесса пищеварения, неизбежно страдает всасывание витаминов. Для профилактики их дефицита поливитаминные комплексы нужно принимать постоянно.
Промежуточные итоги
Хирургия ожирения — это не только сложные операции с необратимым результатом. Многие процедуры позволяют добиться значительного снижения массы тела без изменения анатомии и физиологии пищеварительной системы.
Выбор оперативного пособия (метода, хирургической техники) зависит от специфики клинического случая. Учитывается степень тяжести проблемы, сопутствующие заболевания, возраст, медицинский анамнез больного. Более подробно о каждой методике вы можете узнать на консультации врача клиники «Центр снижения веса».
Хирургия ожирения: частые вопросы
В разделе рассматриваются вопросы, которые пациенты задают хирургу на первичной консультации. Ответы на них позволят получить более полное представление о возможностях, целях и принципах хирургического лечения ожирения .
Как быстро нормализуется вес?
Ожирение — хроническое заболевание, которое развивалось на протяжении многих лет. Лечение тоже будет долгим, быстро решить проблему не удастся. Хорошая динамика снижения веса — минус 10-14 кг за полугодовой период. Вес может стабилизироваться в, так называемой, «нулевой точке», которая на 10-20 % выше идеального веса для вашего роста. Это нормально.
Как операция повлияет на сопутствующие заболевания?
Важный вопрос, ведь нормализация обменных процессов — приоритетная цель хирургического лечения ожирения . Снижение веса — вторично. Можно сказать, что похудение становится следствием восстановления нормального метаболизма.
Операция способствует улучшению липидного профиля крови. Снижается уровень триглицеридов, «вредного» холестерина, ЛПНП. Это препятствует развитию атеросклероза сосудов, артериальной гипертензии, ишемии миокарда, способствует обратному развитию имеющихся у пациента заболеваний. Многим удается полностью нормализовать лабораторные показатели и прекратить прием лекарственных препаратов (гипотензивных, гиполипидемических, сахароснижающих и других).
Углеводный обмен тоже нормализуется. Восстанавливается чувствительность клеток к инсулину, уменьшается концентрация сахара в крови. Пациентам удается достичь стойкой ремиссии сахарного диабета без медикаментозной коррекции углеводного обмена. Если у человека нет сахарного диабета , риск развития болезни уменьшается в десятки раз (по сути, стремится к нулю).
Нужно ли соблюдать строгую диету?
После хирургического лечения ожирения питание изменится, но называть диету строгой было бы ошибкой. Никто не запрещает есть вкусную пищу. Пациент может в полной мере наслаждаться гастрономическими радостями, только без излишеств. Вредные продукты, которые вели к набору веса и повышали риск развития заболеваний, уступают место полезным.
Фактически, после операции человек начинает питаться так, как люди без ожирения питаются на протяжении всей жизни. Незначительные ограничения в размерах порций — ничтожная цена за повышение качества жизни и снижения риска заболеваний, которые могут закончиться преждевременной смертью.
Можно ли после бариатрической операции делать липосакцию?
Хирургическое лечение ожирения не является противопоказанием к последующей липосакции. Современная пластическая хирургия располагает новыми технологиями, которые делают липосакцию максимально безопасной, эффективной, простой с точки зрения восстановления.
Но важно знать, что пластические хирурги не рекомендуют удалять более 5 литров жира в ходе одного хирургического вмешательства. Правильное питание с контролем калорийности рациона остается главным инструментом для снижения веса. Липосакцию можно рассматривать в качестве вспомогательного инструмента для улучшения эстетики самых проблемных участков тела (например, бедер, передней стенки живота).
Уместно добавить, что для комплексной реабилитации фигуры может понадобиться не липосакция, а другая операция эстетической хирургии — пластика кожи. Проблему растянутой кожи решить сложнее, чем избавиться от жировых отложений. Пациентам с тяжелым ожирением в этом вопросе может потребоваться помощь специалиста.
Сколько стоят операции при ожирении?
Точная стоимость хирургического лечения зависит от категории сложности операции. В рамках статьи приводятся ориентировочные цифры; точную цену вы узнаете на консультации хирурга клиники «Центр снижения веса».
В клинике «Центр снижения веса» в Санкт-Петербурге и Сестрорецке проводятся все операции для лечения ожирения . Стоимость баллонирования желудка — от 100 тысяч рублей; это самая доступная процедура бариатрической хирургии. Цена продольной резекции желудка — от 200 тысяч рублей. Желудочное шунтирование стоит от 250 тысяч, БПШ — от 270 тысяч рублей.
Медикаментозное лечение ожирения
Операцию не следует рассматривать в качестве альтернативы медикаментозному лечению ожирения. Правильнее говорить о том, что бариатрическая хирургия дополняет лекарственную терапию, делает ее намного более эффективной.
Сразу после хирургического вмешательства пациенты продолжают принимать препараты, которые улучшают углеводный и липидный обмен. На фоне правильного питания дозировки лекарств постепенно снижаются; со временем многие полностью от них отказываются.
Сложнее обстоят дела с лечением эндокринного ожирения, вызванного дисфункцией гормональной системы. При заболеваниях щитовидной железы пациентам назначается заместительная терапия, которую продолжают после хирургического лечения. Гормональная коррекция может потребоваться при гипоталамическом ожирении, вызванном нарушением регуляции синтеза гормонов на уровне гипоталамуса-гипофиза.
Противопоказания
Операции бариатрической хирургии не проводятся в период беременности и кормления грудью. Женщинам, которые планируют рождение ребенка, следует учитывать, что врачи рекомендуют воздержаться от зачатия в течение восемнадцати месяцев после бариатрического лечения.
Общим противопоказанием к хирургическому лечению ожирения является:
- Онкологическая патология. Локализация опухоли роли не играет, бариатрические операции противопоказаны при всех онкологических заболеваниях.
- Гематологическая патология, нарушение свертываемости крови.
- Психиатрические болезни и расстройства.
- Алкоголизм, наркомания.
- Аномалии развития пищеварительного тракта.
- Цирроз печени.
- Хронический панкреатит.
Детальную информацию о возможностях хирургии ожирения вы можете получить на индивидуальной консультации в «Центре снижения веса». Филиалы клиники находятся в Санкт-Петербурге и Сестрорецке.
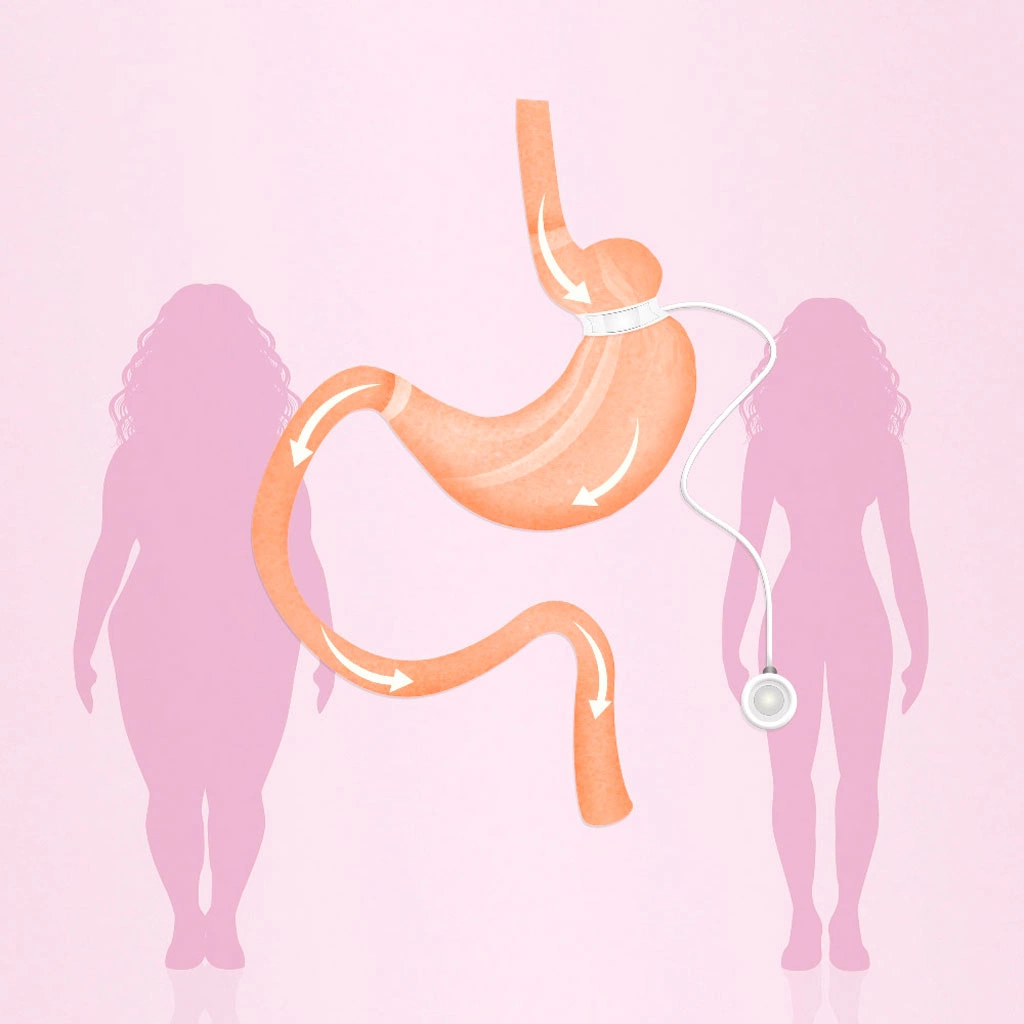
Силиконовым кольцом желудок делят на два отдела по принципу песочных часов. Объем верхней части делают ~20-30 мл. Маленький объем быстро заполняется маленькой порцией пищи, после чего в мозг поступает команда о насыщении.
Пища медленно продвигается по желудку через суженое отверстие в области бандажа, при этом человек ощущает чувство сытости в течение нескольких часов. В результате количество потребляемой пищи удается снизить в несколько раз — до минимальной физиологической нормы. Инертный биосовместимый материал бандажа не воспринимается организмом как чужеродный, не вызывает отторжения и негативных побочных реакций.
Преимущества и недостатки бандажирования
Бандажирование желудка проводят по лапароскопической технологии, пациенты легко переносят операцию. В течение первых двух лет у прооперированных больных лишний вес уменьшается на ~62,5 %. Кроме того, перестают прогрессировать вторичные патологии, вызванные лишней массой тела, — болезни суставов и сердечно-сосудистой системы. Снижаются сопутствующие риски развития бесплодия, рака молочной железы и толстой кишки, а также показатели смертности, вызванные ожирением.
Бандажную систему после операции можно регулировать, тем самым создавать комфортную для пациента систему питания и контролировать вес. По желанию больного или по показаниям ее можно полностью удалить (без изменения режима питания это может привести к повторному набору веса).
Из всех хирургических методов лечения ожирения у бандажирования самый низкий риск осложнений. Тем не менее при ИМТ ≥ 45, ряде декомпенсированных состояний — бронхиальной астме, рефлюкс-эзофагите, гиперхолестеринемии и клинически выраженном сахарном диабете 2 типа — более эффективны операции билиопанкреатического шунтирования и гастрошунтирования.
После операции показана диетотерапия: пациенту помогают менять пищевые привычки, так как даже в ограниченном объеме высококалорийная пища будет мешать снижению веса. При регулярных перееданиях возможно увеличение объема верхнего отдела желудка и снижение лечебного эффекта. При некорректной технике выполнения операции возможно самопроизвольное соскальзывание бандажа (поэтому пациентам следует тщательно выбирать клинику).
Показания и противопоказания
Бандажирование желудка рекомендовано при:
- ожирении с ИМТ ≥ 40 и неэффективности консервативной терапии;
- ожирении с ИМТ ≥ 35 и наличии вторичных сопутствующих патологий — компенсированного сахарного диабета, гипертонии;
- неэффективности диет и физической нагрузки для снижения веса.
В каждом конкретном случае лечащий врач оценивает, какой метод лечения лучше для конкретного больного. Вариант выбора зависит от его общего состояния, возраста и патогенеза заболевания.
Бандажирование желудка противопоказано:
- при тяжелых легочных и сердечных патологиях;
- дисфункциях ЖКТ;
- хронических инфекциях;
- индивидуальной непереносимости компонентов бандажной системы;
- нежелании или невозможности соблюдения диеты в послеоперационном периоде;
- нарушении свертываемости крови;
- алкоголизме, наркомании;
- эмоциональной нестабильности;
- в возрасте до 18 лет.
Подготовка
В первую очередь важно, чтобы пациент осознал — снизить вес исключительно с помощью операции нельзя: потребуется изменить образ жизни — пищевые привычки и физическую активность. Кроме этого, хирургическое лечение не дает мгновенных результатов. Чтобы донести до больного ключевые установки, на начальном этапе подготовки к банджированию желудка показана работа с психотерапевтом.
Затем проводят стандартное и специфическое предоперационное обследование:
- консультацию диетолога — анализ диеты до операции и обсуждение, какой она должна быть после нее;
- эндоскопическое исследование желудка (либо ренгтгенографию с барием) — чтобы исключить наличие язв, полипов, опухолей;
- дыхательный тест на Helicobacter Pilori — бактериальный возбудитель язвы желудка;
- ЭКГ;
- флюорографию;
- лабораторные анализы крови и мочи;
- консультацию анестезиолога.
За месяц до операции нужно перестать курить: курение снижает иммунитет, угнетает процессы заживления, может спровоцировать тромбоз и послеоперационную пневмонию. Желательно уменьшить ежедневное потребление калорий, чтобы снизить лишний вес на 5-10 % — это позволит быстрее восстановиться после операции и повысить ее эффективность. Научитесь есть медленно — каждый комок пищи пережевывайте не меньше 15 раз; во время жевания не держите вилку в руке — кладите ее в тарелку. За 2 дня до операции откажитесь от алкоголя.
Как проводят операцию
В лапароскопической технике — через 5 проколов диаметром меньше 1 см и под контролем микровидеокамеры — бандаж вводят в брюшную полость микрохирургическими инструментами. Его фиксируют чуть ниже уровня соединения пищевода с желудком. Проколы ушивают саморассасывающимся шовным материалом. Сверху накладывают стерильную повязку.
Внутренняя полость силиконового кольца на момент наложения не заполнена. После операции ее объем постепенно увеличивают физраствором (путем микроинъекций через кожу брюшины). Таким образом плавно регулируют степень сжимания бандажа вокруг желудка.
Послеоперационный период
В течение 1-й недели после операции показана полужидкая пища, в течение 2, 3 и 4-й — пюрированная. Без измельчения можно есть только рыбу со 2-й недели.
В течение первого месяца за один раз можно выпивать не больше 100 мл жидкости — соков, протеиновых, молочных и кисломолочных напитков, бульона. Пить нужно медленно маленькими глотками.
Есть нужно чайными ложками: проглотите одну и только после этого набирайте новую. В процессе еды не пейте — пить нужно за полчаса до еды и спустя час после нее. Важно избегать твердых гарниров — таких, как жареный картофель. Овощи и фрукты нельзя есть сырыми — только термически обработанными и после протертыми. Количество приемов пищи за день — не меньше 5. В день нужно выпивать не меньше 2 литров жидкости без подсластителей.
В течение 1-го месяца положение бандажа стабилизируется. Это первый этап снижения массы тела (вес пока снижается незначительно). Со 2-го месяца бандаж начинают постепенно раздувать. При этом врач контролирует процесс пищеварения и регулирует интенсивность заполнения кольца.
После месяца строгой диеты начинают восстанавливать естественную структуру питания. Объем пищи остается таким же, как в первом месяце. При этом пищу уже можно есть небольшими кусочками и тщательно пережевывать. Можно есть сырые овощи.
Как только почувствуете сытость, прекращайте еду. Формируйте новые пищевые привычки — откажитесь от сладкого, мучного, жирного, соленого, газированных напитков. Не отвлекайтесь во время еды.
Каждые 3 месяца в течение первого года после операции нужно проходить осмотры у хирурга. В течение второго года такие осмотры проводят каждые полгода, затем ежегодно.
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! С методами бариатрической хирургии, которые применяются в «СМ-Клиника» можно ознакомиться в разделе Хирургия ожирения.
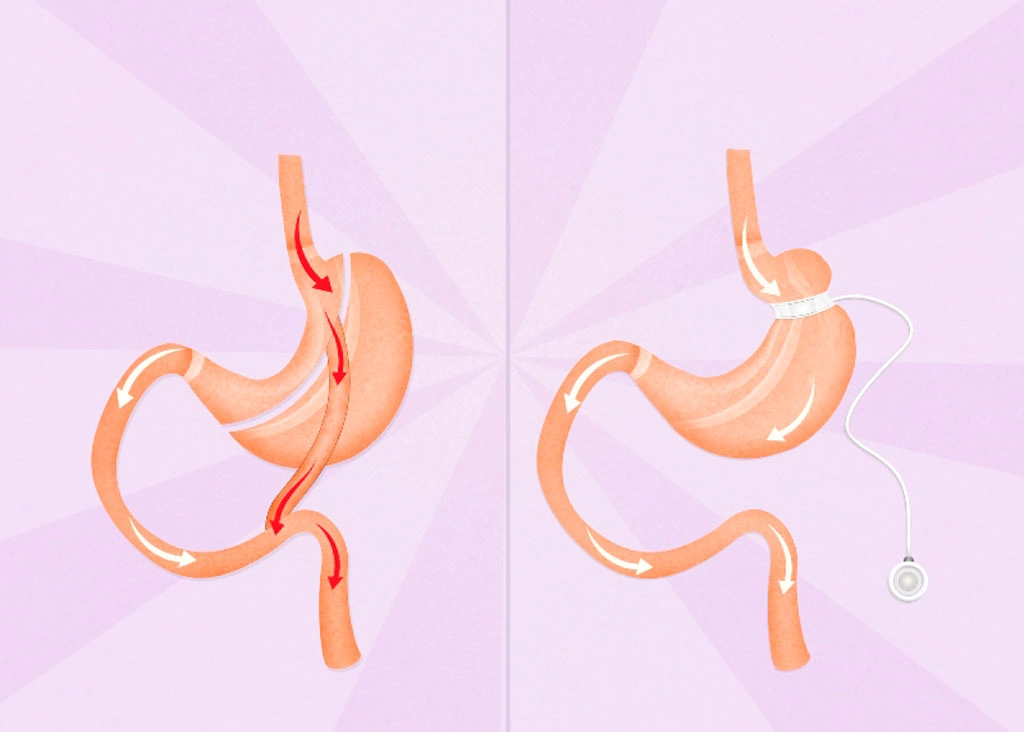
В ходе операции формируют «малый желудок» объемом до 100 мл. Еда из него сразу поступает в тонкий кишечник. В результате человек быстро насыщается небольшим количеством пищи, а всасывание жиров и углеводов уменьшается. Таким образом снижается повышенный аппетит и нормализуется пищевое поведение. Вес снижается физиологическим путем, поэтому нормализованная масса тела стабильна и нормально удерживается.

Эффективность операции
В течение первого года после операции пациенты с ожирением сбрасывают в среднем 70 % лишнего веса (лишний вес = фактический вес при ожирении — нормальный вес). Например, человек с ростом 170 см весит 110 кг. Его максимальный нормальный вес в соответствии с рекомендациями ВОЗ — 72 кг, то есть лишний вес — 38 кг. В результате проведения операции шунтирования уже через год он сбросит ~70% от 38 кг — то есть почти 27 кг — и будет весить 83 кг.
Спустя примерно два года после операции вес стабилизируется. Общая потеря лишней массы к этому времени достигает 80 %. Если пациент продолжает придерживаться сформированных пищевых привычек и нормальной двигательной активности, вес окончательно нормализуется и результат сохраняется пожизненно.
Преимущества желудочного шунтирования
Операция помогает добиваться лучших результатов, чем бандажирование, резекция или пликация даже у больных с тяжелой степенью ожирения и ИМТ ≥ 50. С помощью процедуры удается остановить прогрессирование сопутствующих ожирению вторичных патологий:
- сахарного диабета;
- артрита;
- варикозного расширения вен;
- гипертонии;
- ишемической болезни сердца;
- холестеринемии;
- мочекаменной болезни;
- импотенции;
- жировой дистрофии печени;
- недержания мочи;
- хронических головных болей;
- бесплодия.
Процедура обратима — после того как пациент избавится от ожирения, естественный путь продвижения пищи можно восстановить.
Показания:
- ожирение с ИМТ ≥ 40 и выше;
- ИМТ ≥ 35 на фоне тяжелого течения вторичных патологий.
Противопоказания:
- острые состояния;
- ИМТ ≤ 30;
- онкологические патологии;
- алкоголизм, наркомания;
- психические расстройства;
- беременность и грудное вскармливание;
- невозможность либо нежелание пациента придерживаться после операции здорового образа жизни.
Подготовка
Если после операции пациент не будет придерживаться рекомендованного врачом пищевого и двигательного режимов, малый желудок растянется, и вес вернется — то есть операция не даст результата. Поэтому на подготовительном этапе с больным работают диетолог и психолог.
Чтобы свести к минимуму риск возможных осложнений, перед операций проводят обследование. Пациенту назначают:
- фиброгастроскопию — осмотр полости желудка с помощью микровидеокамеры;
- флюорографию;
- ЭКГ;
- анализы крови — общий, на группу крови и резус-фактор, инфекции, биохимию и свертываемость.
Кроме этого показаны консультации анестезиолога, хирурга, эндокринолога, психолога и терапевта. При необходимости проводят санацию полости рта.
За неделю до операции:
- исключите из рациона алкоголь, мучное и сладости;
- сократите до минимума жиры;
- съедайте в день не больше 1 порции риса, картофеля и других крахмалсодержащих продуктов, сладких овощей и фруктов;
- по согласованию с врачом отмените прием лекарственных препаратов, влияющих на свертываемость крови;
- пейте не меньше 1,5 литров воды в день.
Накануне операции показан ранний легкий ужин. Вмешательство проводят натощак после 12-часового голода. За 2 часа до операции нужно прекратить пить.
Как проводят операцию
Шунтирование желудка делают под общим наркозом в лапароскопической технике — без рассечения брюшной полости, через микроразрезы 1 см. В них вводят лапароскоп — оптоволоконный зонд с миниатюрной видеокамерой — и микрохирургические инструменты.
Хирург делит желудок на два отдела — верхний малый и нижний большой. Вместе с нижним отделом он исключает из пищеварительного процесса 12-перстную кишку — именно в ней идет процесс всасывания жиров. Тонкую кишку соединяют с верхней частью желудка.
Нижний отдел желудка и 12-перстную кишку сверху ушивают наглухо, при этом их проходимость полностью сохраняют. Это обеспечивает физиологический отток желчи, а сок поджелудочной железы поступает в тонкий кишечник и участвует в переваривании пищи.
Хирургический инструментарий извлекают, а микроразрезы ушивают. Сверху накладывают стерильную повязку. Длительность манипуляций ~2 часа.
Послеоперационный период
К концу первых суток пациент уже самостоятельно передвигается по палате стационара. Послеоперационную болезненность купируют обезболивающими; в плановом порядке обрабатывают швы и меняют послеоперационную повязку.
В первые сутки разрешается пить воду. На вторые сутки можно есть протертые мясные супы-пюре на бульоне, пить соки, молоко и кисломолочные напитки. С 3-го дня разрешены овощные пюре, йогурты, разваренные каши и измельченные в блендере блюда. Выписка из стационара — на 4-е сутки.
Так как количество поступающей пищи резко ограничено, а рацион — низкокалорийный (800-1 200 ккал), он должен состоять исключительно из продуктов, богатых ценными нутриентами (а не пустыми калориями). Чтобы компенсировать сниженное всасывание питательных веществ в кишечнике, со 2-й недели начинают принимать препараты железа и поливитамины.
Протертая диета показана в течение 2 недель. После этого можно есть мягкую пищу — отварные и консервированные измельченные продукты. Крайне важно есть медленно и тщательно пережевывать пищевой комок, чтобы крупные кусочки не заблокировали вход из малого желудка в кишечник. Также важно пить не меньше 6-8 стаканов воды или несладких напитков — чтобы поддерживать эвакуацию содержимого ЖКТ. Пить нужно медленно, за полчаса до и через полчаса после приема пищи; между едой — произвольно.
Спустя 2 месяца можно есть твердую пищу (так же тщательно пережевывать). Объем порции постепенно увеличивают и доводят до 1-1,5 стаканов на прием — это максимум. Из рациона исключают копчености, газированные напитки, алкоголь, сладости, слишком жирную еду.
В течение месяца после операции рекомендовано ограничивать физические нагрузки. Затем для поддержания нормального веса необходимы дозированные ежедневные тренировки длительностью не меньше получаса. Беременность придется отложить на 1-2 года — необходимо чтобы гинеколог подобрал прооперированной женщине подходящие контрацептивы. Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! С методами бариатрической хирургии, которые применяются в «СМ-Клиника», можно ознакомиться в разделе Хирургия ожирения.
Операция по уменьшению желудка: гастропликация или гастропластика? Цена, отзывы, преимущества и недостатки. Альтернативные методики для лечения ожирения.
Операция по уменьшению желудка — это рестриктивный метод бариатрической хирургии, который используется в лечении злокачественного ожирения и заболеваний, связанных с проблемой лишнего веса. Для уменьшения желудка применяется продольная резекция или гастропликация. Проводятся процедуры лапароскопическим способом. Травмирование тканей минимально, восстановление идет быстро, шрамов на коже не остается.
После хирургического вмешательства человек быстро насыщается небольшими порциями пищи и долго не испытывает чувство голода. За счет этого удается значительно уменьшить энергетическую ценность суточного рациона, нормализовать обмен веществ и добиться ремиссии хронических заболеваний. Результат сохраняется на всю жизнь.
Кому показана операция по уменьшению желудка
При оценке показаний используется индекс массы тела . Если ИМТ 35-40, пациенту могут помочь наиболее щадящие методы — баллонирование, бандажирование желудка . Если индекс массы тела 40-50, методом выбора становится гастрэктомия или гастропликация. Пациентам с ИМТ > 50 рекомендовано шунтирование желудка или билиопанкреатическое шунтирование.
Но индекс массы тела — не единственный критерий. При оценке необходимости хирургического лечения ожирения и выборе вида операции также учитываются следующие факторы:
- Наличие сопутствующей патологии эндокринных органов, сердца и сосудов.
- Наличие нарушений обмена веществ, предшествующих развитию хронических заболеваний.
- Наследственная предрасположенность к ассоциированным с ожирением болезням.
Если индекс массы тела выше 50, гастропластика рассматривается в качестве первого этапа хирургического лечения ожирения, после которого на втором этапе выполняется шунтирование желудка или билиопанкреатическое шунтирование. Следует заметить, что нередко первый этап дает прекрасные результаты и позволяет избежать радикальной операции.
Что дает хирургическое лечение ожирения
При первом знакомстве с рестриктивными методами создается ощущение, что принцип действия до банального прост. Чтобы уменьшить калорийность рациона, надо сокращать размер порции при каждом приеме пищи, а чтобы сократить размер порции, нужно уменьшить объем желудка . Поскольку маленький желудок физически не в состоянии принять большое количество еды, пациент ест меньше, калорий получает меньше и, соответственно, быстро худеет.
На самом деле, операция по уменьшению желудка — это не только физическое уменьшение объема за счет удаления части органа. Процедура приводит к многочисленным изменениям в организме, которые влияют на контроль чувства голода и насыщения. После лечения человек быстрее насыщается и дольше остается сытым, и вот почему.
Во время операции по уменьшению желудка врач удаляет часть органа, которая отвечает за секрецию грелина. Грелин — это «гормон голода», который сигнализирует головному мозгу (центрам голода, если говорить точнее), что желудок пустой, и пора подкрепиться. Снижение секреции грелина после лечения приводит к тому, что пациент подолгу не испытывает чувство голода.
Следующий момент связан с насыщением. По отзывам пациентов, после операций по уменьшению объема желудка чувство насыщения приходит намного быстрее. Казалось бы, все дело в уменьшенном объеме, но не только в этом.
В желудочной стенке есть специфические барорецепторы, которые реагируют на давление и «оценивают» степень наполнения органа. У тучных пациентов желудок растянут, и барорецепторы, фактически, не работают. Отсюда отсутствие удовлетворения даже от огромных порций.
Операция по уменьшению желудка восстанавливает физиологический механизм контроля аппетита. В уменьшенном органе барорецепторы раздражаются даже небольшой порцией и быстро посылают в центры насыщения сигнал о том, что завтрак, обед или ужин пора заканчивать.
Итак, у высокой эффективности рассматриваемой методики есть, по меньшей мере, три составляющих:
- Человек дольше не испытывает чувство голода, поскольку уменьшается секреция грелина.
- Насыщение во время еды приходит быстро, поскольку даже небольшая порция раздражает барорецепторы желудочной стенки.
- Объем желудка уменьшается, что делает невозможным обильный прием пищи.
От стратегии переходим к тактике. После обстоятельного разговора о принципах действия пришло время поговорить о том, какими методами достигается результат. Как можно уменьшить размер желудка, какой вид резекции желудка используется в бариатрической хирургии, какие методы используются в качестве альтернативы.
Продольная гастрэктомия, или СЛИВ-1
В бариатрической хирургии используют рукавную, или продольную, резекцию — операцию по уменьшению желудка , которая кардинальным образом отличается от техник, применяемых при лечении рака желудка или осложненной язвенной болезни.
Основное отличие в том, что рукавная резекция желудка сохраняет форму органа, а также кардиальный и дистальный сфинктеры. За счет этой особенности хирургическое вмешательство не меняет путь пищи по ЖКТ и не влияет на перистальтику. Другими словами, физиология пищеварения полностью сохраняется.
В общей хирургии используются другие методики, например, дистальная резекция желудка , при которой удаляется его нижняя часть, включая привратник, что приводит к нарушению естественного движения пищи и, нередко, к хроническим проблемам с пищеварением.
Продольная гастрэктомия — это равномерное удаление части желудка по всей большой кривизне. Такое расположение разреза гарантирует, что сфинктеры кардиального и антрального отдела затронуты не будут. Орган после операции приобретает форму рукава или трубки, отсюда синонимичные названия метода — тубулярная резекция желудка , или СЛИВ-1 (от английского sleeve — рукав).
Гастропликация, или СЛИВ-2
Гастропликация — это альтернативная операция по уменьшению объема желудка , которая позволяет добиться всех перечисленных выше эффектов без необратимых изменений в анатомии пищеварительной системы.
Данный метод бариатрической хирургии отличается тем, что вместо резекции части желудка производится его ушивание. Манипуляции выполняются по большой кривизне, как и во время гастрэктомии, но вместо разрезов хирург проводит сшивание передней и задней стенки специальными скобами.
При гастропликации желудок разделяется на две части. Функциональный отдел приобретает форму трубки, как и после резекции, что позволяет реализовать все полезные эффекты методики. Большой «мешковидный» отдел выключается из пищеварения, но не удаляется, что делает результат обратимым. Правда, с одним примечанием — результат обратим только в течение первого года после процедуры.
Уменьшение желудка: недостатки, преимущества и эффективность
Недостаток метода в том, что не у всех пациентов адаптация к новым правилам питания проходит легко. Прием пищи после процедуры может сопровождаться тошнотой или рвотой. Некоторые жалуются на изжогу после еды. Но неприятные симптомы поддаются медикаментозной коррекции. Врач назначает лекарства, которые уменьшают дискомфорт и упрощают адаптационный период.
Преимуществ метода намного больше:
- Не нарушается физиология пищеварения.
- Пища продвигается по пищеварительной системе естественным образом. Нет шунта (анастомоза), кардинально меняющего путь пищевого комка.
- Лекарственные препараты, аминокислоты, незаменимые жиры омега-3, витамины, минеральные элементы и другие нутриенты усваиваются в полном объеме. Синдрома мальабсорбции после уменьшения желудка нет.
- В брюшной полости нет инородных тел. О каких инородных телах идет речь, станет ясно из следующего раздела статьи.
Отдельных слов заслуживает высокая эффективность метода. После хирургического лечения пациенты с ожирением избавляются от 65-70 % лишней массы тела , а формирование правильного пищевого поведения приводит к нормализации метаболизма.
После операции улучшаются показатели жирового и углеводного обмена. В крови снижается концентрация «вредного» холестерина и триглицеридов. Уменьшается уровень ЛПНП, способствующих формированию атеросклеротических бляшек в сосудах, растет концентрация полезных ЛПВП. Нормализуется сахар крови, повышается чувствительность клеток к инсулину.
Улучшение обменных процессов позволяет достичь ремиссии пациентам с хронической патологией сердечно-сосудистой и/или эндокринной систем. При отсутствии таких заболеваний значительно уменьшается риск их развития. Снижается риск инфаркта, инсульта и преждевременной смерти от этих болезней. Увеличивается продолжительность жизни, повышается ее качество.
Альтернативные методики
Желаемый результат можно получить с помощью других методов бариатрической хирургии. Подробно они рассматриваются в специальных публикациях, в этой статье освещаются только главные моменты альтернативных методик.
Бандажирование желудка
Суть метода. На желудок накладывается бандаж (кольцо из силикона, заполненное физиологическим раствором). Бандаж разделяет орган на 2 части и формирует «малый» верхний желудок, который быстро наполняется даже небольшими порциями.
Минус метода в том, что в брюшной полости появляется инородное тело. Медицинский силикон безопасен, но чужеродный предмет может вызывать дискомфорт. Отсутствие неприятных симптомов в виде тошноты, изжоги или рвоты бандажирование желудка не гарантирует, но преимущество метода в другом — результат манипуляции полностью обратим.
Баллонирование желудка
Суть метода. В полость органа помещается силиконовый баллон, заполненный физиологическим раствором. Баллон уменьшает эффективный объем желудка , что позволяет человеку сокращать объем порций и быстро достигать насыщения.
Как и бандажирование желудка , баллонирование сопряжено с появлением в брюшной полости инородного предмета. Нюанс в том, что баллон необходимо удалить через 6 месяцев, так как силикон разрушается под действием соляной кислоты и других компонентов желудочного сока.
Гастро шунтирование
Суть процедуры. Шунтирование желудка — это операция бариатрической хирургии, в ходе которой уменьшается объем желудка и формируется анастомоз (шунт) между желудком и тонким кишечником. Пища поступает в кишечник, минуя двенадцатиперстную кишку, из-за чего уменьшается всасывание высококалорийных веществ, главным образом, сложных жиров.
Шунтирование — комбинированная методика с рестриктивным (сокращение объема органа) и мальабсорбтивным (затруднение всасывания источников энергии и калорий) компонентом. Нюанс в том, что анастомоз нарушает естественный пассаж пищи по пищеварительной системе и затрудняет всасывание не только жиров. Ухудшается усвоение витаминов. Витаминно-минеральные комплексы пациентам нужно принимать постоянно.
Билиопанкреатическое шунтирование
Суть процедуры. Билиопанкреатическое шунтирование , или БПШ, — это радикальная операция, при которой из пищеварения выключается большая часть тонкого кишечника. Метод похож на гастрошунтирование, но отличие в том, что анастомоз соединяет желудок с конечным отделом подвздошной кишки.
БПШ — это мальабсорбтивный метод, при котором ухудшается всасывание многих питательных веществ. Для компенсации дефицита незаменимых элементов питания человеку приходится принимать поливитаминные препараты. Достоинство методики в том, что она дает высокий результат. Пациентам с крайне тяжелым ожирением удается избавиться от 80-90 % лишнего веса.
Уменьшение желудка: цена операции
В российских клиниках цена продольной резекции находится в диапазоне от 150 до 300 тыс. рублей. Следует заметить, что условно «низкая» стоимость далеко не всегда является таковой. К примеру, в клинике с низкой ценой диагностические процедуры, пребывание в стационаре, медикаментозное сопровождение часто оплачиваются отдельно.
В «Центре снижения веса» (филиалы клиники расположены в Санкт-Петербурге и городе Сестрорецке) цена данной процедуры составляет 200 000 рублей. Все расходы уже включены в стоимость.
Если сравним цену данной операции со стоимостью других методик, получим следующую картину. Бандажирование желудка стоит от 170 тысяч, баллонирование — от 100 тыс. рублей. Билиопанкреатическое шунтирование желудка — от 250 тысяч рублей.
Точную стоимость хирургического лечения ожирения вы можете узнать у врача «Центра снижения веса» на первичной консультации. Если вы пока не готовы принять решение, познакомьтесь с историями успеха наших пациентов; их можно найти на официальном сайте медицинского центра в разделе «Пациенты».
Восстановительный период
В течение первых двух дней после операции пациент находится в стационаре. В дальнейшем необходимо посещать клинику для планового осмотра и коррекции медикаментозного сопровождения реабилитационного периода. Самочувствие нормализуется уже к концу первой недели, на работу человек может вернуться через 2-4 недели.
Осложнения рукавной резекции развиваются редко — не чаще, чем после других операций общей хирургии. Определенные трудности связаны с такими симптомами послеоперационного периода, как тошнота или рвота, но они возникают у небольшого процента пациентов и легко поддаются медикаментозной коррекции.
Базовые требования восстановительного периода стандартны. Хирургическое вмешательство — стресс для организма, поэтому необходимо ограничить физическую активность. Нельзя тренироваться в течение 1-2 месяцев, нельзя поднимать тяжести, бегать, заниматься активными видами досуга. С началом новой активной жизни придется повременить. Противопоказаны горячие ванны, солярий, баня или сауна.
Основные правила восстановления после продольной гастрэктомии и гастропликации касаются питания. В первый день после оперативного вмешательства пациент получает только воду, со второго дня в рационе допускается некрепкий чай, нежирный бульон, несладкий компот.
Через неделю меню расширяется за счет жидкой пищи. Разрешены натуральные кисломолочные продукты без добавленного сахара, жидкие овощные и фруктовые пюре (например, детское питание). Густая пища включается в меню в начале второго месяца. К обычным продуктам можно вернуться через 2-3 месяца после операции.
В дальнейшем человек должен соблюдать правила правильного питания. Питаться нужно небольшими порциями 5 или 6 раз в день. Запивать пищу нельзя. Из рациона исключаются переработанные продукты, которые являются концентрированными источниками калорий. Примеры: майонез, чипсы, колбасы. Запрещены соки и сладкие газированные напитки, поскольку они быстро усваиваются и высококалорийны. Из рациона также следует убрать сладости, свежий хлеб, булочки, печенья и другие кондитерские изделия.
Исчерпывающие рекомендации касательно питания пациенты «Центра снижения веса» получают от лечащего врача. Более подробную информацию о принципах питания вы также можете получить из специальных материалов, опубликованных на официальном сайте клиники.
Противопоказания
Любое хирургическое вмешательство противопоказано пациентам с тяжелыми заболеваниями, при которых проведение процедуры невозможно либо из-за высоких операционных и анестезиологических рисков, либо из-за риска развития послеоперационных осложнений. К таким заболеваниям относятся:
- Онкологические болезни вне зависимости от локализации опухоли.
- Наследственные и приобретенные заболевания, сопровождающиеся коагулопатией, или замедлением свертываемости крови (нарушение гемостаза).
- Сердечно-сосудистая патология в стадии декомпенсации.
- Психиатрические расстройства и пограничные состояния.
- Алкоголизм, наркомания.
Операции бариатрической хирургии не проводятся во время кормления младенца грудью и в период беременности.
Существуют и специфические противопоказания. Связаны, они, главным образом, с патологией пищеварительного тракта и гепатобилиарной системы. Хирургическое лечение ожирения не проводится при наличии у пациента следующих заболеваний и состояний:
- Цирроза печени и/или портальной гипертензии (повышенное давление в системе воротной вены печени).
- Хронический панкреатит.
- Врожденные аномалии развития пищеварительного тракта.
- Воспалительные заболевания ЖКТ: гастрит, язвенный колит, дуоденит, болезнь Крона и другие.
- Грыжи пищеводного отверстия диафрагмы.
Наличие в анамнезе оперативного вмешательства на органах брюшной полости или малого таза может стать противопоказанием к процедуре. Решение о возможности хирургического лечения ожирения принимается индивидуально после клинического обследования.
Противопоказанием является прием некоторых лекарственных препаратов. Пациентам, которые для лечения системных аутоиммунных заболеваний регулярно принимают кортикостероиды, хирургическое лечение ожирения может быть противопоказано.
Противопоказанием к хирургической коррекции ожирения и ассоциированных с этим состоянием метаболических нарушений могут быть и сравнительно редкие состояния и заболевания, например, наличие кардиостимулятора или эпилепсия. Чтобы узнать, нет ли у вас противопоказаний к рассмотренным в статье процедурам, запишитесь на консультацию врача «Центра снижения веса».
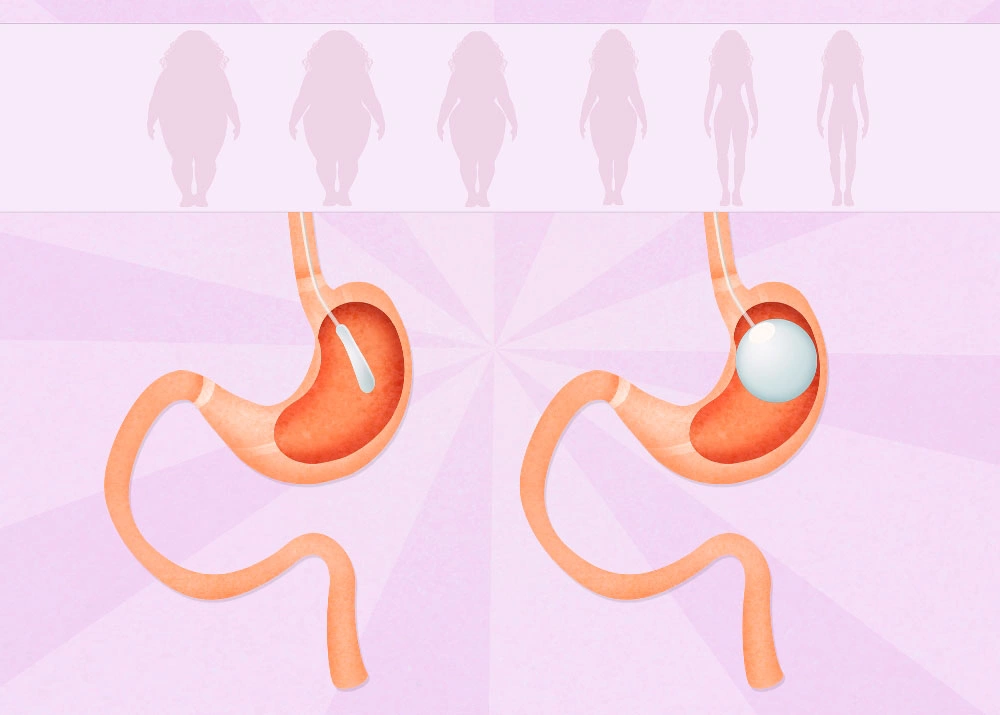
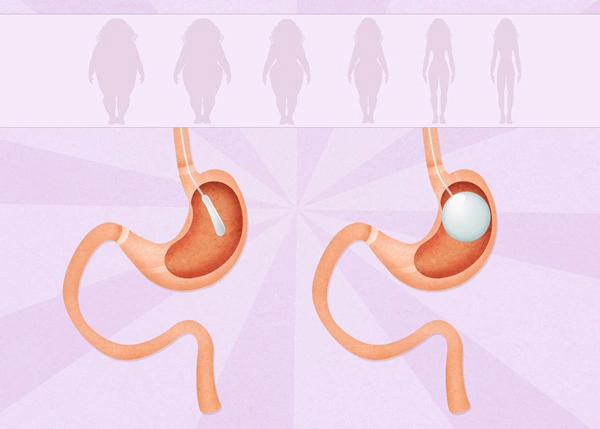
Наполненный интрагастральный (внутрижелудочный) баллон занимает внутренний объем желудка и оставляет меньше места для пищи (порядка 100 мл). Уже после небольшой съеденной порции мозг получает сигнал о насыщении. Количество потребляемых калорий уменьшается до нижней физиологической нормы. Процедура обратима — после достижения целей лечения баллон удаляют (чтобы не допустить изнашивания стенок под действием желудочного сока — через 6 месяцев). При необходимости через 2 месяца после удаления старого баллона можно поставить новый.
Эффективность установки баллона в желудок
- За первые полгода после процедуры пациенты сбрасывают до 40 кг (в среднем — 15-20 кг), лишний вес уменьшается в среднем на 45 %, а ИМТ — на 5 единиц.
- Снижаются риски сопутствующих ожирению патологий — сахарного диабета, разрушения суставов и преждевременной смерти из-за вторичных инфарктов и инсультов.
- Способствует регрессу ассоциированных с ожирением нарушений обмена веществ и сердечно-сосудистых патологий.
Преимущества баллонирования желудка
- Проводится без разрезов — доступом через рот и пищевод.
- Не нарушает физиологию пищеварительного тракта и не снижает всасываемость питательных веществ.
- Позволяет избежать сравнительно более тяжелых бариатрических операций — таких, как ушивание желудка.
- Результат процедуры основан на естественных рефлекторных реакциях, потому не требует волевых усилий со стороны пациента.
- Направлено на нормализацию пищевого поведения — человек привыкает есть маленькими порциями.
- Не сопровождается анестезиологическими и хирургическими рисками.
- Может назначаться пациентам с противопоказаниями к бариатрическим операциям.
Недостаток метода — баллонирование может оказаться менее эффективным для похудения по сравнению с бариатрическими операциями.
Показания к проведению
- ИМТ= 30-35, до 40 (при наличии требующих лечения вторичных патологий — от 27).
- Неэффективность других методов лечения ожирения.
- Противопоказания к другим бариатрическим методикам.
- Невозможность выполнить бариатрическую операцию из-за экстремально высокого веса — чтобы снизить его.
Противопоказания
- ИМТ ≤ 30.
- Анатомические ограничения из-за перенесенных ранее операций.
- Острые патологии ЖКТ — эзофагиты, язвы, болезнь крона, онкология.
- Высокий риск желудочного кровотечения — варикоз пищевода или желудка, телеангиоэктазии, стенозы и т. п.
- Грыжи пищеводного отверстия диафрагмы.
- Дивертикулы и стриктуры пищевода и глотки.
- Тяжелые заболевания почек, печени, легких.
- Противопоказания к гастроскопии.
- Алкоголизм, наркомания, психические расстройства.
- Низкая дисциплина.
- Прием антикоагулянтов либо стероидов.
- Беременность и лактация.
- Возраст до 18 лет.
Подготовка к установке внутрижелудочного баллона
Перед эндоскопической манипуляцией пациент проходит комплексное диагностическое обследование, чтобы исключить противопоказания. В него входят:
- анализы крови — клинический, на сахар, свертываемость, инфекции;
- анализ мочи — общий и на сахар;
- зондирование желудка ФЭГДС.
Как проходит процедура
Процедуру можно проводят без анестезии, но, чтобы исключить эмоциональные переживания пациента, его вводят в медикаментозный сон. Баллон ставят под контролем микровидеокамеры, которую вводят в желудок через пищевод. В физраствор добавляют медицинский пигмент для своевременного контроля протечек. Раствор вводят шприцем через зонд. По достижении нужного объема клапан закрывают, зонд извлекают. Длительность процедуры — до 30 минут.
Если вы заметите, что моча стала синей, то сообщите об этом врачу, он проведет коррекцию. Опасности такая ситуация не представляет.
Восстановительный период
По желанию больного он может покинуть клинику уже через 2 часа. Тем не менее первую ночь рекомендуется провести в клинике. Чтобы купировать приступы тошноты и рвоты, пациенту вводят противорвотные препараты.
В первые 3-4 суток возможно ощущение дискомфорта, затем организм адаптируется, и оно проходит. В течение этого времени рекомендована полужидкая пюрированная пища. Есть и пить нужно медленно, чайными ложками. В течение суток следует избегать интенсивных физических нагрузок. Вернуться к нормальным тренировкам можно через неделю.
После баллонирования желудка рекомендовано дробное питание не реже 5 раз в день. Из меню исключают высококалорийные продукты. В основе рациона — нежирное мясо и рыба, овощи, цельнозерновые злаки, растительные масла, фрукты, кисломолочные продукты.
Питание может быть обычным, но лучших результатов добиваются при калорийности рациона до 1500 ккал в сутки: при обычном питании средняя потеря веса за полгода — до 10 кг, при ограниченном — до 20. Рекомендовано регулярно консультироваться у специалиста по питанию.
Удаление баллона
Стандартно баллон удалят через 6 месяцев терапии, по показаниям — при непереносимости — его можно извлечь раньше. Процедуру проводят утром натощак.
В желудок через пищевод вводят гастроскоп и микрохирургические инструменты. Из баллона через клапан откачивают жидкость. Затем пустой мешок специальным зажимом извлекают вместе с гастроскопом.
Через 2-3 часа пациента выписывают. После процедуры не рекомендуют садиться за руль. Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! С методами бариатрической хирургии, которые применяются в «СМ-Клиника», можно ознакомиться в разделе Хирургия ожирения.
Читайте также: